Dlaczego potrzebujemy badań przesiewowych w pierwszym trymestrze, kiedy jest przeprowadzany i co pokazuje?
Pierwsze tygodnie ciąży są bardzo ważnym czasem zarówno dla przyszłej mamy, jak i jej dziecka. W tym okresie dziecko kładzie wszystkie ważne narządy i układy. Aby lekarze nie mogli pominąć pojedynczej patologii, przeprowadzana jest pierwsza kontrola.
Istota badania
Badania prenatalne są bardzo ważnymi procedurami, które pojawiły się stosunkowo niedawno w Rosji. Został opracowany przez specjalistów z Ministerstwa Zdrowia, którzy obawiali się wysokiej śmiertelności matek i niemowląt. Dość często różne wskaźniki prowadzą do wzrostu tych wskaźników. „Cicha” patologiaktóre rozwijają się w czasie ciąży lub u mamy lub jej dziecka.
Lekarze nazywają badania przesiewowe „screeningiem”. W tym przypadku identyfikowane są wszystkie kobiety z patologią ciąży. Jednak stany patologiczne nie zawsze manifestują się w najwcześniejszych tygodniach. Często zdarza się, że pojawiają się takie patologie tylko w drugim trymestrze ciąży.
Lekarze używają tygodni położniczych, a nie miesięcy, do określenia terminu. Podzielają cały okres noszenia dziecka na kilka równych okresów, zwanych trymestrami. Każdy z nich składa się z 12 tygodni położniczych. Pierwsze badanie przesiewowe przeprowadza się w pierwszym trymestrze ciąży.
Ważne jest, aby pamiętać, że termin położniczy nie odpowiada terminowi ciąży, który obliczają przyszłe matki.
Zazwyczaj biorą pod uwagę pierwszą datę ciąży od pierwszego tygodnia kalendarzowego od dnia poczęcia. W tym przypadku 12 tygodni położniczych odpowiada 14. tygodniu kalendarzowemu.
Przez cały okres ciąży musisz spędzić 3 takie zestawy badań. Odbywają się w każdym trymestrze. Kompleks badań prowadzonych w każdym okresie ciąży jest inny. Wynika to z codziennych zmian hormonów u kobiet w ciąży, jak również z fizjologii rozwijającego się płodu.
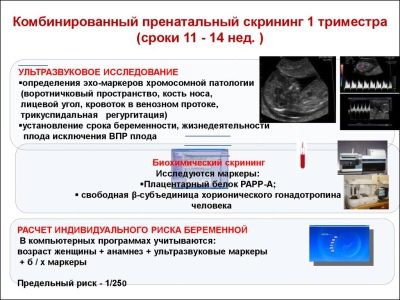
Kompleksowe badanie przesiewowe obejmuje wykonanie niektórych testów biochemicznych i obowiązkowego badania USG. Połączone metody pozwalają uzyskać dokładniejsze wyniki. Oceny uzyskanych wyników dokonuje ginekolog-położnik. Jeśli po badaniu lekarz nie może wykluczyć obecności jakichkolwiek chorób genetycznych u przyszłej mamy, skieruje ją na konsultację do genetyki.
Daty
Zazwyczaj pierwsze badanie przesiewowe przeprowadza się w 11-13 tygodniach ciąży położniczej. Terminy kompleksu diagnostycznego można przesunąć o 7-10 dni z powodów medycznych.Dokładny czas pierwszego badania przesiewowego należy ustalić wspólnie z ginekologiem położnikiem, który obserwuje ciężarną kobietę przez cały okres ciąży.
Czas trwania pierwszego badania może być inny. Taka diagnostyka czasowa trwa zwykle kilka dni. Pomiędzy dostarczeniem testów biochemicznych a USG może potrwać kilka tygodni. Jest to całkowicie normalna sytuacja i jest dość powszechna. Wszelkie zmiany dat badań należy uzgodnić z lekarzem.
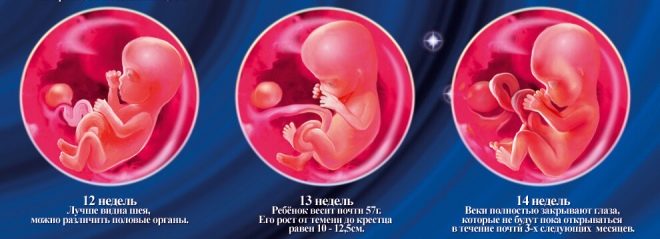
Okres ten został wybrany przypadkowo: rozpoczyna się nowy etap ciąży, który nazywa się płodem. Wcześniej lekarze nazywali embrionów. Pod koniec dwunastego tygodnia ciąży lekarze nie nazywają dziecka już embrionem, ale płodem.
Kto nie powinien przegapić badania?
Obecnie lekarze zalecają podjęcie takiego badania dla wszystkich kobiet w ciąży, bez wyjątku. Ta profilaktyczna procedura medyczna pozwala na szybką identyfikację niebezpiecznych patologii organogenezy u płodów.
Pierwsze 12 tygodni położniczych - czas aktywnego wzrostu i rozwoju wszystkich narządów wewnętrznych dziecka. Wpływ jakichkolwiek czynników zewnętrznych może prowadzić do powstawania patologii. Tylko kompleksowa diagnoza pozwoli im się zidentyfikować. Również w tym czasie możliwe jest zidentyfikowanie i powiązanie chorób wewnętrznych narządów płciowych matki.
Lekarze zalecają, aby przekazać badania przesiewowe w pierwszym trymestrze ciąży przyszłym matkom, którego poczęcie nastąpiło po 35. urodzinach. Ważne jest również przeprowadzenie takiego kompleksu badań dla wszystkich kobiet w ciąży z obciążoną historią rodzinną chorób genetycznych i chromosomalnych.
Istnieje również wysokie ryzyko wieku dla rozwoju tych patologii. W tym przypadku pierwszym badaniem powinny być kobiety, które zaszły w ciążę po 40 latach. Przyszłe matki, które często miały spontaniczne poronienia lub nagłe ciąże, zostały nagle przerwane, również nie powinny przeoczyć tak złożonej diagnozy.
Lekarze zalecają badania przesiewowe w pierwszych tygodniach ciąży również u przyszłych mam ciężkie współistniejące choroby narządów wewnętrznych.
Taka złożona diagnoza jest również konieczna dla kobiet w ciąży cierpiących na cukrzycę. Najbardziej niebezpieczny jest wariant zależny od insuliny.
Jeśli przyszła mama przez cały czas przyjmuje leki hormonalne lub glikokortykosteroidowe, wymagane jest badanie przesiewowe. Środki te mogą mieć niekorzystny wpływ na organogenezę płodu. Jeśli spożycie tych leków nie może być anulowane przez cały okres noszenia dziecka, konieczne jest kontrolowanie przebiegu ciąży.
Pierwsze badanie przesiewowe jest koniecznie przeprowadzane i matki oczekujące, które już mają dzieci cierpiące na genetyczne lub ciężkie choroby somatyczne. Zwiększone ryzyko genetyczne jest powodem obowiązkowego przejścia tak złożonego badania.
Ponadto badania przesiewowe w pierwszym trymestrze są koniecznie wykonywane przez kobiety w ciąży, które nadużywają alkoholu lub nadal palą. W tym przypadku ryzyko powstania niebezpiecznych patologii wewnątrzmacicznych wzrasta kilka razy. Powinieneś również zostać poddany kontroli, jeśli przyszła matka i płód inny czynnik Rh.
Jak się przygotować?
Właściwe przygotowanie jest niezbędne do uzyskania wiarygodnych wyników badań. Przed podjęciem testów biochemicznych lekarze przepisują przyszłym mamom dietę obniżającą stężenie lipidów. Wyklucza stosowanie tłustych i smażonych potraw. Zakazane są również wszystkie pokarmy bogate w cholesterol. Nasycone tłuszcze, które dostają się do krwiobiegu wraz z pokarmem, mogą powodować fałszywe wyniki.
Należy przestrzegać diety obniżającej stężenie lipidów przed pierwszym badaniem przesiewowym na 5-10 dni przed badaniem. Kolacja w przeddzień wyjazdu do laboratorium powinna być jak najprostsza, ale pożywna i wysokokaloryczna.Lepiej mieć fundację zasilanie były produktami białkowymi. Możesz je uzupełniać dowolnymi dodatkami zbożowymi.
Zjedz dużo warzyw i owoców 2-3 dni przed badaniem ultrasonograficznym. Mogą powodować poważne tworzenie gazu. To utrudni badania. Jelito pęczniejące gazem często powoduje zjawisko negatywnego echa.
Jeśli przyszła mama nadal pali podczas noszenia dziecka, to przed pójściem do laboratorium lepiej tego nie robić. Nikotyna zawarta w papierosach może prowadzić do zniekształconych wyników. Wykluczył także wszelkie napoje zawierające alkohol w swoim składzie.
Idź do laboratorium na pusty żołądek. Lekarze zalecają wykonywanie testów rano, zaraz po przebudzeniu. Testy biochemiczne wykonywane wieczorem są często zawodne. Nie powinieneś jeść śniadania przed pójściem do laboratorium. Ostatni posiłek to kolacja.
Lekarze pozwalają przejść testy laboratoryjne wypij trochę wody. Picie dużo przed wykonaniem USG we wczesnej ciąży nie powinno być. Może to prowadzić do silnego wypełnienia pęcherza. Wstępne zużycie płynu może być wymagane tylko podczas przeprowadzania ultrasonografii przezbrzusznej.
Silna aktywność fizyczna przed pierwszym badaniem powinna być wykluczona. Przyszłe matki powinny pamiętać, że nawet zwykłe czynności domowe w czasie ciąży mogą prowadzić do zniekształcenia wyników. Lekarze zauważają, że zwykłe sprzątanie mieszkania w przeddzień podróży do laboratorium może prowadzić do niepewnych wyników badań.
Należy również wykluczyć silny stres psycho-emocjonalny przed badaniem. Nerwowe lub zmartwione przyszłe mamy nie powinny nie tylko przed pierwszym badaniem, ale przez cały okres ciąży.
Przedłużający się stres prowadzi do zaburzenia narządów wewnętrznych, co ostatecznie prowadzi do zniekształcenia wyników.
Jak leci?
Screening jest podzielony na kilka etapów. Zazwyczaj pierwszy to wyprawa do laboratorium. Możesz przystąpić do testów zarówno w zwykłej klinice dla kobiet, jak i prywatnej.
W pierwszym przypadku wymagane jest skierowanie na badania, które konsultuje lekarz położnik-ginekolog. Ta forma medyczna wskazuje dane osobowe pacjenta, a także szacowany czas trwania ciąży.
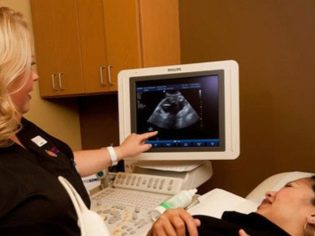
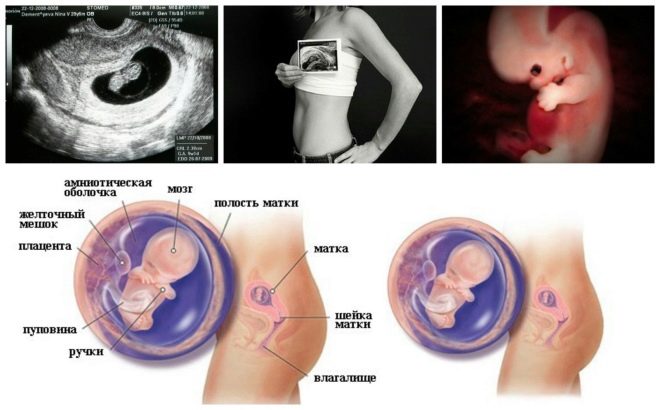
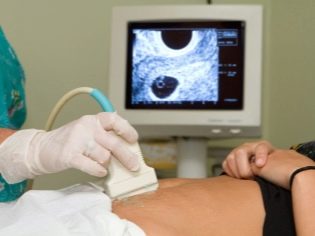
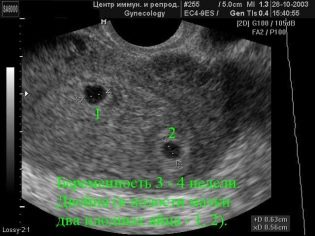
Następnym etapem kontroli jest USG. W początkowym okresie badania te można wykonać na różne sposoby. Jeśli kobieta w ciąży nie ma żadnych przeciwwskazań medycznych, przeprowadza się badanie przezpochwowe. W tym celu stosuje się specjalny czujnik ultradźwiękowy, który jest wkładany do pochwy.
Istnieje szereg przeciwwskazań medycznych do przeprowadzenia badania przezpochwowego:
- Obejmują one wszelkie ostre choroby wewnętrznych narządów płciowych matki.
- Ostre zapalenie pochwy lub zapalenie pochwy są powodem wyboru alternatywnej metody USG.
W tym przypadku już działa badanie przezbrzuszne. Za swoje zachowanie lekarz używa specjalnego czujnika ultradźwiękowego, który napędza brzuch przyszłej mamy. Obraz w tym przypadku pojawia się na specjalnym ekranie - monitorze. Podczas badania przyszła mama może zobaczyć swoje przyszłe dziecko z lekarzem. Na takim egzaminie może być także dziecko obecne i tata.
Aby uzyskać lepszą wizualizację, specjaliści od ultrasonografii używają specjalnego żelu diagnostycznego. Nakłada się go na skórę „ciężarnego” brzucha bezpośrednio przed zabiegiem. Strach przed agresywnymi skutkami tego żelu przyszłe matki nie powinny. Jego skład jest całkowicie hipoalergiczny.
Badanie ultradźwiękowe przeprowadza się na specjalnej kanapie. Przyszła mama leży na plecach. W początkowej fazie ciąży możliwe jest prowadzenie badań w tej pozycji.Tylko w takich sytuacjach, gdy przyszła mama ma patologiczną krzywiznę macicy, może być konieczne obrócenie się w lewo lub w prawo.
Jeśli badanie prowadzone jest w zwykłej klinice, kobieta powinna zdecydowanie zabrać ze sobą ręcznik. Będzie to wymagane, aby położyć się na kanapie.
Konieczne jest również zabranie ze sobą specjalnych papierowych chusteczek lub serwetek. Będą one wymagane do usunięcia pozostałości żelu diagnostycznego z brzucha.
Co pokazuje?
Podczas pierwszego badania lekarze badają kilka ważnych markerów biochemicznych. Wszelkie nieprawidłowości muszą być ocenione przez ginekologa-położnika.
Przy wielu ciążach bliźniąt lub trojaczków wskaźniki biochemiczne na tym etapie ciąży mogą być nieco inne.
O PAPP-A
Ten specyficzny marker biochemiczny jest używany do oceny ryzyka nieprawidłowości genetycznych i chromosomalnych. Związane z ciążą białko osocza A lub PAPP-A umożliwia również identyfikację tych chorób w dość wczesnych stadiach ich powstawania. Ta substancja podczas rozwoju płodu jest wytwarzana przez łożysko.
Dostarczenie tej analizy jest obowiązkowe dla przyszłych mam, które poczęły dziecko po 35 latach. Ponadto takie badanie należy przeprowadzić u kobiet, u których zdiagnozowano zakażenie HIV lub pozajelitowe zapalenie wątroby typu B i C.
Normalne wartości tego wskaźnika istotnie zależą od czasu trwania ciąży. W okresie 12 tygodni położniczych kryterium to wynosi 0,7-4,76 IU / ml. W przyszłym tygodniu norma tego wskaźnika wynosi 1,03-6 IU / ml.
Jeśli w tym okresie ciąży wartości są znacznie poniżej normy, może to wskazywać na obecność patologii genetycznej.
W tej sytuacji lekarz wyśle przyszłej mamie, aby poddała się dodatkowej diagnostyce.
O gonadotropinie kosmówkowej
Podczas badania określana jest określona frakcja b tej substancji. Ten hormon jest również nazywany hCG. Podczas całego okresu ciąży stężenie substancji jest różne. W pierwszych tygodniach jest to maksimum. Zawartość gonadotropiny jest znacznie zmniejszona bezpośrednio przed urodzeniem.
Gonadotropina po poczęciu, gdy komórka jajowa zlewa się z komórką plemnika, jest dość silnie zwiększona. W tym przypadku chorion zaczyna niemal wytwarzać pierwsze porcje HCG w pierwszych godzinach po ciąży.
Stężenie we krwi tej substancji znacznie wzrasta w ciążach mnogich, jak również w niektórych sytuacjach patologicznych.
W drugim trymestrze wskaźnik ten stabilizuje się i praktycznie nie wzrasta. Ta sytuacja utrzymuje się do momentu dostarczenia. Spadek stężenia hCG w ostatnim trymestrze ciąży jest fizjologiczny. Jest niezbędny do naturalnego porodu.
Dla ułatwienia lekarze stworzyli specjalną tabelę, która tworzy normalne wskaźniki hCG. Ginekolodzy-położnicy stosują go w codziennej pracy. Poniżej jest tabela, w której normalne wskaźniki gonadotropiny są uwzględniane podczas pierwszego badania przesiewowego:
Wiek ciążowy (w tygodniach położniczych) | Stężenie HCG |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
O ultradźwiękach
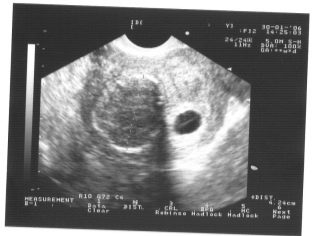
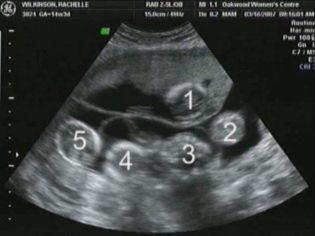
Wyobraź sobie, że pierwsze badanie bez ultradźwięków jest niemożliwe. Aby ocenić rozwój wewnątrzmaciczny, lekarze opracowali kilka kryteriów. Są różne w każdym trymestrze ciąży.
Pierwsze tygodnie ciąży są dość wczesne. Częstotliwość błędów technicznych i błędów w tym czasie jest dość wysoka.
Podczas pierwszego badania doświadczony specjalista od ultrasonografii może nawet określić płeć dziecka. Jeśli przyszły chłopiec lub dziewczynka nie odbiegają od czujnika ultradźwiękowego, można je wyraźnie zobaczyć.
Określ płeć przyszłego dziecka do 12 tygodni jest prawie niemożliwe. Ryzyko błędów w tym przypadku jest bardzo wysokie.
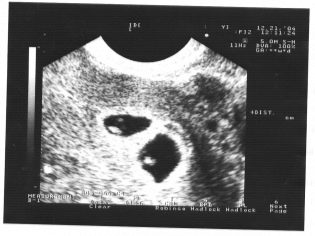
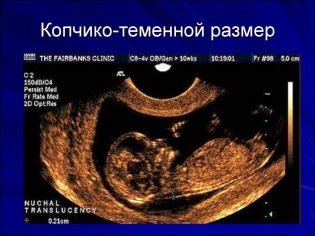
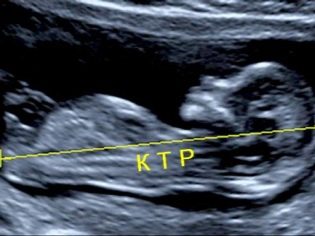
O rozmiarze ciemieniowej kości ogonowej
Rozmiar ciemieniowy kości ogonowej (CTR) jest bardzo ważny w ocenie rozwoju wewnątrzmacicznego płodu. To kryterium jest koniecznie porównywane z wagą dziecka i czasem trwania ciąży. Istnieje określony wzór - „starszy” owoc, tym większy rozmiar kości ogonowej-ciemieniowej.
Podczas pierwszego screeningu normalne wartości CTE są następujące:
- w tygodniu 10 - 24-38 mm;
- w tygodniu 11 - 34-50 mm;
- w tygodniu 12 - 42-59 mm;
- w tygodniu 13 - 51-75 mm.
Przyszłe mamy zaczynają się niepokoić, jeśli ten wskaźnik odbiega od normy. Paniki nie powinno być. Niewielkie odchylenia tego wskaźnika mogą nie wynikać z obecności jakiejkolwiek patologii. Mały KTR może być miniaturowym dzieckiem. Szczególnie często cecha ta objawia się u dzieci, których rodzice są również niskiego wzrostu.
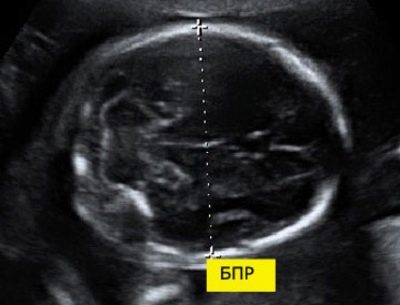
Pro rozmiar dwubiegunowy
Aby obliczyć ten wskaźnik, mierzy się odległość liniową między dwoma kamieniami ciemieniowymi. Lekarze po prostu nazywają ten parametr - „Rozmiar głowy”. Ocena nieprawidłowości tego USG pozwala zidentyfikować niebezpieczną patologię płodu, z których niektóre mogą nawet prowadzić do samoistnej aborcji.
W 11 tygodniu rozwoju płodu wewnątrzmacicznego liczba ta wynosi 13-21 mm. Do 12 tygodnia zmienia się na 18-24 mm. Tydzień później liczba ta wynosi już 20–28 mm. Wszelkie odstępstwa od normy mogą być przejawem pojawiających się patologii.
Zbyt duża głowa płodu z wąską miednicą matki może być wskazaniem do cięcia cesarskiego. Jednak potrzeba leczenia chirurgicznego jest ustalana dopiero w trzecim trymestrze ciąży.
W takiej sytuacji lekarze zalecają zdecydowanie przejście przez dwa kolejne systemy diagnostyczne.
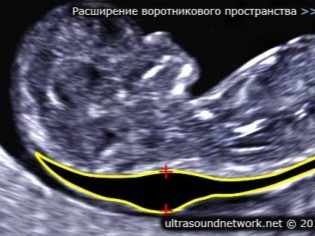
O grubości przestrzeni kołnierza
Również ten wskaźnik jest tym, co lekarze nazywają wielkością fałdy szyi. Z wyglądu jest to zaokrąglona edukacja. Znajduje się między szyją a górną powierzchnią fałdu skórnego płodu. To akumulacja płynu. Badanie to jest prowadzone w pierwszym trymestrze ciąży, ponieważ fałd szyi jest dobrze widoczny.
Grubość przestrzeni kołnierza stopniowo maleje. Już w szesnastym tygodniu ciąży ta formacja jest praktycznie niewidoczna. Normalne wartości w 12 tygodniach ciąży wewnątrzmacicznej wynoszą 0,8-2,2 mm. Tydzień później wartość ta wynosi już 0,7-2,5 mm.
Zmiana tego wskaźnika jest zwykle manifestacją trisomii. Te niebezpieczne patologie objawiają się różnymi patologiami genetycznymi.
Tak może wystąpić zespół Edwardsa i Patau, zespół Downa i zespół Shereshevsky'ego-Turnera. Trisomia jest patologią, gdy zamiast zestawu binarnego chromosomów w zestawie genetycznym pojawia się kolejny „dodatkowy” trzeci chromosom.
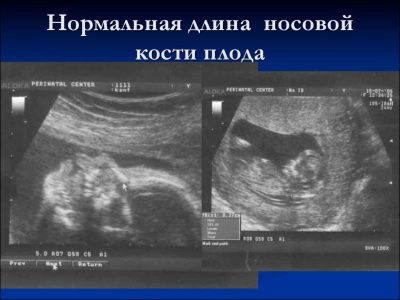
O kości nosowej
To tworzenie kości jest bardzo ważnym kryterium dla diagnostyki ultrasonograficznej pierwszego badania przesiewowego. Kość nosowa jest wydłużona, ma czworokątny wydłużony kształt. To jest para edukacji. Podczas badania lekarz musi zmierzyć długość tego elementu kostnego. Po 12-13 tygodniach rozwoju wewnątrzmacicznego kość nosowa ma rozmiar 3,1–4,2 mm.
Jeśli brakuje elementu kostnego tego dziecka, może mówić o obecności patologii genetycznej lub chromosomalnej. Zmniejszenie długości kości nosowej jest również konsekwencją pojawiających się chorób.
W dniach 10-11 tygodni doświadczony specjalista od ultrasonografii może jedynie określić obecność lub brak tego elementu kości.
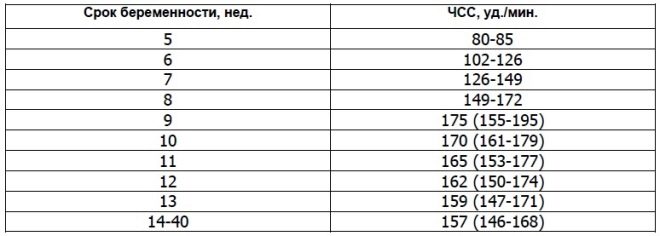
Pro tętno
Ten ważny parametr jest określany na podstawie pierwszego badania przesiewowego i we wszystkich pozostałych tygodniach ciąży. Jeśli tętno odbiega od normy, oznacza to problem w ciele płodu. Znaczne odchylenia tego wskaźnika mogą wystąpić nawet przy bardzo niebezpiecznej patologii - niewydolności łożyska.
Naukowcy odkryli, że mięsień sercowy płodu zaczyna się kurczyć w trzecim tygodniu po poczęciu. Możliwe jest określenie tego znaku już od szóstego tygodnia położniczego. W celu prawidłowej oceny tego wskaźnika tętno płodu i jego matki jest skorelowane.
W 10 tygodniu ciąży wskaźnik tego wskaźnika wynosi 160-179 uderzeń na minutę. W tygodniu 11 - 153-178. Do 12 tygodnia ciąży liczba ta zmienia się do 150-174 uderzeń na minutę.
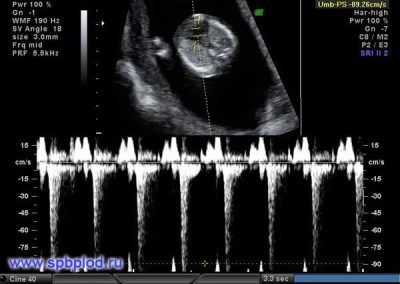
W pierwszych 4-6 tygodniach rozwoju płodu Tętno zwiększa się o 3 uderzenia dziennie. Dzięki precyzyjnemu sprzętowi ultradźwiękowemu liczba ta jest dobrze zdefiniowana. Do badań specjaliści ultradźwięków używają specjalnego trybu badania kardiologicznego, który nazywa się czterokomorowym. Pozwala rozważyć przedsionki i komory.
Jeśli podczas badania przesiewowego wykryto różne nieprawidłowości, konieczne może być obrazowanie dopplerowskie. Pomaga wykryć nieprawidłowy przepływ krwi w zastawkach serca.
Taka zwrotność może wskazywać na powstanie niebezpiecznej choroby serca. W celu skorygowania wynikających z tego nieprawidłowości w tym przypadku może być konieczne wykonanie chirurgicznej operacji serca natychmiast po urodzeniu dziecka.
Wielkość mózgu jest bardzo ważnym badanym parametrem. Na tym etapie rozwoju wewnątrzmacicznego lekarze nadal nie mogą ocenić wszystkich struktur wewnątrzmózgowych. Symetria ich struktury mówi o normalnym rozwoju mózgu.
Doświadczeni specjaliści od ultradźwięków określają również lokalizację i cechy strukturalne kosmówki.
Ocena struktury szyjki macicy jest bardzo ważnym wskazaniem. Podczas badania USG lekarze oceniają również wielkość i cechy strukturalne wewnętrznych narządów płciowych przyszłej matki.
Ocena przepływu krwi macicy jest bardzo ważnym wskaźnikiem, który jest badany podczas pierwszego badania przesiewowego. Wszelkie patologie wykryte na tym etapie są bardzo ważne w przyszłych prognozach rozwoju ciąży. Zmniejszony przepływ krwi w macicy może prowadzić do poważnych powikłań - rozwoju niedotlenienia płodu.
Zwiększony ton macicy - bardzo niekorzystny stan. Jeśli lekarze stwierdzą ten objaw w czasie ciąży, wówczas z reguły oferują przyszłej matce hospitalizację „w celu zachowania”. Tam otrzyma niezbędne leczenie, które pomoże wyeliminować hipertonię i normalizuje przepływ krwi przez łożysko.
O MoM
Wielokrotność mediany lub MoM jest specyficznym wskaźnikiem, który jest używany przez lekarzy do identyfikacji patologii genetycznych u płodu. Jest obliczany za pomocą specjalnego programu komputerowego.
Do obliczeń wymaga wprowadzenia wstępnych wskaźników przyszłej mamy, a także wyników uzyskanych wyników ultradźwięków.
Lekarze uważają stawkę za normalną od 0,5 do 2,5. Aby prawidłowo zinterpretować uzyskany wskaźnik, lekarze biorą również pod uwagę szereg powiązanych chorób u kobiety w ciąży, jej rasy oraz innych niezbędnych parametrów. Nieprawidłowości są przejawami patologii genetycznych lub chromosomalnych.
Badania genetyczne
Jeśli po badaniu przesiewowym lekarze stwierdzą oznaki chorób genetycznych u dziecka, przyszła mama z pewnością zostanie wysłana na konsultację poradnictwa genetycznego.
Wizyta u tego lekarza również nie będzie zbyteczna dla kobiet, których bliscy krewni mają jakiekolwiek choroby chromosomalne. Ciężka historia różnych wad wrodzonych - istotny powód do odwołania się do genetyki rodziny w celu konsultacji.
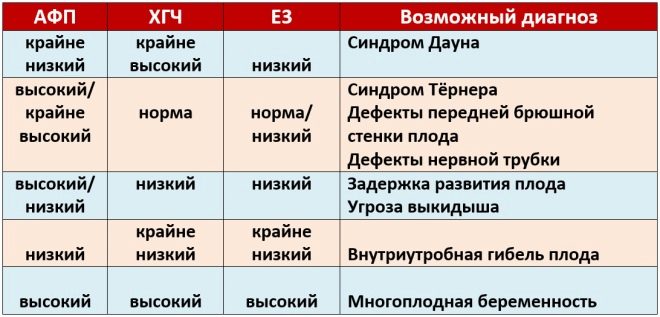
Na przykład sformułowanie „Ryzyko rozwoju choroby Downa u dziecka wynosi 1: 380” sugeruje, że na 380 zdrowych dzieci tylko jedno dziecko będzie miało tę wrodzoną chorobę.
Położnicy i ginekolodzy identyfikują kilka grup wysokiego ryzyka.Kobiety, które należą do tej kategorii, powinny zostać skierowane na konsultację genetyczną. Specjaliści uważają, że wysokie ryzyko rozwoju patologii to stosunek 1: 250-1: 380.
Lekarze wydzielają kilka najczęstszych patologii chromosomalnych, które często rozwijają się w pierwszym trymestrze ciąży:
- Zespół Patau jest jedną z tych chorób. Charakteryzuje się trisomią 13 par chromosomów.
- Dodatkowe 3 chromosomy w 21 parach prowadzą do rozwoju choroby Downa. W tym przypadku 47 pojawia się zamiast 46 chromosomów w zestawie genetycznym dziecka.
- Utrata jednego z chromosomów w kariotypie dziecka prowadzi do rozwoju bardzo niebezpiecznej choroby genetycznej - zespołu Shereshevsky-Turner. Ta patologia objawia się wyraźnym opóźnieniem chorego dziecka w rozwoju fizycznym i umysłowym od zdrowych rówieśników.
- Obecność dodatkowego trzeciego chromosomu na parze 18 jest oznaką zespołu Edwardsa. Ta patologia jest niezwykle niekorzystna. Zazwyczaj łączy się to z powstawaniem wielu różnych wrodzonych zaburzeń i wad rozwojowych. W niektórych przypadkach ta wrodzona choroba może być niezgodna z życiem.
Dzieci, które stworzyły syndrom Edwardsa lub Patau, rzadko żyją do roku. Dzieci z chorobą Downa żyją znacznie dłużej. Jednak jakość życia tych dzieci jest znacząco zmieniona.
Takie „specjalne” dzieci potrzebują starannej opieki i stałej uwagi rodziców.
Przeprowadza się badania genetyczne we wszystkich krajach. Jednocześnie tylko lista uwzględnionych analiz biochemicznych jest inna. Natychmiast należy zauważyć, że wskazania do aborcji w różnych krajach różnią się. Sytuacja ta jest w dużej mierze spowodowana lepszą socjalizacją osób z zespołami genetycznymi za granicą.
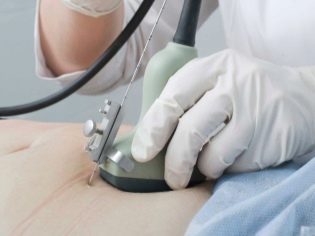
Choroby genetyczne to dość niebezpieczne patologie. Stwierdzenie takiej diagnozy tylko przez wyniki badania nie jest wykonywane. Aby wyjaśnić patologie chromosomalne, genetyk może przepisać dodatkowe badania kobiecie w ciąży. Niektóre z nich są inwazyjne.
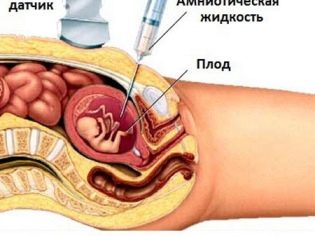
Często uzyskuje się zbiór genomowy płodu biopsja kosmówki. W niektórych sytuacjach wymagane jest nakłucie pęcherza owodniowego. Badanie to nazywane jest również amniocentezą. Również podczas tej procedury diagnostycznej eksperci usuwają płyn owodniowy do analizy.
Biopsja łożyska jest inwazyjnym badaniem, które jest konieczne, aby wykluczyć szereg połączonych patologii błon płodowych. Aby przeprowadzić to badanie, lekarze używają specjalnych igieł nakłuwających, które przebijają skórę kobiety w ciąży. Podczas tej procedury istnieje ryzyko wtórnej infekcji. Warto przeprowadzić te badania tylko pod ścisłymi wskazówkami medycznymi, aby wykluczyć warunki niebezpieczne dla życia płodu.
Przy pomocy cordocentesis lekarze mogą również ujawnić różne patologie u dziecka. Do tego dochodzi krew pępowinowa. Terminy takiej procedury mogą się różnić. Często potrzeba takiego inwazyjnego badania jest podejmowana zbiorowo.
Wielu lekarzy uważa, że ryzyko rozwoju patologii genetycznych jest bezpośrednio związane z wiekiem.
Kobiety, które decydują się na poczęcie dziecka po 40 roku życia, powinny poważnie myśleć o takiej decyzji. Lekarze często zalecają kontakt w sprawie konsultacji z genetyką nadal na etapie planowania ciąży.
Jeśli podczas badania przesiewowego lekarz stwierdzi oznaki niebezpiecznych chorób genetycznych, powinien zdecydowanie ostrzec przyszłą mamę o tym. Niezgodne z patologiami życiowymi są bezwzględne wskazania do aborcji. Ostateczna decyzja tego pytania pozostaje dla kobiety.
Wyniki dekodowania
Interpretuj tylko jedną analizę lub USG nie może.Aby ustalić diagnozę, należy obowiązkowo przeprowadzić kompleksową ocenę wszystkich uzyskanych testów i zakończenia badania USG. Wyniki są interpretowane przez ginekologa-położnika, który monitoruje kobietę w ciąży. W trudnych przypadkach klinicznych może być nawet wymagana konsultacja medyczna.
Zespołowi Edwardsa towarzyszy również zmniejszenie stężenia PAPP-A we krwi. Również dla tej patologii charakteryzuje się nieprawidłową ludzką gonadotropiną kosmówkową. Choroba ta występuje u dzieci z częstością 1: 8000. W pierwszym badaniu przesiewowym dość trudno jest zidentyfikować wrodzone nieprawidłowości narządów wewnętrznych. Są wykrywane przez płód już podczas 2 i 3 badania.
Główne wskaźniki badania ultrasonograficznego pomagają lekarzom zidentyfikować różne stany patologiczne u płodu na bardzo wczesnym etapie ich powstawania. Zatem wzrost wielkości dwubiegunowej może być oznaką rozwijającej się przepukliny tkanki mózgowej lub rozwijającego się nowotworu. Z reguły takie patologie są uważane za niezgodne z życiem i są wskazaniem do aborcji.
Wodogłowie mózgu u płodu objawia się również wzrostem wielkości dwubiegunowej. Aby ocenić ten stan patologiczny, koniecznie należy ocenić dynamikę. Aby to zrobić, lekarze przepisują kilka powtarzających się ultradźwięków, które są wymagane w następnych trymestrach ciąży. Negatywna dynamika rozwoju tego stanu może prowadzić do aborcja i ratownictwo medyczne.
Doświadczeni specjaliści podczas pierwszego badania mogą także ujawnić różne defekty w strukturze cewy nerwowej. Lekarze nazywają to patologicznym stanem opon mózgowo-rdzeniowych. Zespół Corne de Lange jest bardzo rzadką patologią genetyczną, która jest niezgodna z życiem.
Przepuklina sznurkowa to kolejna niebezpieczna wrodzona wada rozwojowa, której towarzyszy wiele zaburzeń narządów wewnętrznych. W tym stanie wpadają w obszar przedniej ściany brzucha płodu. Ta patologia jest niezwykle niekorzystna.
Odchylenia od normalnych wartości w analizach biochemicznych są bardzo ważnymi oznakami rozwoju chorób genetycznych. Zmniejszenie PAPP-A dość często objawia się w zespole Downa. Ta patologia, zidentyfikowana w tym okresie wewnątrzmacicznego rozwoju płodu, może być wyraźnym objawem spontanicznego poronienia lub samoistnego poronienia.
Zespół Smitha-Opitza jest jedną z niebezpiecznych chorób genetycznych, które można podejrzewać podczas pierwszego badania przesiewowego. Wynika to z silnych mutacji w aparacie genetycznym. Ta patologia charakteryzuje się połączonymi zaburzeniami syntezy cholesterolu, patologii układu nerwowego, jak również zaburzeń ortopedycznych. Ta choroba występuje nie tak często - z prawdopodobieństwem 1: 25 000.
.
Zwiększona gonadotropina jest również konsekwencją pojawiających się patologii w ciele płodu. Podwyższone stężenie hCG może również wystąpić w niektórych chorobach, które występują w przyszłej mamie podczas ciąży. Zwykle ciężkie postacie cukrzycy, a także silne toksykoza.
Zmniejszone stężenie hCG jest często oznaką patologicznego przebiegu ciąży. Warunek ten może również rozwinąć się z niewydolnością łożyska. Ta patologia może prowadzić do ciężkiego niedotlenienia. Aby ocenić ryzyko powstawania różnych chorób, lekarze używają specjalnego programu zwanego PRISCA.
Po przeprowadzeniu takiej diagnostyki komputerowej lekarz prowadzący to badanie wydaje wniosek w ręce przyszłej mamy. Wymienia wszystkie zidentyfikowane patologie, a także ryzyko rozwoju chorób genetycznych.
Co może wpłynąć na wyniki?
Jeśli ciąża wystąpiła w wyniku zapłodnienia in vitro, wskaźniki testów biochemicznych mogą być różne. W takim przypadku interpretacja wyników musi być bardzo ostrożna:
- Diagnoza jest przeprowadzana dla każdego z dzieci. W tym przypadku gonadotropina kosmówkowa może przekroczyć normalne wartości o 20%, a PAPPA z reguły maleje.
- Nadmierna waga przyszłej matki to kolejny czynnik, który może prowadzić do zniekształcenia wyników. W tym stanie wszystkie badane hormony wzrastają. Jeśli przyszła matka ma oznaki niedoboru masy ciała, w tym przypadku przeciwnie, stężenia substancji biologicznie czynnych są znacznie zmniejszone.
- Ciąża mnoga - powód dokładniejszej interpretacji wyników. W tym przypadku hCG znacznie wzrasta. Poziom PAPP-A może być utrzymywany w normalnym zakresie. W żadnym wypadku nie należy przeprowadzać izolowanej oceny markerów biochemicznych bez USG w czasie ciąży z bliźniakami lub trojaczkami.
- Niekontrolowana cukrzyca prowadzi do zakłócenia procesów metabolicznych. Ostatecznie może to prowadzić do odchyleń od normalnych wartości w analizach biochemicznych.
Ile kosztują badania?
Zdać pierwszy screening może być w normalnej klinice. Jednak nie wszystkie instytucje medyczne mają dobre zaplecze materiałowe i techniczne oraz sprzęt. Często zdarza się, że wielu badań biochemicznych nie można przeprowadzić w zwykłym centrum konsultacyjnym dla kobiet. Problem ten jest szczególnie dotkliwy w osiedlach, w których mieszka niewielu mieszkańców.
Badanie ultrasonograficzne jest również obowiązkowy element pierwszego przeglądu. W niektórych przypadkach lepiej jest przeprowadzić taką ankietę na sprzęcie poziomu eksperta. Niestety nie wszystkie placówki medyczne są wyposażone w takie urządzenia. U kobiet w ciąży z poważną patologią ciąży wymagane jest przeprowadzenie USG na sprzęcie klasy eksperta.
Przyszłe mamy cierpiące na poważne choroby narządów wewnętrznych można wysłać do ośrodka okołoporodowego. Zazwyczaj są tam kobiety w ciąży z różnymi wadami serca.
W tej sytuacji ryzyko rozwoju różnych wad wewnątrzmacicznych u przyszłych dzieci wzrasta wielokrotnie.
Pierwsze badanie przesiewowe można przeprowadzić w licencjonowanej prywatnej klinice. Przejście kompleksu badań w tym przypadku z reguły jest bardzo wygodne. Wszystkie materiały eksploatacyjne są już wliczone w koszt kontroli.
Koszt takiej złożonej diagnozy może być inny. Różni się także znacznie w różnych miastach. Za analizy biochemiczne przyszłej mamy będzie trzeba zapłacić od 1200 do 3000 rubli. Podczas rozbudowy kompleksu koszt może wzrosnąć o 1,5-2 razy.
Cena ultradźwięków przesiewowych wynosi zwykle 2000-5000 rubli. Koszt procedury zależy w dużej mierze od kwalifikacji specjalisty prowadzącego badanie.
Poniższa recenzja wideo pokaże, co można zobaczyć na pierwszym pokazie.