Choroba Kawasaki u dzieci
Choroby, w których zmiany zapalne występują w naczyniach krwionośnych i rozwijają się krwotoczne zapalenie naczyńcałkiem sporo. Mają dość ciężki przebieg i zdiagnozowano je dość późno.
Powody
Po raz pierwszy syndrom ten powstał w Japonii w latach 60. XX wieku. Nazwa choroby została podana przez japońskiego lekarza Kawasaki. Obserwował i leczył dzieci, które przez długi czas miały te same objawy. W tym czasie nazwa tej choroby nie została jeszcze ustalona.
Po przedstawieniu wyników swoich badań na naukowej konferencji medycznej choroba zyskała własną nazwę - choroba Kawasaki.
Według statystyk ta choroba dotyka chłopców więcej. Chorują głównie 1,5-2 razy częściej niż dziewczynki.
Odnotowano również różnice w populacji. Mieszkańcy krajów azjatyckich, częstość występowania wielokrotnie wyższa niż w Europie. Naukowcy nie znaleźli jeszcze naukowego uzasadnienia tego faktu.
Szczyt zapadalności występuje we wczesnym dzieciństwie. Zazwyczaj choroba Kawasaki jest częściej rejestrowana u dzieci w wieku poniżej 6-7 lat.
Istnieją również pojedyncze przypadki choroby i w starszym wieku. W Japonii i Ameryce istnieją dowody na wykrycie tej choroby w ciągu 25-30 lat. W niektórych przypadkach choroba występuje również u niemowląt i noworodków.
Nie było możliwe ustalenie jednej przyczyny choroby. Obecnie trwają liczne badania globalne mające na celu ustalenie źródła choroby u niemowląt.
Większość naukowców zgadza się, że przyczyną choroby są różne wirusy. Do najbardziej prawdopodobnych należą: wirusy opryszczki, retrowirusy i parwowirusy, wirusy adenowirusowe i cytomegalii oraz inne przyczyny.
Szereg badań podkreśla, że różne infekcje bakteryjne mogą prowadzić do rozwoju choroby Kawasaki. Naukowcy odkryli, że po zakażeniach paciorkowcami, gronkowcami i meningokokami dzieci chorują na tę chorobę kilka razy częściej.
W wielu krajach zdarzały się przypadki choroby Kawasaki po ugryzieniu przez różne kleszcze.
Borrelia lub riketsja, które dostają się do krwi podczas zakażeń przenoszonych przez kleszcze, przyczyniają się do rozwoju procesów zapalnych w naczyniach krwionośnych. Pasożyty te mogą powodować rozwój reakcji autoimmunologicznych u niemowląt, co prowadzi do rozwoju krwotocznego zapalenia naczyń.
Choroba ta charakteryzuje się sezonowością. Najwięcej przypadków zaostrzeń choroby zarejestrowano w marcu-kwietniu, a także pod koniec roku - w grudniu. Ta sezonowość skłoniła ekspertów do przekonania, że choroba jest zaraźliwa.
Jak się rozwija?
Rozwój choroby charakteryzuje się tworzeniem dużej liczby limfocytów T. Zazwyczaj te komórki odpornościowe pomagają wyeliminować różne patogeny z organizmu.
Gdy wnikają mikroby, uruchamia się silna kaskada reakcji. Podczas tego procesu wytwarzana jest duża liczba różnych cytokin. Substancje te mają działanie zapalne.
Po wejściu do wewnętrznych ścian naczyń krwionośnych prozapalne cytokiny powodują w nich poważne stany zapalne. W miarę rozwoju procesu zapalnego wszystkie warstwy tętnic i żył są uszkodzone warstwami.
W wyniku takiego uszkodzenia ściany naczyń krwionośnych zaczynają złuszczać się i rozrzedzać. Ostatecznie prowadzi to do pojawienia się patologicznych rozszerzeń - tętniaków.
Niebezpieczeństwo tych guzów polega na tym, że są one bardzo delikatne i łatwo pękają.Jakikolwiek spadek ciśnienia krwi może spowodować pęknięcie tętniaka i doprowadzić do krwawienia wewnętrznego.
Naczynia wieńcowe są najbardziej podatne na tę chorobę. Są stworzone przez naturę do dostarczania krwi do mięśnia sercowego. W przypadku jakiegokolwiek uszkodzenia naczyń wieńcowych może dojść do śmierci tkanki serca - martwicy, prowadzącej do zawału serca.
Po pewnym czasie fibroblasty zaczynają penetrować ściany naczyń objętych stanem zapalnym. Komórki te są w stanie wywołać tworzenie tkanki łącznej w organizmie.
Z nadmiarową ilością przyczyniają się do tworzenia zbyt gęstych naczyń, które nie mogą w pełni zwężać się i rozszerzać.
Objawy
Choroba Kawasaki charakteryzuje się kilkoma specyficznymi objawami. Rozpoznanie choroby opiera się głównie na wykryciu tych objawów klinicznych.
Pojawienie się tylko jednego objawu nie ma znaczenia diagnostycznego. W celu ustalenia diagnozy konieczne będzie wykrycie co najmniej 4 znaków.
Najbardziej specyficzne objawy to:
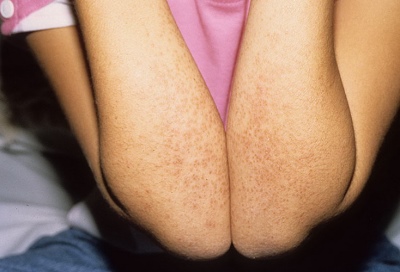
- Wygląd luźnych elementów na ciele. Praktycznie całe ciało, łącznie z kończynami, a nawet obszarem pachwiny, jest pokryte wysypką. Przypomina pozornie marnie. Elementy mogą być tak liczne, że skóra staje się jednolitym czerwonym „świecącym” kolorem. W niektórych przypadkach wysypka pojawia się tylko na nogach.
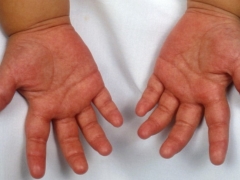
- Zaczerwienienie dłoni i stóp. Stają się jaskrawe szkarłatne. W miarę postępu choroby skóra zaczyna się łuszczyć i odrzucać. Na paznokciach widać liczne rowki i rowki.
- Zmiany w jamie ustnej i gardle. Jama ustna staje się jaskrawoczerwona, a nawet purpurowa. Język może tworzyć guzki i różne stany zapalne. Wargi pękają. Na czerwonej granicy jamy ustnej i błon śluzowych pojawiają się strupy.
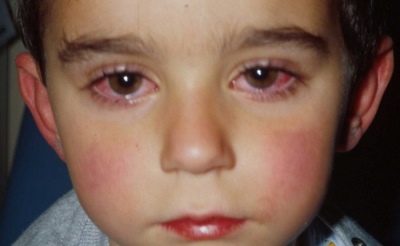
- Rozwój zapalenia spojówek. Twardówka zostaje wstrzyknięta. Wzrasta łzawienie i światłowstręt. Oczy mocno się zaczerwieniają. W niektórych przypadkach występuje obrzęk powiek. Często dzieci starają się pozostać w słabo oświetlonych pokojach, ponieważ daje im to wyraźną poprawę samopoczucia.
- Powiększone węzły chłonne szyjne. Zostają ubite, przylutowane do skóry. Zazwyczaj węzły chłonne zwiększają się z 1,5 do 2 cm, w ciężkich przypadkach można je zobaczyć nawet z boku.
Cały przebieg choroby ma miejsce w jej rozwoju w kilku kolejnych etapach:
- Ostra gorączka. Zazwyczaj rozwija się w ciągu pierwszych 7-10 dni po wystąpieniu choroby. Towarzyszy temu pojawienie się wysokiej gorączki - ponad 39-40 stopni. Trudno go zmniejszyć, nawet pomimo stosowania leków przeciwgorączkowych. Zapalenie spojówek pojawia się pod koniec tego okresu, jak również specyficzne zmiany w jamie ustnej i na skórze.
- Okres podostry. Trwa około 6 tygodni. Charakteryzuje się normalizacją temperatury ciała i pojawieniem się pierwszych tętniaków w naczyniach krwionośnych. Towarzyszą mu trwałe objawy skórne. Jeśli w tym okresie temperatura ciała ponownie gwałtownie wzrośnie, może to być bardzo nieprzyjemny zwiastun nowego nawrotu choroby.
- Okres odzyskiwania. Stopniowo przechodź wszystkie objawy niepożądane. Ostatnie widoczne zmiany to tylko poprzeczne paski na paznokciach. Pojawiający się tętniak naczyń krwionośnych stopniowo przechodzi. Dzieje się tak tylko w przypadku przepisanej na czas terapii interferonem.
- Jeśli choroba została wykryta dość późno, co doprowadziło do rozwoju powikłań u dziecka, to rozmowa dotyczy przejścia choroby do postaci przewlekłej. Towarzyszy temu rozwój długoterminowych działań niepożądanych. Takie dzieci wymagają stałego monitorowania przez specjalistę chorób zakaźnych i kardiologa.
Diagnostyka
Ponieważ w chorobie Kawasaki mogą wystąpić zagrażające życiu powikłania, lekarze stwierdzili, że diagnoza była najprostsza i najszybsza.
Wyjściem z tej sytuacji była klasyfikacja amerykańska, która umożliwia podejrzenie choroby na wczesnym etapie. Aby to zrobić, nie potrzebujesz specjalnych testów i analiz.
Obecność czterech z pięciu klinicznych objawów choroby na tle gorączki, obserwowanej przez 5 dni, służy jako podstawa do ustalenia przypuszczalnej diagnozy tej choroby. Ta szybka metoda pozwala ustalić diagnozę w ciągu pierwszych dni od wystąpienia choroby i pojawienia się gorączki.
Laboratoryjne i instrumentalne metody diagnozy są w tym przypadku pomocnicze. Zasadniczo są one potrzebne do wykrycia niebezpiecznych komplikacji w czasie.
Aby potwierdzić diagnozę choroby Kawasaki i zidentyfikować powikłania, lekarze zalecają:
- Ogólne badanie krwi. Wielokrotny wzrost ESR wskazuje na obecność zapalenia autoimmunologicznego. Zmiany we wzorze leukocytów mogą wskazywać na obecność infekcji wirusowej lub bakteryjnej w organizmie.
- Badania biochemiczne. Nadmiar białka C-reaktywnego wskazuje na rozwój ogólnoustrojowego zapalenia immunologicznego. W całym ostrym okresie choroby wskaźnik ten znacznie przekracza normę. Zwiększa również poziom alfa1 - antytrypsyny.
- Echokardiografia serca. Jest przeprowadzany kilka razy: w czasie pierwszej diagnozy, 14 dni po wystąpieniu choroby i po dwóch miesiącach. Ta sekwencja pozwala lekarzom nie przegapić początku rozwoju powikłań choroby.
- EKG Ujawnia ukryte zaburzenia rytmu serca. W chorobie Kawasaki mogą rozwijać się różne arytmie lub tachykardie. Bardzo łatwo jest wykryć te zmiany za pomocą EKG. Dla dzieci, które miały tę chorobę, serce jest regularnie badane.
- Radiografia klatki piersiowej. Podaje opis budowy anatomicznej serca i dużych naczyń. Pozwala zidentyfikować tętniaki, które powstały w dużych naczyniach krwionośnych. Ta metoda jest również wykorzystywana do wykrywania ukrytych i odległych konsekwencji choroby.
Możliwe komplikacje
Choroba zwykle charakteryzuje się bardzo dobrym rokowaniem. Większość chorych dzieci całkowicie wyzdrowieje.
Niekorzystne skutki choroby występują tylko u zbyt słabych dzieci lub dzieci z ciężkimi niedoborami odporności.
Najbardziej niekorzystne skutki choroby obejmują rozwój dużych tętniaków naczyń krwionośnych, zawał mięśnia sercowego, pojawienie się różnych zaburzeń rytmu serca.
Zazwyczaj te działania niepożądane są rejestrowane kilka lat po chorobie. Aby je wyeliminować, wymagana jest konsultacja z kardiologiem i wyznaczenie kompleksowego leczenia, które w niektórych przypadkach trwa całe życie.
Leczenie
W celu wyeliminowania zapalenia autoimmunologicznego podaje się dożylną immunoglobulinę. Lek ten zmniejsza powstawanie tętniaków naczyń krwionośnych. Przy intensywnej terapii temperatura ciała wraca do normy. Również stan zapalny węzłów chłonnych jest zmniejszony.
Bez użycia terapii immunoglobulinowej często okazuje się nieskuteczne.
Stosowanie kwasu acetylosalicylowego jest również ważnym krokiem w leczeniu choroby. Aspiryna pomaga wyeliminować zwiększoną skłonność do zakrzepów krwi, które występują podczas choroby.
Stosowanie tego leku pomaga kilkakrotnie zmniejszyć ryzyko zawału mięśnia sercowego. Skuteczność kwasu acetylosalicylowego stwierdzono również w eliminacji małych tętniaków wynikających z choroby Kawasaki.
Niektóre badania naukowe potwierdziły możliwość stosowania hormonalnych glikokortykosteroidów. Naukowcy twierdzą, że te fundusze pomogą zmniejszyć objawy ogólnoustrojowego zapalenia i poprawić ukrwienie mięśnia sercowego.
Prognoza
Ponad 90% osób z chorobą Kawasaki wyzdrowieje.Choroba całkowicie ustaje po kilku miesiącach.
Tylko 1% pacjentów ma niebezpieczne komplikacje, które są niezgodne z życiem. Z reguły najsilniejsza martwica mięśnia sercowego i rozwój ataku serca prowadzą do nich.
W niektórych przypadkach luka rozwija tętniak dużego naczynia. Niezapewnienie terminowej opieki medycznej w nagłych wypadkach może być również śmiertelne.
Lekarze uważają pierwsze 2-3 tygodnie od początku wysokiej temperatury za najbardziej niekorzystny okres w rozwoju choroby. W tym okresie dziecko potrzebuje najbardziej dokładnego monitorowania medycznego i obserwacji.
Poniżej możesz obejrzeć film o zespole Kawasaki u dzieci.