Co to jest diagnoza przedimplantacyjna w IVF i co ona pokazuje?
Kobiety, które uczęszczają do IVF, nie zawsze są świadome głównych etapów tej techniki. A kiedy lekarz jest zainteresowany, pacjenci chcieliby zrobić diagnozę przed wszczepieniem, jest jeszcze więcej pytań. Niektórzy odmawiają, wiedząc, że PGD czyni protokół droższym, inni po prostu nie znają celu, dla którego takie badania genetyczne są wyznaczane i czy w ogóle są potrzebne. W tym artykule wyjaśnimy, na czym polega PGD w IVF i na czym może polegać.
PGD - co to jest?
Od momentu, w którym kobieta łączy się z komórką nasienia mężczyzny, wszystko jest z góry określone na poziomie genetycznym - kolor włosów i wzrost dziecka, zdolności intelektualne i płeć, a także ewentualne nieprawidłowości genetyczne i choroby, które dziecko odziedziczyło po rodzicach, dziadkach lub innych krewnych .
Diagnostyka przedimplantacyjna to kompleks badań genomicznych, które umożliwiają identyfikację w embrionie, który ma zaledwie kilka dni, różnych odchyleń rozwojowych, chorób, zespołów i innych problemów. PGD jest w stanie zidentyfikować około 150 dziedzicznych dolegliwości genetycznych, wśród których są dość powszechne - zespół Downa, Turner i dość rzadkie - mukowiscydoza, hemofilia, zespół motyla itd.
Używając specjalnych technik i precyzyjnych urządzeń, chore embriony są określane i kontrolowane. Do transplantacji do macicy kobiety stosują wyłącznie wysokiej jakości, zdrowe i zdolne do życia zarodki.
Standardowy IVF nie obejmuje obowiązkowego etapu diagnozy przedimplantacyjnej. Po zapłodnieniu i hodowli zarodków przez kilka dni ocenia się tylko tempo wzrostu, szybkość zgniatania i żywotność zarodków. Następnie zostają przeniesione do jamy macicy kobiety. Które z nich będzie się zakorzeniać i zakorzenić w ogóle jest dużym pytaniem. Skuteczność standardowego IVF wynosi około 35%.
Jeśli przeprowadzana jest diagnostyka przed implantacją, przyszli rodzice nie mogą martwić się o zdrowie dziecka, nawet jeśli sami mają pewne problemy genetyczne. Ponadto skuteczność IVF z PGD jest nieco wyższa - około 40-45%. Wynika to z faktu, że duży zarodek, nawet wszczepiony do macicy, ma bardzo małe szanse na rozwój i przeżycie. Zdrowy i zbadany zarodek ma większe szanse na zdobycie przyczółka i zacznie rosnąć i rozwijać się.
Cel badania
PGD jest zdecydowanie zalecane rodzicom, którzy mają choroby genetyczne, które mogą być dziedziczone przez dziecko. Również takie wstępne badanie genetyczne zarodków nie szkodzi, jeśli w szeregach bliskich krewnych przyszłych rodziców pojawiły się choroby dziedziczne.
Diagnoza przed implantacją jest ważna i konieczna dla par, w których jedno z rodziców nosi chorobę związaną z chromosomem płci. Na przykład kobieta nosi gen hemofilii, ale dziecko zachoruje tylko wtedy, gdy jest to dziecko płci męskiej. PGD w tym przypadku określa płeć embrionów, które mają zaledwie kilka dni, a lekarze wybierają tylko zarodki, które nie są zagrożone hemofilią, to znaczy dziewczęta, do przesadzania.
Kobieta z ujemnym czynnikiem Rh i kilkoma ciążami w przeszłości (nie ma znaczenia, jak zakończyły się), zaleca się PGD, jeśli jej plemniki o dodatnim czynniku Rh zostały użyte do zapłodnienia in vitro. W tym przypadku lekarze wybiorą spośród wszystkich powstałych embrionów tylko tych, którzy odziedziczyli matczyną tożsamość rezusa. W tym przypadku ciąża po IVF będzie przebiegać z mniejszym ryzykiem, a dziecko nie będzie zagrożone chorobą hemolityczną.
PGD jest zalecane dla pary, jeśli kobieta miała dwa lub więcej poronień wcześniej, jeśli miały miejsce przypadki nieudanej aborcji i jeśli któryś z małżonków w pierwszym małżeństwie lub razem mieli dziecko z nieprawidłowościami chromosomalnymi lub patologie genetyczne. Diagnostyka przed transferem pozwala wykluczyć z liczby zarodków uznanych za przeszczep osoby chore lub mające anomalie pochodzenia niegenetycznego.
Diagnostyka przed implantacją w drugim lub trzecim protokole IVF pozwala na ustalenie z dużą dokładnością przyczyn nieudanych wcześniejszych prób.
Sytuacja jest całkowicie niestandardowa, ale, niestety, prawdziwa sytuacja polega na tym, że rodzice chodzą do zapłodnienia in vitro, aby mieć dziecko, które może zostać dawcą, na przykład szpiku kostnego, dla swojego starszego brata lub siostry. W tym przypadku poleganie na naturalnej koncepcji jest zbyt ryzykowne. Urodzone dziecko może nie być odpowiednim dawcą dla chorego krewnego.
Diagnoza przedimplantacyjna pomoże wyselekcjonować osobniki z powstałych zarodków z pewną kombinacją informacji genetycznej, która gwarantuje zbieżność genomiczną między dziećmi. To badanie nazywa się typowaniem HLA.
Co pokazuje ankieta?
Diagnostyka genetyczna przed wszczepieniem umożliwia wstępną identyfikację różnych chorób i stanów, w których dziecko może być nieopłacalne lub niepełnosprawne. Wszystko zależy od zaleceń genetyka. W razie potrzeby zarodki są badane tylko pod kątem pewnych kryteriów i mutacji genów, ogólnie można ocenić wszystkie parametry określone przez badanie.
Tak więc PGD z dokładnością do 97-99% określa ślepotę i głuchotę, wrodzoną głuchotę, siatkówczaka, niedokrwistość Fanconiego, nerwiakowłókniakowatość, fenyloketonurię, miopatię, dystonię skrętną, dystrofię mięśniową Dushena i kilkadziesiąt innych niebezpiecznych i nieuleczalnych chorób i zespołów.
PGD określa również kariotyp zarodka, jego grupę krwi i czynnik Rh, płeć, obecność mutacji na poziomie genu, nietypowe dla rodziców i ujawnione po raz pierwszy.
Kto jest przepisany?
Ponieważ sama diagnoza przedimplantacyjna nie jest tanią przyjemnością. Nie każda kobieta, która ośmiela się zapłodnić in vitro, ten dodatkowy krok jest zalecany. Jest on oferowany wszystkim, ale istnieją kategorie pacjentów, którzy są wysoce niepożądani, aby odmówić wstępnej oceny genetycznej zarodków przed przeniesieniem do macicy.
Do tych pacjentów należą:
- „Wiek” kobiety i pary. Wraz z wiekiem męskie i żeńskie komórki płciowe starzeją się i tracą zdrowie. Pod wpływem narkotyków, złych nawyków, niekorzystnej ekologii i zaledwie kilku lat ich zestaw DNA może się mutować. Dlatego u kobiet i mężczyzn „związanych z wiekiem” ryzyko nieprawidłowości chromosomowych płodu jest wyższe. PGD jest zdecydowanie zalecane dla kobiet powyżej 35 roku życia, a także dla par, w których mężczyzna ma ponad 40 lat.
- Rh-ujemne kobietyurodziły się poronienia, poronienia, poród, dzieci z chorobą hemolityczną. Diagnoza jest istotna tylko wtedy, gdy współmałżonek ma dodatni czynnik krwi Rhesus. Jeśli stosuje się nasienie dawcy, początkowo wybiera się biomateriał męski z ujemnym czynnikiem Rh, a prawdopodobieństwo uzyskania zarodków Rh-dodatnich wynosi zero.
- Kobiety, które mają już 1-2 nieudane doświadczenia IVF przy braku obiektywnych powodów (protokoły zostały przeprowadzone prawidłowo i bez komplikacji, nie ma endometriozy i innych barier w implantacji).
- Jeśli plemniki męskie są używane do zapłodnienia o niskiej jakości nasienia (teratozoospermia, azoospermia, astenozoospermia). Pod wpływem naturalnego zapłodnienia komórki plemnikowe o niskiej jakości umierają, nie mają szans na zapłodnienie, dzięki IVF mogą dobrze zapłodnić jajo, ponieważ dobór naturalny jest osłabiony, co może prowadzić do rozwoju różnych patologii u płodu.
Rodzaje diagnostyki
Istnieje kilka rodzajów diagnostyki genetycznej zarodków. Różnią się pod względem badań, technicznych niuansów, sprzętu i metod badań. Wymieniamy najważniejsze z nich bez wchodzenia w szczegóły laboratoryjne i genetyczne:
- RYBY Jest metodą hybrydyzacji fluorescencyjnej. Jest to dość standardowe badanie, którego koszt jest niski w porównaniu z innymi metodami diagnozy przedimplantacyjnej. Ale jego dokładność jest nieco niższa niż w przypadku innych metod. Ta metoda jest szeroko stosowana w klinikach w Rosji, na Ukrainie i Białorusi. Zagraniczne kliniki praktycznie go porzuciły, ponieważ pojawiły się dokładniejsze badania. Plus fakt, że badanie odbywa się szybko - w ciągu kilku godzin. Minusem jest to, że wiele chromosomów nie jest nawet badanych.
- CGH - porównawcza metoda hybrydyzacji genomowej. Bardzo drogi sposób. I zarówno finansowo, jak i tymczasowo. Ale lista zidentyfikowanych patologii jest większa niż opisanej powyżej metody, a dokładność jest niezmiernie wyższa. Ta metoda diagnozowania przed ponownym przesadzeniem pozwala między innymi określić, które zarodki mają większe szanse na implantację.
- PCR - metoda reakcji łańcuchowej polimerazy. Ujawnia przynależność Rhesus do embrionu, jego grupy krwi, a także dość dużą listę problemów genetycznych. Badanie wymaga obowiązkowego wstępnego badania biologicznych rodziców pod kątem mutacji genetycznych. Jeśli kobieta otrzymuje zarodek dawcy lub oocyty dawcy są pobierane do zapłodnienia, nie można zastosować metody PCR.
- Ngs - metoda sekwencjonowania. Jest to nowoczesna metoda diagnozy przedimplantacyjnej, która łączy to, co najlepsze z wymienionych powyżej. Daje jednak najbardziej kompletny obraz stanu zdrowia zarodków, a jego wartość jest wyższa niż w przypadku innych metod.
Jak przebiegają badania?
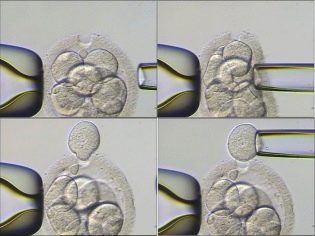
Aby embriolodzy i genetycy mogli wykonywać PGD, należy uzyskać wystarczającą liczbę jaj poprzez uprzednią stymulację hormonalną. Jeśli mniej niż 3-4, diagnoza przed implantacją zwykle nie jest przeprowadzana. Po tym, jak lekarze „zorganizują” spotkanie z jajami z oczyszczonymi plemnikami, rozwój zarodków jest monitorowany przez 2-5 dni. Następnie embriolog może wybrać najbardziej żywotną. Piątego dnia blastocysty mają już około 200 komórek. Możliwe jest, bez uszczerbku dla embrionu, pobranie około 5-7 komórek z każdego zarodka do badań genetycznych.
Nowoczesne lasery o wysokiej precyzji są używane do zbierania komórek, biopsje muszli komórek i stosowane są inne metody. Badanie nici DNA dostarcza wyczerpujących informacji na temat tego, czy embrion jest zdrowy. Po czym zaleca się transfer.
Jeśli para zgodzi się na wstępną diagnostykę genetyczną zarodków, sam transfer zarodków może być opóźniony. Jeśli przy standardowym protokole IVF jest on przeprowadzany przez 2, 3 lub 5 dni od momentu zapłodnienia, wówczas można oczekiwać wyników PGD od kilku godzin do 5-6 dni. Tak więc cykl IVF wydłuża się o co najmniej tydzień. Koszt protokołu może wzrosnąć w przypadku porozumienia w sprawie wstępnej diagnozy zarodków o 40-240 tysięcy rubli.
Wszystko zależy od tego, ile zarodków zamierzasz zbadać, która z powyższych metod zostanie przetestowana.
Aby obniżyć koszty, para może korzystać z narzędzi kwotowych, diagnostyka znajduje się na liście usług, które mogą być dostarczane przez OMS, ale w każdej klinice problem ten należy wyjaśnić osobno. Niektórzy robią PGD kosztem budżetu, inni - nie.
Możliwe komplikacje
Jak już wspomniano, materiał do badań genetyki uzyskuje się przez biopsję. Pomimo ultranowoczesnego sprzętu precyzyjnego, prawdopodobieństwo zranienia płodu podczas tej procedury pozostaje. Najczęściej ranni podlegają „trzem dniom”. Należy zauważyć, że prawdopodobieństwo urazu jest dość niskie - około 3%, a korzyści z badania będą znacznie większe. W przeciwnym razie komplikacje z takim zapłodnieniem in vitro mogą być takie same jak w przypadku IVF w standardowym protokole.
Każdy z etapów zapłodnienia in vitro może wiązać się z pewnym ryzykiem, a to nie nastąpi nigdzie. Ważne jest, aby wszystkie ryzyka były niskie.
Para musi być świadoma tego, że nawet nowoczesne i precyzyjne instrumenty, z których pracują lekarze z najwyższych kategorii kwalifikacji, nie gwarantują 100%, że dziecko będzie zdrowe. Tak więc, przy rozległej mozaikowatości, mogą wystąpić błędy biologiczne, a chorego zarodka można przenieść na kobietę. Prawdopodobieństwo to jest, ale jest bardzo małe - nie więcej niż 0,05%.
Recenzje
Według oficjalnych informacji Światowej Organizacji Zdrowia, IVF z PGD zwiększa szansę na sukces protokołu o około 7-10% w stosunku do bazy 35%. Jednak w rosyjskim segmencie Internetu nie ma tak wielu pozytywnych recenzji na temat diagnostyki przedimplantacyjnej.
Niektóre kobiety zauważają, że wskaźnik przeżywalności zarodków, z których pobrano komórki do analizy, jest nieco gorszy, a zatem istnieje kilka przeglądów nieudanych protokołów IVF ze wstępną diagnozą genetyczną płodu. Medycyna nie potwierdza tej popularnej opinii, a oficjalne statystyki statystyk nie wskazują na zmniejszony procent udanej implantacji po badaniu zarodków.
Często kobiety pytają, czy możliwe jest zrobienie IAP, aby wybrać płeć dziecka, ponieważ oprócz tego, że naprawdę chcę dzieci, nadal chcę syna lub córki. Nie ma technicznej zdolności do określenia płci, ale żaden lekarz nie wyodrębni zarodków „niepotrzebnej” płci, chyba że istnieje określone wskazanie genetyki (w przypadku chorób związanych z chromosomem płci). Dyskryminacja zarodków według płci jest zabroniona przez prawo w Rosji.
Według opinii, sam proces diagnostyki, który może trwać kilka dni, dostarcza kobiecie wielu doświadczeń, ponieważ nie wie do końca, ile zarodków wysokiej jakości okazało się i czy w ogóle się pojawiły. Ponadto musi utrzymywać stan endometrium we właściwej formie - przyjmować przepisane leki, oddawać krew na progesteron i wykonywać kilka ultradźwięków w celu określenia grubości funkcjonalnej warstwy macicy. Ważne jest, aby transfer był przeprowadzany tak skutecznie, jak to możliwe, a zapłodnione jajo można wszczepić.
Zdarza się, że podczas diagnozy mija „dobry” czas na transfer. W takim przypadku protokół może zostać przerwany, a embriony, które przeszły test, zostają zamrożone i wysłane do banku kriogenicznego. Prześlij je w następnym protokole.
O zawiłościach diagnostyki genetycznej przedimplantacyjnej patrz poniższy film.