Niedowidzenie u dzieci
Niedowidzenie - choroba, w której ostra redukcja ostrości widzenia bez organicznej patologii. Również w przypadku niedowidzenia obserwuje się zaburzenia akomodacji i wrażliwość na kontrast. Zwykle choroba dotyka tylko jedno oko. Taka wada nie jest usuwana przez noszenie okularów lub soczewek kontaktowych. Jak rozpoznać tę patologię u dziecka i jakie metody leczenia niedowidzenia są najbardziej skuteczne, powiemy w tym artykule.
Co to jest?
Z greki termin „amblyopia” dosłownie oznacza „leniwe oko”. To jest istota tej patologii. Niedowidzenie jest zaburzeniem czynnościowym aparatu wzrokowego. Liczne badania na ten temat wskazują, że niedowidzenie jest jedną z głównych przyczyn gwałtownego pogorszenia widzenia u dzieci i osób w wieku produkcyjnym.
Ważne jest, aby zidentyfikować niedowidzenie na najwcześniejszych etapach jego rozwoju, ponieważ może to przyczynić się do pomyślnego wyniku leczenia, a jeśli istnieją inne towarzyszące czynniki sprzyjające, wzrok można w pełni przywrócić.
W dzieciństwie patologia ta często występuje na tle innych zaburzeń widzenia, które uniemożliwiają pełny rozwój widzenia obuocznego.
W medycznym środowisku naukowym istnieje wiele sprzeczności dotyczących jasnej definicji wskaźników ostrości wzroku, zgodnie z którą prawidłowe byłoby postawienie diagnozy „niedowidzenie”. Doprowadziło to do znacznego błędu w procesie gromadzenia danych statystycznych pokazujących poziom choroby niedowidzenia wśród populacji różnych regionów.
Najczęstsze typy niedowidzenia, które występują w światowej praktyce klinicznej, uważa się za dysbinokularne i refrakcyjne.
Do czynników przyczyniających się do rozwoju niedowidzenia w dzieciństwie należą:
- uporczywy zez;
- wysoki stopień ametropii;
- średni i wysoki stopień wcześniactwa lub niska masa urodzeniowa;
- porażenie mózgowe;
- opóźnienie rozwoju;
- dziedziczność (jeśli jedno z rodziców cierpi z powodu niedowidzenia, zeza, zaćmy, anisometropii i innych patologii wzrokowych);
- Palenie tytoniu i regularne spożywanie alkoholu przez kobietę w czasie ciąży zwiększa ryzyko rozwoju niedowidzenia i innych zaburzeń czynnościowych aparatu wzrokowego u płodu.
Objawy kliniczne
Niedowidzenie u dziecka objawia się następującymi objawami:
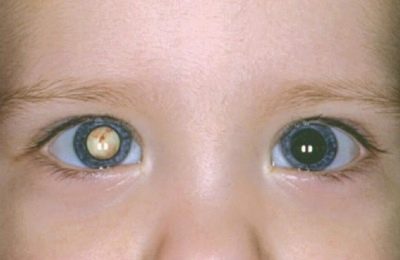
- ostry spadek ostrości widzenia jednego oka lub obu;
- pogorszenie trójwymiarowej percepcji przedmiotów;
- jeśli dziecko ma zeza, to następuje wzrost odchylenia gałki ocznej od prawidłowej pozycji;
- trudności w uczeniu się związane z pogorszeniem postrzegania informacji wizualnej.
Gatunki
Istnieje klasyfikacja niedowidzenia przez czynniki etiologiczne, zgodnie z którymi wszystkie rodzaje chorób są podzielone na pierwotne i wtórne.
Podstawowe typy niedowidzenia:
- Refrakcyjny. Rozwija się na tle wszelkich błędów refrakcji u dziecka (łagodna, umiarkowana lub wysoka krótkowzroczność, nadwzroczność, astygmatyzm itp.), Które nie zostały skorygowane w czasie przez stałe noszenie okularów lub soczewek kontaktowych. Niedowidzenie refrakcyjne jest jedno- lub dwustronne, symetryczne lub asymetryczne.
- Disbinokulyarnaya. Opracowany ze względu na zaburzenia widzenia obuocznego.Dość często ten typ niedowidzenia rozwija się na tle uporczywego zeza.
- Mieszane Ten typ niedowidzenia jest skrzyżowaniem niedowidzenia dysbinokularnego i refrakcyjnego. Zmniejsza się nasilenie widzenia jednoocznego. Zwykle podczas terapii zmienia się stopień wpływu każdej z przyczyn.
- Histeryczny. Gwałtowny spadek ostrości widzenia w jednym lub obu oczach wynika z patologii neurologicznej lub poważnego urazu psychicznego.
Gatunki wtórne charakteryzują się tym, że są wynikiem innego defektu organicznego w systemie wizualnym, który został pomyślnie skorygowany.
Wyróżnia się następujące gatunki wtórne:
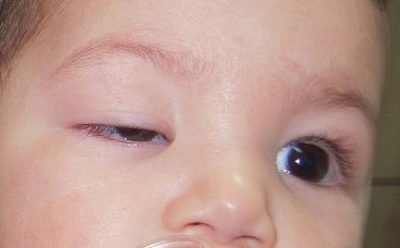
- Zaciemnienie Pojawia się, gdy występuje pewien defekt w aparacie wizualnym, który jest rodzajem przeszkody dla ogniskowania wiązki światła na siatkówce. Najczęstszymi rodzajami takich wad są zaćma lub opadanie powieki górnej. Ponadto, wielu patologów mediów przewodzących gałkę oczną może powodować zakłócenia normalnej transmisji obiektu do siatkówki. Niedowidzenie obturacyjne może rozwinąć się w jednym oku lub w obu i może mieć różny stopień trudności.
- Neurogenny. Tutaj różne procesy zwyrodnieniowe i zapalne nerwu wzrokowego działają jako czynniki etiologiczne. Ten typ niedowidzenia charakteryzuje się funkcjonalnym spadkiem ostrości wzroku nawet po całkowitym wyleczeniu pierwotnej choroby.
- Maculopatyczny. Rozwija się w wyniku wcześniej przeniesionej choroby centralnej i paracentralnej strefy siatkówki.
- Nystagmiczny. Tutaj niedowidzenie rozwija się na tle oczopląsu (niekontrolowany okresowy symetryczny ruch gałek ocznych).
- Połączone. Jako czynnik etiologiczny mogą występować wszystkie lub niektóre z powyższych powodów.
Diagnoza choroby
Niewątpliwie niedowidzenie, wykryte na najwcześniejszych etapach rozwoju, jest znacznie skuteczniejsze w leczeniu niż przypadki zaniedbane. W tym celu regularnie przeprowadzaj profilaktyczne badania okulistyczne, począwszy od pierwszych miesięcy życia dziecka. Wykazano, że dzieci z obecnością czynników predysponujących do rozwoju amblyopii są poddawane podobnym testom częściej (przynajmniej raz w roku) dla dzieci, które nie mają dodatkowego ryzyka. Istnieje kilka rodzajów obiektywnych badań niedowidzenia:
- Wizometria - główna metoda diagnozy, która pozwala wykryć niedowidzenie u dziecka. Korzystając z tej metody diagnostycznej, można określić maksymalny poziom ostrości wzroku bez korekcji. Oczywiście podczas manipulacji brana jest pod uwagę norma wieku dla ostrości widzenia dla konkretnego dziecka.
Ta procedura diagnostyczna jest przeprowadzana przy użyciu tabel w celu określenia ostrości widzenia. Dziecko nie znajduje się bliżej niż 5 m od stołu i na przemian zamykając prawe lub lewe oko próbuje nazwać obrazy lub litery, które pokazuje mu optyk. Cała procedura odbywa się w określonych warunkach oświetleniowych (około 700 luksów).
Przed przeprowadzeniem wizometrii ważne jest, aby dziecko wiedziało o zdjęciach przedstawionych na stole lub literach, jeśli chodzi o dzieci w wieku szkolnym. Dla tego dziecka musisz zabrać ze sobą stół i poprosić go, aby nazwał zdjęcia. Podczas procedury diagnostycznej specjalista musi stworzyć atmosferę zaufania między sobą a dzieckiem, zwłaszcza jeśli chodzi o dzieci w wieku przedszkolnym.
Dostając się w nieznane środowisko, dziecko może zgubić się lub bać się lekarza, dlatego nie będzie w stanie odpowiedzieć na jego pytania, co oczywiście zniekształca wyniki diagnozy.
Jeśli takie badanie zostanie przeprowadzone po raz pierwszy dla dziecka, a jego wyniki wykazują spadek ostrości widzenia, wówczas w takich przypadkach zaleca się ponowne zastosowanie wizometrii po pewnym czasie.Konieczne jest rozpoczęcie badania z gorszym wzrokiem, ponieważ często zdarza się, że niskie stawki wiążą się z podstawowym zmęczeniem lub szybką utratą zainteresowania „grą”.
Podczas zabiegu należy upewnić się, że dziecko nie mruży oczu i nie patrzy na nie innym okiem.
- Określenie załamania oka. To badanie diagnostyczne przeprowadza się za pomocą specjalnych urządzeń do obiektywnej analizy (refraktometr i keratorefraktometr). Można również określić rzeczywistą refrakcję za pomocą prostej skiascopy, chociaż dane nie będą tak dokładne, jak w przypadku refraktometru. Ważne jest, aby refraktometrię przeprowadził doświadczony diagnosta, który bierze pod uwagę wszystkie niuanse procedury, ponieważ dokładność przestrzegania wszystkich warunków zależy od tego, jak prawdziwe są wyniki badania.
Przed refraktometrią konieczne jest, aby dziecko zakopało oko lekiem rozszerzającym źrenicę. W tym czasie dziecko może narzekać, że wizja się rozmyła. Uspokój się, wyjaśniając, że to zjawisko jest tymczasowe, co średnio nie trwa dłużej niż jeden dzień.
W celu określenia załamania bardzo małych dzieci, które są trudne do przekonania do bezruchu przez co najmniej kilka sekund i przymocowania oczu do jednego punktu bez zatrzymywania się, okulista zwykle ucieka się do skiascopy. Jeśli specjalista ma wystarczające doświadczenie, to przy prawidłowym wykonaniu manipulacji skiascopy może dać nie mniej dokładne dane niż refraktometr.
Skiascopy to obiektywna metoda badania refrakcji oka. Jego istota polega na obserwacji ruchu cieni w strefie źrenicy. Podczas manipulacji okiem należy oświetlić wiązką światła kierowaną przez lustro. Dzięki tej technice możliwe jest zidentyfikowanie każdego błędu refrakcji u dziecka w dość wczesnym wieku, a także określenie jego typu (krótkowzroczność, nadwzroczność, astygmatyzm) i stopnia.
W okulistyce termin „test cienia” jest używany do takich badań.
- Obiektywna ocena funkcjonowania układu okulomotorycznego. Ten rodzaj badania jest bardzo ważny dla wykrywania niedowidzenia. Okulista przeprowadza test okrywowy i test osłonowy, przeprowadza się również badanie konwergencji, a także identyfikację możliwej do odczytania mikro-konsystencji niedostrzegalnej gołym okiem.
- Definicja fiksacji. Wyniki tego badania mają ogromny wpływ na dalszą definicję taktyki leczenia niedowidzenia. Utrwalanie jest zwykle określane przez uciekanie się do bezpośredniej i odwrotnej oftalmoskopii, a także makulotestru.
- Inne rodzaje diagnostyki instrumentalnej. Przeprowadzono w celu potwierdzenia obecności lub wykluczenia patologii organicznej aparatu wzrokowego, co mogłoby wywołać rozwój niedowidzenia.
Leczenie
Leczenie „leniwego oka” obejmuje zastosowanie kilku technik terapeutycznych:
Optyczna korekcja wzroku
Ta metoda jest integralną częścią całego planu leczenia niedowidzenia (zwłaszcza refrakcyjnego). Jeśli dziecko ma wysoki stopień ametropii, wówczas przepisując receptę na okulary, lekarz musi przekonać rodziców do zakupu produktów z wysokiej jakości soczewkami (na przykład o wysokim współczynniku asferyczności, z powłoką antyodbiciową).
Jako alternatywę dla stałego noszenia okularów można również zastosować korektę kontaktu.
Okluzja
Ten rodzaj leczenia polega na zamknięciu na pewien czas dobrze widzącego oka, aby oko działało lepiej przy ograniczonym widzeniu.
W przypadku dzieci z niedowidzeniem, bez towarzyszącego zeza i przy zachowaniu prawidłowego widzenia obuocznego, zdrowe oko jest blokowane okluzorem na pewien czas (nie więcej niż 3/4 całego okresu czuwania).
Istnieje kilka opcji noszenia okludera, w zależności od różnicy ostrości widzenia lewego i prawego oka, która może skutecznie leczyć niedowidzenie u dziecka w domu.
Jeśli w obu oczach wzrok jest zredukowany do równych wskaźników, to dziecko w dni parzyste miesiąca nosi okluzję na prawym oku i na dni nieparzyste na lewym oku.
Jeśli różnica ostrości wzroku na lewym i prawym oku jest wystarczająco znacząca, można tutaj zastosować kilka technik:
- pewnego dnia zamykają oczy na chwilę, co widzi gorzej. Po tym, od 3 do 12 dni z rzędu, przez ten sam okres czasu, lepsze oko widzące jest zamknięte. W tej kolejności okluzję wykonuje się do momentu zminimalizowania różnicy w ostrości widzenia w obu oczach;
- Okluder jest noszony codziennie na przemian na każdym oku, podczas gdy gorzej widzące oko jest zamknięte przez nie więcej niż 2 godziny dziennie, a najlepiej widzącym okiem jest około 3/4 całkowitej czuwania dziecka.
Czas noszenia okludera zależy od poziomu ostrości wzroku i ich różnicy między oczami.
Jeśli u dziecka zdiagnozowano niedowidzenie z nieprawidłową fiksacją wzrokową, można mu przypisać odwrotną okluzję, co oznacza trwałe nakładanie się gorszego oka widzącego. Ma to na celu zmniejszenie konkurencji między niecentralnym miejscem fiksacji siatkówki w porównaniu z osłabieniem nieużywania centralnej fossa fossa (foveola), którego główną funkcją jest zapewnienie maksymalnej ostrości wzroku.
Skuteczna terapia tą metodą będzie wskazana przez zmniejszenie ostrości wzroku w przypadku niedowidzenia. Podczas odwrotnej okluzji dziecko uczy się prawidłowo badać obiekty za pomocą foveoli. Kiedy dziecko opanuje to, przypisuje się bezpośrednie zamknięcie (zamknięcie jest lepsze niż widzenie oka) lub naprzemienne (naprzemienne zamykanie obu oczu w określonym trybie).
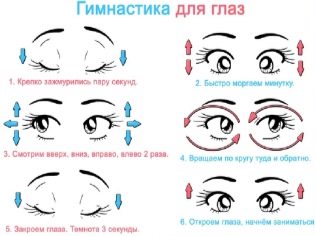
Równolegle lekarz okulista zazwyczaj przepisuje wykonywanie specjalnych ćwiczeń, które wpływają na kształtowanie prawidłowej fiksacji, poprawę ostrości widzenia i poprawę zdolności akomodacyjnych oka z niedowidzeniem.
W niektórych przypadkach stałe zużycie okludera może powodować następujące skutki uboczne:
- pogorszenie wzroku na zdrowe oko w wyniku naruszenia trybu noszenia ocderu;
- tworzenie zeza;
- występowanie diplopii (podwójne widzenie);
- pojawienie się różnego rodzaju problemów estetycznych;
- miejscowe podrażnienie w miejscach kontaktu skóry z okluderem.
Okluzja jest obowiązkową metodą leczenia niedowidzenia. Opracowując reżim okluzji, lekarz bierze pod uwagę różnicę w ostrości widzenia w różnych oczach dziecka.
Ważne jest, aby pamiętać, że okluder nie powinien zmieniać pozycji okularów na twarzy.
Pleoptika
Jest to kompleks metod, które zapewniają aktywną stymulację neuronów siatkówki oka niedowidzącego.
Wśród głównych środków pleotiki wyróżnić następujące metody terapeutyczne:
- korzystanie ze specjalnych medycznych programów komputerowych. Dzięki nim można uzyskać pełne odzyskanie obuocznej natury widzenia, a także poprawić ostrość widzenia w niedowidzącym oku. Zazwyczaj kompleks ćwiczeń jest wykonywany w formie gry, dlatego nadaje się do leczenia najmłodszych pacjentów z niedowidzeniem;
- obróbka sprzętu. Jest to system metod fizjoterapii, który przyczynia się do lepszego ukrwienia układu wzrokowego, stymuluje neurony siatkówki, a także przyczynia się do dokładnego przekazywania impulsów nerwowych wzdłuż nerwu wzrokowego.
Leczenie pleoptic można rozpocząć dopiero po usunięciu przyczyny etiologicznej. W zależności od rodzaju fiksacji sporządzany jest plan leczenia pleoptic.
Dzięki centralnej fiksacji pacjenta całkiem możliwe jest wykorzystanie całego kompleksu metodycznego pleoptyków (użycie glaserów, laserów, stymulacji magnetycznych i elektrycznych, gimnastyki wizualnej, w tym zestawu ćwiczeń do treningu zakwaterowania, itp.).
Jeśli dziecko ma fiksację poza centrum, leczenie koncentruje się na poprawieniu go w centralnym, w przeciwnym razie cała terapia mająca na celu przywrócenie normalnego widzenia w oku niedowidzącym będzie nieskuteczna.
Fiksacja niecentralna jest dwojakiego rodzaju: intramacular i extramacular. Aby skorygować intramacular fixation za pomocą makulotestr. Przy mocowaniu pozanaczyniowym stosuje się oftalmoskop bezruchowy. Gdy fiksacja stanie się centralna, możliwe będzie kontynuowanie leczenia pacjenta standardowym „zestawem” pleoptycznych metod terapeutycznych.
Po pomyślnym zakończeniu leczenia niedowidzenia dziecko pozostaje w przychodni okulistycznej.
Dodatkowe informacje na temat leczenia niedowidzenia dziecięcego dowiesz się z poniższego filmu.