Какво е плацента превия и как тя засяга бременността и раждането?
Нормалното поставяне на плацентарната тъкан е важно условие за физиологичния ход на бременността. Тази статия ще разкаже за плацентата и как тя влияе върху бременността и раждането.
дефиниция
Древните лекари наричат плацентата "детско място". Дори на латински, думата "плацента" се превежда като "детско място", "следродилно", "торта". Всички тези сравнения ясно описват тъканта на плацентата.
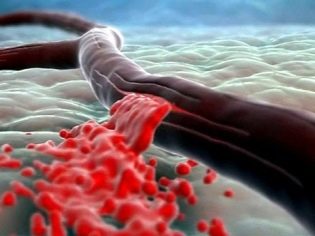
Плацентата се образува само по време на бременност. Чрез него бебето получава всички хранителни вещества, необходими за растежа и развитието на плода, както и кислород. През “детското място” преминават многобройни кръвоносни съдове, които осигуряват непрекъснат кръвен поток между майката и детето. Такава уникална кръвоносна система, която се среща само в периода на носене на бебето, се нарича утероплацентарната система за кръвен поток.
Образуването на плацентата включва зародишните мембрани на хориона. Те образуват плътен гъст процес, който прониква плътно в стената на матката. Такава приставка осигурява фиксирането на плацентарната тъкан. По време на раждането, тя се разделя след раждането на дете и се нарича "следродилна болест".
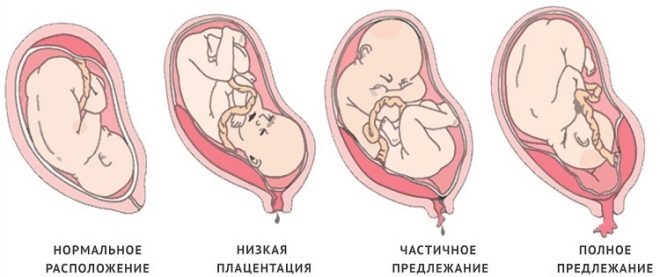
Обикновено плацентарната тъкан се формира малко по-високо от вътрешния отвор на матката. През второто тримесечие на бременността нормалната плацента трябва да бъде с 5 cm по-висока от фаринкса, а ако по някаква причина тъканта на плацентата е по-ниска, това вече е признак на плацентарен дефект - ниско прикрепване на плацентата.
През третия триместър на бременността тъканта на плацентата обикновено се намира на разстояние приблизително 7 cm от вътрешната ос. Определянето на местоположението на плацентата е доста просто. За целта използвайте ултразвук. Използвайки такива прости диагностични процедури, лекарите могат точно да определят колко високо се намира тъканта на плацентата.
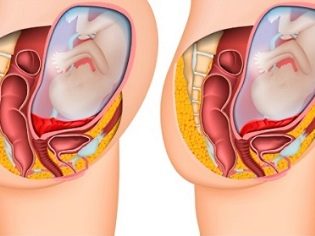
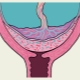
Ако плацентата е разположена в долните части на матката и дори се отнася до вътрешната ос, това клинично състояние се нарича превия. В такава ситуация тъканта на плацентата може частично да “влезе” в фаринкса или дори напълно да я блокира. Според статистиката, това състояние се среща в около 1-3% от всички случаи на бременност.
Нормално местоположение
В повечето случаи плацентата се образува на гърба на матката. Може да се движи и до страничните стени - както от дясно, така и от ляво. В областта на дъното на матката и задната стена е доста добро кръвоснабдяване. Наличието на съдове за снабдяване с кръв е необходимо за пълното вътрематочно развитие на плода. Правилното разположение на плацентата осигурява физиологичен растеж, който се развива в утробата на бебето.
Плацентарната тъкан е изключително рядко прикрепена към предната стена на матката. Работата е там, че тази зона е доста чувствителна към различни влияния. Механичните повреди и наранявания могат да увредят доста меката тъкан на плацентата, което е изключително опасно състояние.
Разкъсването на плацентата е опасно пълно прекратяване на кръвоснабдяването на плода, а оттам и развитието на остър недостиг на кислород.
Ако патологията на нормалното положение на плацентата се открива на 18-20 седмици, това не е причина за паника. Възможността за изместване на плацентарната тъкан преди началото на раждането е все още доста висока. Това е повлияно от голям брой различни фактори. Откриването на плацента в доста ранен етап позволява на лекарите напълно да следят хода на бременността и следователно подобряват потенциалната прогноза.
Причини за възникване на
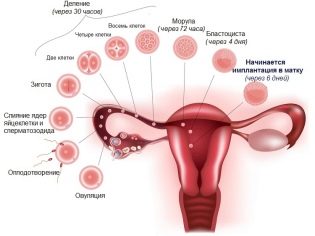
Редица различни фактори водят до промяна на мястото на прикрепване на плацентарната тъкан. Всъщност, местоположението на плацентата се определя след оплождане. Оплодената яйцеклетка обикновено трябва да бъде прикрепена в областта на дъното на матката.
В този случай следващата тъкан на плацентата ще бъде прикрепена правилно. Ако по някаква причина имплантацията на ембриона не настъпи в областта на дъното на матката, то в този случай плацентата също ще бъде разположена наблизо.
Най-честата и честа причина за развитието на плацентарното представяне са ефектите от различни гинекологични заболявания, придружени от възпаление на вътрешната стена на матката (ендометриум). Хроничният възпалителен процес уврежда деликатната лигавица на матката, която може да повлияе на закрепването на плацентарната тъкан. В този случай оплодената яйцеклетка просто не може напълно да прикрепи (имплантира) в стената на матката в областта на нейното дъно и започва да се спуска надолу. По правило се премества в долните части на матката, където се прикрепя.
Също така, развитието на плацентата може да бъде улеснено от различни гинекологични операции преди бременността. Тя може да бъде кюретаж, цезарово сечение, миомектомия и много други. Рискът от образуване на плацента в този случай е много по-висок през първата година след хирургичното лечение.
Колкото повече време минава, откакто са извършени гинекологичните операции, толкова по-малко вероятно е жената да има плацента преди.
Лекарите отбелязват, че при жени с множествен грип рискът от развиване на превия е малко по-висок, отколкото при раждането. Понастоящем учените провеждат експерименти, насочени към изучаване на генетичния фактор за възможността за развитие на плацента преди време по време на бременност. Досега няма надеждни данни за влиянието на генетиката върху развитието на тази патология сред близките роднини.
Изследвайки многобройните случаи на бременност, които се проявяват с развитието на плацента, лекарите са идентифицирали високорискови групи. Те включват жени с редица специфични здравни характеристики. При тези жени, рискът от развитие на плацентарна тъкан или ниска локализация е доста висок.
Високорисковата група включва пациенти с:
- наличието на акушерска и гинекологична анамнеза (предишни аборти, хирургичен кюретаж, предишен труден труд и много други);
- хронични гинекологични заболявания (ендометриоза, салпингит, вагинит, миома, ендометрит, заболявания на маточната шийка и др.);
- хормонални патологии, свързани с патологии на яйчниците и придружени от нарушение на редовността на менструалния цикъл;
- вродени аномалии в структурата на женските полови органи (хипоплазия на матката, хипоплазия на матката и др.).
Ако жената попада в групата с висок риск, лекарите я наблюдават много внимателно по време на бременността. В такава ситуация броят на вагиналните изследвания е сведен до минимум. Също така, предпочитанието при диагностицирането се дава на трансабдоминалния ултразвук, а не на трансагинално.Още в ранните стадии на бременността, майката прави индивидуални препоръки, насочени към минимизиране на вероятността от развитие на неблагоприятни симптоми на патология на плацентата.
Клинични възможности
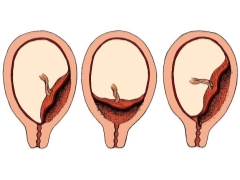
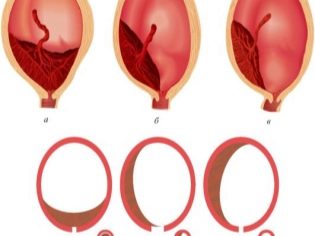
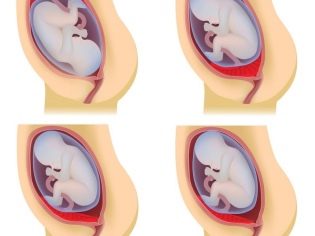
Експертите идентифицират няколко възможни клинични ситуации, тъй като тя може да бъде разположена плацентална тъкан по отношение на вътрешния отвор на матката. Те включват:
- пълно представяне;
- частично (непълно) представяне.
При пълно предшествие плацентарната тъкан почти напълно се припокрива с областта на вътрешната ос. Тази ситуация, според статистиката, се развива в 20-30% от всички случаи с плацента.
Акушер-гинеколозите говорят за частично представяне в случай, че плацентата преминава частично към вътрешния фаринкс. Тази патология вече се среща по-често - при около 70-80% от всички бременности с плацента.
класификация
Възможно е да се оцени степента на припокриване на плацентарната тъкан на вътрешния фаринкс чрез ултразвук. Лекарите използват специална класификация, която предвижда различни клинични възможности. Като се вземат предвид оценените признаци, тази патология може да бъде:
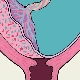
- 1 степен. В този случай плацентарната тъкан е доста близо до отвора на шийката на матката. Ръбовете му са по-високи от вътрешната уста, 3 cm.
- 2 градуса. В този случай долният край на плацентата е практически разположен на входа на цервикалния канал, без да се припокрива.
- 3 градуса. Долните краища на плацентата започват да се припокриват почти напълно с вътрешната матка. В тази ситуация тъканта на плацентата обикновено се намира на предната или задната стена на матката.
- 4 градуса. В този случай плацентарната тъкан напълно блокира входа на цервикалния канал. Цялата централна част на плацентата "идва" по едно и също време в областта на вътрешното гърло на матката. В същото време и двете предни и задни стени на матката съдържат отделни участъци от плацентарната тъкан.
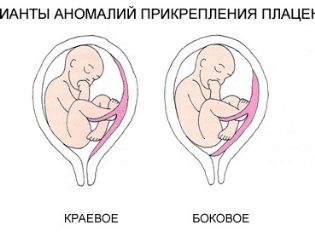
В допълнение към ултразвук акушер-гинеколозите използват старите доказани методи за диагностика на различни варианти за разположението на плацентата. Те включват вагинално изследване. Опитният и квалифициран лекар може бързо и точно да определи къде се намира „детското място”. Може да има следните локализации:
- В центъра. Този тип прегресия се нарича placenta praevia centralis.
- От двете страни. Този вид представяне се нарича латерална или плацента praevia lateralis.
- Около ръбовете, Тази опция се нарича също край или placenta praevia marginalis.
Има серия от съответствия между ултразвука и клиничната класификация. Например, централното представяне съответства на 3 или 4 градуса чрез ултразвук. Неговите специалисти също се наричат пълни. 2 и 3 степен на ултразвук съответства, като правило, латерално представяне.
Регионалното представяне на плацентарната тъкан обикновено е еквивалентно на 1-2 градуса чрез ултразвук. Също така, този клиничен вариант може да се нарече частичен.
Някои лекари използват допълнителна клинична класификация. Те споделят представянето на мястото на прикрепване на плацентарната тъкан към стените на матката. Така че може да бъде:
- Front. В такава ситуация плацентарната тъкан е прикрепена към предната стена на матката.
- Задна. Плацентата е прикрепена най-вече към задната част на матката.
Възможно е да се определи точно коя стена е прикрепена към плацентарната тъкан, като правило, до 25-27 седмици от бременността. Важно е обаче да се помни, че положението на плацентата може да се промени, особено ако е прикрепено към предната стена на матката.
симптоми
Трябва да се отбележи, че плацентата не винаги е съпроводена с развитие на неблагоприятни клинични признаци. При частично предлежание тежестта на симптомите може да е доста незначителна.
Ако плацентарната тъкан значително припокрива вътрешното гърло на матката, тогава бременната жена започва да развива неблагоприятни прояви на тази патология. Един от възможните симптоми, характерни за представянето, е кървенето. По правило тя се развива във втория триместър на бременността. Въпреки това, някои жени развиват кървене от гениталния тракт и много по-рано - в най-ранните срокове на носене на бебе.
В последния триместър на бременността тежестта на кървенето може да се увеличи. Това до голяма степен се улеснява от интензивни контракции на матката, както и от напредването на плода в гениталния тракт. Колкото по-близо е предстоящата доставка, толкова по-голяма е вероятността за развитие на тежко кървене.
Лекарите вярват в това Основната причина за появата на кръв от гениталния тракт в този случай е неспособността на плацентата да се разтегне след разтягане на стените на матката. Наближаващото начало на труда допринася за факта, че плацентата започва да се ексфолира, което се проявява с появата на кървене.
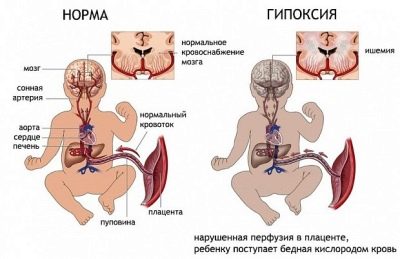
В този случай е важно да се разбере, че плодът не губи собствената си кръв. В тази ситуация се случват само прекъсванията на самата тъкан на плацентата. Опасността от това състояние е, че бебето, "живеещо" в корема на майка ми, може да започне остър кислороден глад - хипоксия.
Появата на кървене с представянето на плацентата тъкан, като правило, допринасят за всички ефекти. Така че може да се развие след:
- повдигане на тежки предмети;
- физическо натоварване и бягане;
- силна кашлица;
- безразсъден вагинален преглед или трансвагинален ултразвук;
- пола;
- термични процедури (бани, сауни, баня).
При пълно предшествие, кръвта от гениталния тракт може да се появи внезапно. Обикновено има интензивен ярко червен цвят. Болестият симптом може да бъде или да не присъства. Това зависи от индивидуалното състояние на бременната жена. След известно време кървенето обикновено спира.
В случай на непълна предница, кървенето от гениталния тракт на бременна жена най-често се развива в третия триместър на бременността и дори с незабавното начало на раждането. Тежестта на кървене в същото време може да бъде много различна - от оскъдните до интензивни. Всичко зависи от това колко плацентата се припокрива с вътрешната уста на матката.
Миграция на плацента
По време на бременността положението на плацентата може да се промени. Този процес се нарича миграция. В много отношения това се дължи на физиологични промени в долните части на матката, които се развиват в различни седмици от бременността.
Най-добрата прогноза е обикновено миграцията на плацентата по предната стена. В тази ситуация плацентарната тъкан се придвижва леко нагоре, променяйки първоначалното си местоположение. Ако плацентата е прикрепена към задната стена, тогава нейната миграция обикновено е трудна или изключително бавна. На практика има случаи, когато плацентарната тъкан, прикрепена към задната стена на матката, не се измества по време на бременност.
Миграцията на плацентата обикновено не е бърз процес. Оптимално, ако се появи в рамките на 6-10 седмици. В този случай, бременната жена не изпитва никакви нежелани симптоми. Миграцията на плацентата обикновено завършва с 33-34 седмици от бременността на бебето.
Ако плацентарната тъкан промени позицията си твърде бързо (след 1-2 седмици), това може да бъде опасно развитие на някои симптоми при бъдещата майка. По този начин бременната жена може да почувства болка в корема или да забележи появата на кървене от гениталния тракт.
В този случай забавянето на търсенето на медицинска помощ не си струва.
Какви могат да бъдат усложненията?
Развитието на честото кървене е неблагоприятен знак. Честа загуба на кръв заплашва развитието на анемично състояние при бременна жена, придружено от намаляване на желязото и хемоглобина в кръвта.Анемията на майката е опасно условие за развиващия се плод. Намаляването на хемоглобина в плацентарния кръвен поток може да допринесе за намаляване на интензивността на вътрематочното развитие на бебето, което ще се отрази неблагоприятно върху здравето му в бъдеще.
Друго възможно усложнение на представянето може да бъде развитието на спонтанно непланирано раждане. В този случай плодът може да се роди много по-рано. В тази ситуация бебето може да е преждевременно и да не може да живее самостоятелно. Ако плацентата е твърде изразена и протича по-скоро неблагоприятно, има и риск от спонтанен аборт.
Също така, лекарите отбелязват, че пациентите, които имат плацента преди време по време на бременност, често изпитват затруднения при поддържането на нормални стойности на кръвното налягане. Една жена може да развие хипотония - състояние, при което налягането падне под възрастовата норма. Според статистиката, тази патология се развива при 20-30% от бременностите, възникващи с плацента.
Едно от сериозните усложнения на бременността е гестоза. Тази патология не е изключение за жени, които имат плацента превия по време на бременност. Особено често в този случай се развива късна гестоза. То е съпроводено с развитие на патологията на съсирването на кръвта, както и с нарушения в работата на вътрешните органи.
Фетално-плацентарната недостатъчност е друга патология, която може да се развие по време на презентацията. Това състояние е изключително опасно за плода. Характеризира се с намаляване на снабдяването с кислород на организма на децата, което се отразява негативно върху развитието на сърцето и мозъка на детето.
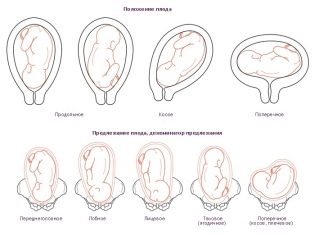
Експертите са установили, че когато преобладава плацентата, често се открива анормално място на плода в матката. За нормално физиологично развитие, бебето трябва да бъде в положение „надолу”.
Въпреки това, при плацента превия, могат да се развият други клинични възможности. По този начин плодът може да бъде разположен в наклонена, тазова или напречна позиция. При такива възможности за локализиране на детето в матката по време на бременност могат да се появят различни патологии. Също така, данните преге може да бъде показание за акушерство хирургично. Много често бъдещите майки в такива ситуации извършват цезарово сечение.
Как е диагнозата?
Предполага се, че плацентата и тъканта могат да бъдат без ултразвук. Наличието на тази патология може да означава повтарящо се кървене от гениталния тракт при бременна жена, обикновено развиваща се в 2-3 триместра от бременността.
С появата на кръв от гениталния тракт е много важно да се проведе клинично вагинално изследване. Това изключва всякакви други патологии, които биха могли да причинят развитие на подобни симптоми. Също така при тази патология задължително се оценява общото състояние на плода. Това се прави чрез ултразвуково изследване.
Основният метод за диагностика на плацентарната тъкан днес е ултразвук. Опитният лекар лесно може да определи степента на припокриване на вътрешното ос. След проучването, специалист по ултразвук дава на бъдещата майка ръчна извадка. Тя е задължително инвестирана в медицинска карта на бременна жена, тъй като е необходима за изработване на правилната тактика за управление на бременността, както и за проследяването й във времето.
Ако по време на ултразвуково изследване се открие тъкан на плацентата в областта на вътрешния фаринкс, то в този случай е нежелателно в бъдеще да се провеждат допълнителни вагинални изследвания. Ако е необходимо, лекарите прибягват до това изследване, но се опитват да го направят възможно най-внимателно и внимателно.
Ако плацентата е установена доста рано, тогава в този случай бъдещата майка ще получи няколко допълнителни ултразвука.По правило те се провеждат последователно на 16, 25-26 и 34-36 седмици от бременността.
Експертите препоръчват ултразвук, когато пикочният мехур е пълен. В този случай за лекаря на ултразвука става много по-лесно да види патологията.
С помощта на ултразвук е възможно да се определи и натрупването на кръв в хематом. В същото време количеството му е задължително оценено. Така че, ако е по-малко от ¼ от общата площ на плацентата, то това клинично състояние има по-скоро благоприятна прогноза за по-нататъшното протичане на бременността. Ако кръвоизливът е повече от 1/3 от общата площ на плацентарната тъкан, то в подобна ситуация прогнозата за живота на плода е по-скоро неблагоприятна.
Какви мерки трябва да се предприемат?
При кървене от гениталния тракт е много важно бременната жена незабавно да се консултира с вашия акушер-гинеколог за съвет. Само лекар може напълно да оцени тежестта на състоянието и да направи план за по-нататъшна бременност.
Ако плацентата не е съпътствана от развитие на нежелани симптоми, тогава бъдещата майка може да бъде в такава ситуация в диспансера. За да се хоспитализира бременна жена в болницата по време на нормалния ход на бременността няма. В този случай на бъдещата майка трябва да бъдат дадени препоръки, че тя трябва внимателно да следи здравословното си състояние. Препоръки са също така, че е невъзможно да се вдигат тежести и интензивните физически дейности са ограничени. Бъдещата майка, която има плацента, също трябва внимателно да следи емоционалното си състояние.
Силният стрес и нервните сътресения могат да предизвикат силен спазъм на утероплацентарните съдове. Произтичащите от това нарушения на кръвния поток могат да бъдат много опасни за развитието на плода.
лечение
Като правило, терапията за плацента преди 24-25 седмици се провежда в стационарни условия. В тази ситуация лекарите се опитват да премахнат риска от преждевременно раждане. В болницата е много по-лесно да се следи общото състояние на бъдещата майка и бебе.
По време на лечението трябва да се следват следните принципи:
- задължителна почивка на легло;
- назначаването на лекарства, които нормализират тонуса на матката;
- профилактика и лечение на анемия и възможна плацентарна недостатъчност.
Ако кървенето е твърде силно и не спира, има тежка анемия, тогава може да се извърши цезарово сечение. Спасителната операция може да се извърши в критично състояние на майката или плода.
При пълно предлежание се извършва цезарово сечение на плацентата. Естественото раждане в същото време може да бъде много опасно. В началото на раждането, матката започва да се свива силно, което може да доведе до бързо разкъсване на плацентата. В такава ситуация тежестта на маточното кървене може да бъде много силна. За да се избегне масивна загуба на кръв и за безопасното появяване на бебето, лекарите и прибягват до извършване на хирургично акушерство.
Цезаровото сечение може да се извърши по планиран начин и в следните случаи:
- ако бебето е в неправилно положение;
- при наличие на удължени белези по матката;
- с многоплодна бременност;
- с изразени полихидрамини;
- с тесен таз при бременна жена;
- ако бъдещата майка е над 30 години.
В някои случаи, с непълно представяне, лекарите не могат да прибягват до хирургичния метод на раждане. В този случай те, като правило, изчакват началото на раждането, а с начало те отварят феталния пикочен мехур. В такава ситуация е необходима аутопсия, за да може главата на плода да започне да се движи правилно по протежение на родовия канал.
Ако по време на естествено раждане настъпи тежко кървене или се развие остра фетална хипоксия, тогава тактиката обикновено се променя и се извършва цезарово сечение. Много важно е да се следи състоянието на жената и плода. За това лекарите незабавно следят няколко клинични признака. Те оценяват контрактилната активност на матката, цервикалната дилатация, пулса и кръвното налягане в майката и плода, както и много други показатели.
В медицинската практика все по-често се извършва цезарово сечение. Според статистиката акушер-гинеколозите предпочитат този метод на акушерство в почти 70-80% от всички случаи на бременност, преобладаваща с преобладаващата плацента.
Следродовия период с плацента може да се усложни от развитието на редица патологии. Колкото по-трудно е била бременността и колкото по-често се развива кървенето, толкова по-голяма е вероятността жената да се възстанови силно след бременността. Тя може да развие гинекологични заболявания, както и да сънува маточния тон. Също така в следродовия период може да има тежко маточно кървене.
Проследяване на здравословното и общото състояние на майката, която носела бебето с плацентата, след бременност трябва да бъде много внимателно. Ако жената се чувства много слаба, тя е постоянно замаяна и продължава да кърви няколко месеца след раждането, тя трябва незабавно да се консултира с гинеколога. В такава ситуация е необходимо да се изключат всички възможни следоперативни усложнения, както и развитието на тежко анемично състояние.
предотвратяване
Предотвратяване на предшественика на плацентата 100% невъзможно. Следвайки някои препоръки, жената може само да намали вероятността от развитие на тази патология по време на бременност. Колкото по-отговорна е бъдещата майка с нейното здраве, толкова по-големи са шансовете за раждане на здраво бебе.
За да се намали рискът от плацента, жената трябва редовно да посещава гинеколог. Всички хронични заболявания на женските репродуктивни органи се третират най-добре преди началото на бременността. Много е важно да се провежда терапия за инфекциозни и възпалителни патологии. Те често са основната причина за развитието на плацентарната тъканна презентация.
Разбира се, много важно е да се сведат до минимум последиците от хирургичните интервенции, извършвани по различни причини. Ако една жена реши да направи аборт, то тя трябва да се извършва само в медицинско заведение. Много е важно всяка хирургична намеса да се извърши от опитен и компетентен специалист.
Поддържането на здравословен начин на живот също е важна превантивна мярка. Правилното хранене, липсата на силен стрес и добър сън допринасят за доброто функциониране на женското тяло.
В следващото видео ще научите повече за местоположението на плацентата.