Como é a cesariana: as etapas da operação
A cesariana é uma salvação real quando o parto independente é impossível ou perigoso para a mulher e seu bebê. Esta operação permite que o bebê apareça não através de caminhos fisiológicos naturais, mas através de duas incisões. Laparotomia - abertura da parede abdominal e histerotomia - dissecção da parede uterina. Estes dois buracos artificiais e tornam-se uma saída para o bebê e a placenta.
Neste artigo, vamos falar sobre como a entrega cirúrgica é realizada em etapas, o que os médicos fazem antes da operação, durante a entrega operacional e depois dela. Esta informação ajudará as mulheres a serem mais informadas no processo de preparação para uma operação planejada.
Termos de hospitalização e preparação
Na prática obstétrica moderna, a cesárea como método de parto ocorre em cerca de 15% de todos os partos e, em algumas regiões, o número de partos operatórios chega a 20%. Para comparação, em 1984, a proporção de partos cirúrgicos não foi superior a 3,3%. Os especialistas estão inclinados a associar tal aumento na popularidade da operação com um declínio geral na taxa de natalidade, com um aumento no número de mulheres que pensam em seu primeiro filho somente após 35 anos, e a prevalência de fertilização in vitro.
Aproximadamente 85-90% de todas as seções do tórax são alocadas à parte das operações planejadas. Operações de emergência são realizadas muito raramente, apenas por razões de saúde.
Se uma mulher tem uma cesariana, a decisão sobre o momento da cirurgia pode ser feita tanto nos estágios iniciais como no final do período de gestação. Isso se deve às razões pelas quais a entrega independente é impossível. Se as leituras são absolutas, isto é, não removíveis (pélvis estreita, mais de duas cicatrizes no útero, etc.), então a questão das alternativas não é levantada desde o início. É claro que não pode haver outra forma de entrega.
Em outros casos, quando a base para a operação é detectada mais tarde (feto grande, apresentação patológica do feto, etc.), a decisão de realizar o parto cirúrgico é tomada somente após 35 semanas de gestação. Por esta altura, o tamanho do feto e seu peso estimado tornam-se claros, alguns detalhes de sua localização dentro do útero.
Muitos já ouviram falar que crianças que nascem entre 36 e 37 por semana já são bastante viáveis. Isto é assim, mas existe o risco de maturação lenta do tecido pulmonar em uma criança em particular, e isso pode causar o desenvolvimento de insuficiência respiratória após o nascimento. Portanto, a fim de evitar riscos desnecessários, o Ministério da Saúde recomenda a realização de uma operação planejada no período após a 39ª semana de gestação. Por esta altura, o tecido pulmonar amadurece completamente em quase todas as crianças.
Além disso, o parto é considerado mais favorável, o mais próximo possível da data esperada de nascimento - para o corpo da mulher, o estresse será reduzido e a lactação começará, embora com um pequeno atraso comparado ao parto fisiológico, mas ainda na hora.
Se não houver indicações para uma operação anterior, o encaminhamento para a maternidade na clínica pré-natal é emitido às 38 semanas. Dentro de alguns dias, uma mulher deve ir ao hospital e começar os preparativos para o trabalho cirúrgico que se aproxima.A preparação é uma etapa importante, que depende largamente de quanto com sucesso e sem cirurgia a operação e o período posoperativo passarão.
No dia da internação, a mulher faz os exames necessários. Estes incluem um hemograma completo, uma análise para determinar e confirmar um grupo sanguíneo e fator Rh, um teste de sangue bioquímico e, em alguns casos, um coagulograma para determinar a taxa de coagulação do sangue e outros fatores hemostáticos. Faça uma análise geral da urina, realize o exame de laboratório da vagina.
Enquanto os técnicos de laboratório fazem esses testes, o médico assistente coleta uma história obstétrica completa e detalhada de seu paciente - o número de nascimentos, abortos, abortos, histórico de abortos perdidos e outras cirurgias nos órgãos reprodutivos.
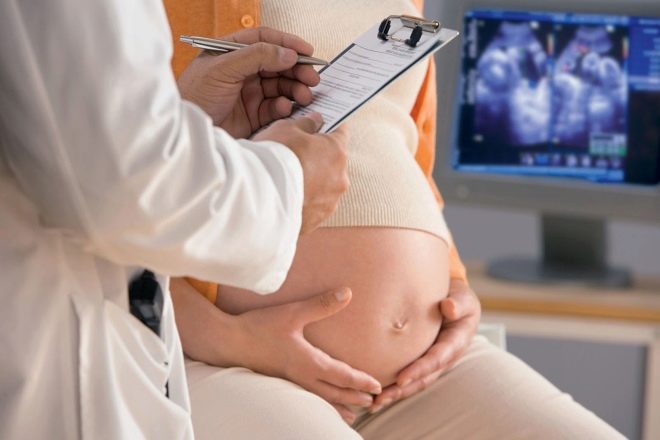
Examine também a condição do bebê. Fazer ultra-som para determinar a sua localização no útero, o tamanho, sendo o principal o diâmetro da cabeça, calcular o peso estimado do bebê, determinar a localização da placenta em relação à parede frontal do útero, em que é planejado para fazer a incisão. Realize o CTG para determinar a freqüência cardíaca do bebê, a atividade motora e o estado geral.
Cerca de um dia, uma mulher se encontra com um anestesista. O médico revela a presença de indicações e contraindicações para certos tipos de anestesia, juntamente com a mulher planeja sua anestesia, não esquecendo de dizer como vai agir, quanto tempo e quais são seus efeitos colaterais. Após o paciente assinar um consentimento informado para uma anestesia peridural, raquidiana ou geral, ela recebe um meio de sedação.
Desde a noite do dia anterior é proibido comer. É proibido comer e beber na manhã da operação. Uma mulher recebe um enema para limpar os intestinos, raspar o púbis e vestir uma camisa estéril.
Recomenda-se enfaixar as pernas com uma atadura elástica ou usar meias de compressão para eliminar a complicação desagradável, mas bastante provável da operação - o desenvolvimento de um thrombembolia.
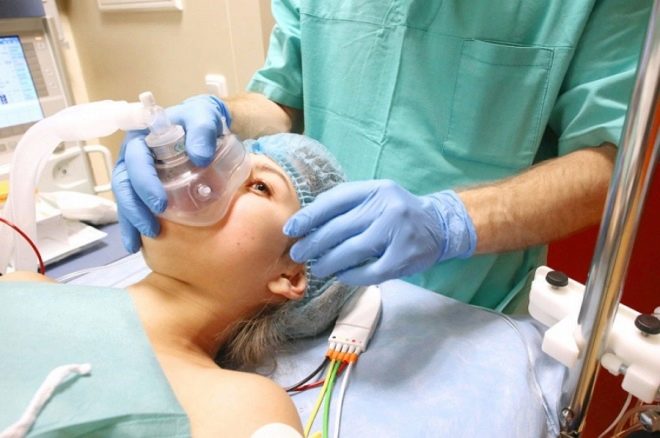
Após as atividades preparatórias, a mulher é levada para a sala de cirurgia. Lá, tudo está pronto para a operação designada. Já é aguardado pela equipe cirúrgica e pelo anestesiologista, que, de fato, inicia a primeira etapa da operação - anestesia.
Anestesia
A anestesia é necessária porque a operação é abdominal e dura de 25 a 45 minutos, e às vezes mais. O primeiro estágio é o alívio adequado da dor. Depende dele quão confortável o paciente se sentirá e quão fácil será para o cirurgião trabalhar.
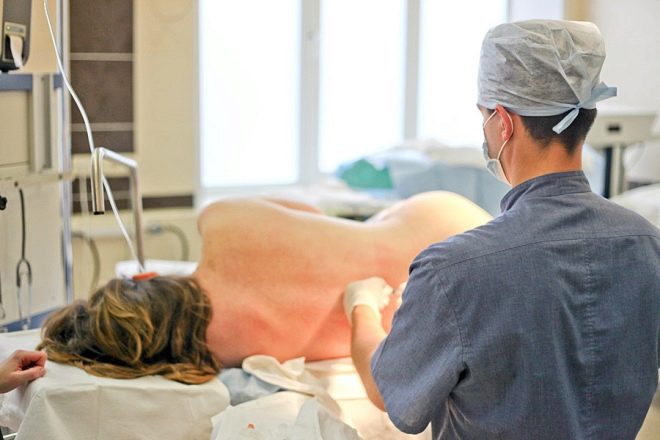
Se for determinado que a anestesia peridural será usada, a operação em si começará um pouco mais tarde, uma vez que aproximadamente 15 a 20 minutos passam do momento da anestesia para a obtenção do efeito correspondente. Uma mulher é deitada de lado com as pernas dobradas (posição fetal) ou sentada na mesa de operações, com a cabeça e os ombros curvados para baixo, as costas arredondadas.
A coluna lombar é tratada com um anti-séptico, o anestesiologista realiza punção lombar - uma punção é feita entre as vértebras com uma agulha especial fina, um cateter é inserido e uma dose teste de anestésico é injetada no espaço epidural da coluna. Depois de três minutos, se nada acontecer, tome uma dose básica de anestesia. Após 15 minutos, a mulher começa a sentir dormência e formigamento na parte inferior do corpo, já não sente as pernas, abdômen inferior.
O anestesiologista monitora constantemente a pressão, o batimento cardíaco e a condição do paciente, comunica-se com ela. Ele realiza um teste de sensibilidade sensorial e motora e, em seguida, dá um comando à equipe cirúrgica de que o paciente está pronto para a cirurgia. Em face da mulher em trabalho de parto, uma tela é colocada (para contemplar o que está acontecendo com a mulher é completamente desnecessário), e os médicos seguem diretamente para a operação. A mulher está consciente, mas não sente dor, porque as drogas dentro do espaço epidural bloqueiam a transmissão de impulsos nervosos das terminações nervosas para o cérebro.
A anestesia geral requer menos tempo. A mulher é colocada na mesa de operação, os braços são fixados, um cateter é inserido na veia e os anestésicos são injetados através dela. Quando o paciente adormece, e isso acontece em questão de segundos, o anestesiologista insere um tubo de intubação na traquéia e conecta o paciente ao ventilador. Durante a operação, o médico pode adicionar ou reduzir dosagens de drogas. Os médicos podem iniciar uma operação em que uma mulher em trabalho de parto está dormindo e não sente nada.
O curso do parto operacional em etapas
Deve notar-se que existem muitos métodos de operação. Cirurgião específico seleciona dependendo da situação, circunstâncias, histórico, indicações e preferências pessoais. Existem técnicas nas quais cada camada é cortada e suturada, então existem métodos nos quais a dissecção de tecidos é minimizada, e o tecido muscular é simplesmente removido manualmente para o lado. A incisão pode ser vertical e horizontal.
Uma incisão horizontal baixa no segmento uterino inferior é considerada a melhor opção, já que esses pontos se curam melhor, possibilitam a realização de gestações subsequentes sem problemas e até dão à luz um segundo filho de forma natural se a mulher o desejar e não houver contraindicações médicas.
Seja qual for o método de entrega escolhido pelo médico, a operação incluirá os principais passos, que discutiremos com mais detalhes.
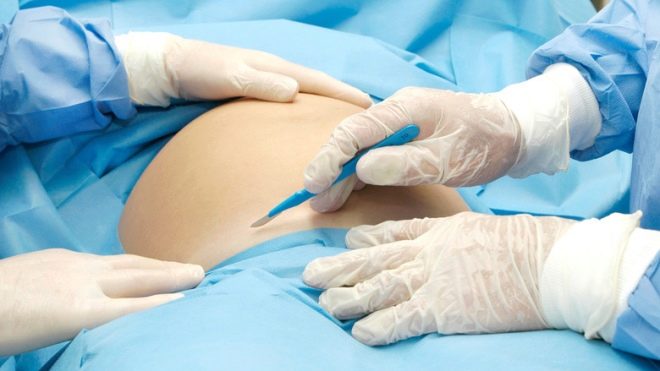
Laparotomia
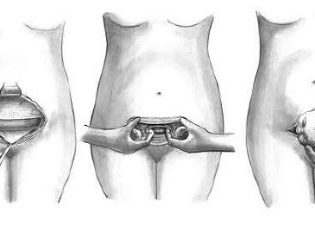
O abdome é tratado com um anti-séptico, isolado de outras partes do corpo com tecido estéril e procede-se à dissecção da parede abdominal anterior. Com uma dissecção vertical, é realizada uma laparotomia mediana inferior - uma incisão é feita quatro centímetros abaixo do umbigo e levada a um ponto quatro centímetros acima da articulação púbica. Com uma secção transversal horizontal, denominada laparotomia de Pfannenstiel, é feita uma incisão arqueada ao longo da prega cutânea acima do púbis, com um comprimento de 12 a 15 centímetros, se necessário, por mais tempo.
Uma laparotomia de Joel-Cohen também pode ser realizada, na qual a incisão é executada horizontalmente abaixo do umbigo, mas bem acima da prega circumlobial. Tal corte, se necessário, pode ser estendido com uma tesoura especial.
Os músculos são suavemente empurrados para o lado, a bexiga também é removida para o lado por um tempo, para não feri-la acidentalmente. O médico é separado da criança apenas pela parede do útero.
Dissecção uterina
O órgão reprodutivo também pode ser dissecado de diferentes maneiras. Se o cirurgião é um grande fã da técnica tradicional, ele pode fazer um corte através do corpo do útero horizontalmente, verticalmente ao longo da linha média usando o método de Sanger ou uma incisão lunar Fritch que percorre todo o útero - de uma ponta à outra.
A mais benigna e recomendada em primeiro lugar é a incisão no segmento inferior do órgão reprodutor feminino. Pode ser transversal de acordo com Rusakov, semi-lunar ou vertical ao longo de Selheim.
O médico abre a bexiga fetal com uma mão ou um instrumento cirúrgico. Se o parto for prematuro, é considerada a melhor opção para não abrir as membranas, nelas a criança ficará mais confortável para nascer, a adaptação será mais fácil.
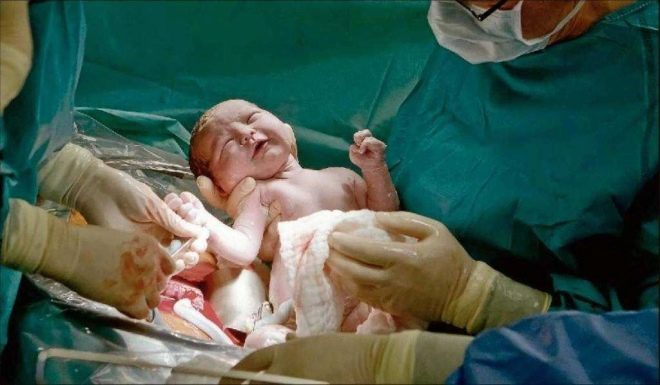
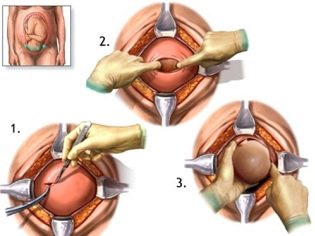
Extração Fetal
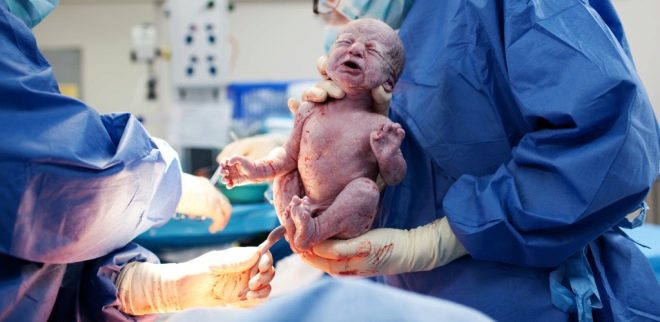
O momento mais crucial está chegando. Quando uma criança nasce fisiologicamente ou durante procedimentos cirúrgicos, os médicos estão igualmente preocupados, porque a probabilidade de lesão do feto no CS, embora insignificante, ainda existe. Para reduzir esses riscos, o cirurgião insere quatro dedos da mão direita no útero. Se o bebê está de cabeça para baixo, a palma do médico vai para a parte de trás da cabeça. Penetre com cuidado a cabeça na incisão no útero e retire o gancho por sua vez. Se a criança está em apresentação pélvica, ela é removida pela perna ou prega inguinal.Se a migalha estiver do outro lado, pegue uma perna.
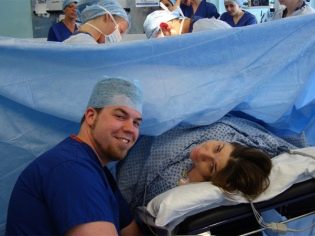
O cabo do cabo é cortado. O bebê é dado a um pediatra, neonatologista ou enfermeiro na enfermaria pediátrica para pesagem, instalação de um alfinete no cordão umbilical e outros procedimentos. Se uma mulher não está dormindo, então ela é mostrada uma criança, eles são chamados de sexo, peso, altura, eles podem anexá-lo ao seio imediatamente após o nascimento. Durante os partos cirúrgicos sob anestesia geral, o encontro entre a mãe e o bebê é transferido para um momento posterior, quando a mulher se recupera e se recupera da anestesia.
Extração da placenta
A placenta é separada à mão. Se tiver crescido, pode ser necessário extirpar parte do endométrio e do miométrio. Com o crescimento total, o útero é completamente removido. Além disso, o cirurgião realiza uma revisão do útero, verifica se não há nada nele, verifica a permeabilidade cervical cervical, se é intransitável, é expandido manualmente. Isso é necessário para que os lóquios (pós-parto) no período pós-parto possam deixar livremente a cavidade uterina sem causar estagnação e inflamação.
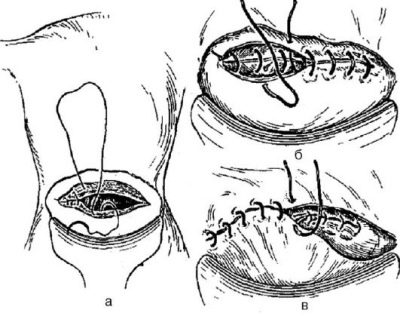
Suturas do útero
Nas bordas cortadas do útero, é necessária a sutura de fileira única ou de fileira dupla. O preferido é uma linha de duas linhas. É mais durável, embora demore um pouco mais para aplicá-lo. Cada cirurgião tem sua própria técnica de sutura.
O principal é que as bordas da ferida sejam unidas o mais precisamente possível. Em seguida, uma cicatriz no útero irá formar um mesmo, homogêneo, rico, que não faz mal para suportar a próxima gravidez.
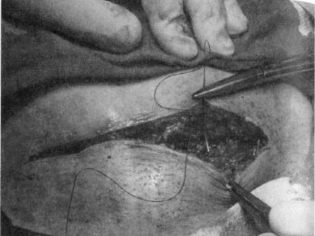
Fechamento da parede abdominal
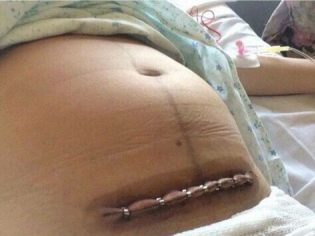
A aponeurose é geralmente suturada com fios de seda ou vicryl individuais ou uma sutura contínua. Na pele, impor grampos ou costuras separadas. Às vezes, a pele é suturada com uma sutura cosmética contínua, que é muito elegante.
Pós-operatório precoce
A mulher é transferida para a unidade de terapia intensiva, onde é observada por 5-6 horas. Tudo é importante - como a anestesia sai, como a sensibilidade retorna, como o útero se contrai. Dor após o retorno da sensibilidade por 2-3 dias é bloqueada com analgésicos. Meça a pressão e temperatura, entre reduzindo drogas.
Na ausência de complicações, após 6 horas, a mulher é transferida para a enfermaria geral, onde logo pode começar a sentar-se, levantar-se. Ela traz uma criança.
Com parceiro
A cesariana é uma ótima maneira de conduzir um parto em conjunto sem o risco de desagradar um homem. Na sala de cirurgia, o marido pode não ser um observador passivo, mas um participante ativo. Sua tarefa será ajudar o anestesista - conversar com a esposa, segurar a mão dela, apoiar. Se a operação é realizada sob anestesia geral, não há sentido no trabalho conjunto, uma vez que a mulher em trabalho de parto está dormindo profundamente. Mas a pedido dos cônjuges e tal parto de parceria é bastante possível.
Para que um homem seja internado na sala de cirurgia, primeiro ele precisa passar por um exame médico, fornecer à maternidade certificados de ausência de doenças infecciosas, doenças venéreas, dados recentes de exame fluorográfico descrevendo a conclusão do terapeuta e do dermatologista.
Deve-se notar que nem todas as maternidades vão à presença de um estranho na sala de cirurgia. Então o trabalho conjunto fica assim: os médicos operam o paciente, e o marido está na sala ao lado e observa os eventos através de uma pequena janela de vidro. O bebê após o nascimento é trazido a ele e dado a segurar. Assim, é o marido que se torna o primeiro a levar as migalhas para os braços e pressioná-las contra o peito.
A questão da possibilidade de uma cesárea parceira deve ser discutida previamente com a equipe médica da maternidade escolhida.
Você vai aprender mais sobre as características da cesariana, olhando para a transferência do Dr. Komarovsky.