Displasia broncopulmonar em bebês prematuros
Entre todas as patologias em crianças que nasceram antes da hora marcada, especialmente com problemas respiratórios. Eles são diagnosticados em 30-80% dos bebês nascidos prematuramente. Quando são tratados, usam oxigênio, o que provoca o surgimento de outra patologia - displasia broncopulmonar (DBP).
Razões
A alta frequência de problemas com o sistema respiratório em bebês prematuros deve-se ao fato de tais bebês não terem tempo para amadurecer o sistema surfactante. TQuais são as substâncias que cobrem os alvéolos dos pulmões internamente e impedem que se colem durante a expiração? Eles começam a se formar nos pulmões do feto entre 20 e 24 semanas de gestação, mas cobrem completamente os alvéolos apenas a 35-36 semanas. Durante o parto, o surfactante é sintetizado especialmente ativamente, de modo que os pulmões do recém-nascido são imediatamente endireitados e o bebê começa a respirar.
Em bebês prematuros, esse surfactante não é suficiente, e muitas patologias (asfixia durante o trabalho de parto, diabetes em mulheres grávidas, hipóxia crônica do feto durante a gestação e outras) inibem sua formação. Se um bebê desenvolve uma infecção respiratória, o surfactante é destruído e inativado.
Como resultado, os alvéolos não estão rachados e colapsados o suficiente, causando danos aos pulmões e deterioração das trocas gasosas. Para evitar tais problemas imediatamente após o nascimento, o bebê recebe respiração artificial (ALV). Uma complicação desse procedimento, em que o oxigênio é usado em alta concentração, é a displasia broncopulmonar.
Além da maturidade insuficiente dos pulmões em bebês prematuros e dos efeitos tóxicos do oxigênio, os fatores que provocam a DBP são:
- Barotrauma do tecido pulmonar durante a ventilação mecânica.
- Administração inadequada de surfactante.
- Predisposição hereditária
- Ingestão de agentes infecciosos nos pulmões, dentre os quais os principais são chamados de clamídia, ureaplasma, citomegalovírus, micoplasma e pneumocistos. O patógeno pode entrar no corpo do bebê no útero ou como resultado da intubação traqueal.
- Edema pulmonar, que pode ser causado por ambos os problemas com a remoção de líquido do corpo do bebê e o volume excessivo de fluidos intravenosos.
- Hipertensão pulmonar, muitas vezes causada por defeitos cardíacos.
- Aspiração do conteúdo gástrico devido ao refluxo gastroesofágico durante a ventilação mecânica.
- Falta de vitaminas E e A.
Sintomas
A doença se manifesta após a desconexão do bebê do ventilador. O ritmo da respiração da criança aumenta (até 60-100 vezes por minuto), o rosto do bebê fica azul, uma tosse aparece, durante a respiração os intervalos entre as costelas são atraídos, a expiração aumenta, o assobio é ouvido durante a respiração.
Se a doença é grave, a criança não pode ser removida do dispositivo, pois ele imediatamente sufoca.
Diagnóstico
A fim de detectar displasia broncopulmonar em um bebê prematuro, é necessário levar em conta:
- Dados da anamnese - em que período da gravidez o bebê nasceu e com que peso, a ventilação, qual a duração do mesmo, houve dependência de oxigênio.
- Manifestações clínicas.
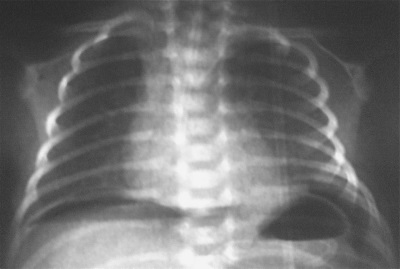
- Os resultados do exame de raios-X e análise de gases no sangue, bem como a tomografia computadorizada do tórax.
Formulários BPD
Dependendo da gravidade e das necessidades do bebê em oxigênio, eles liberam:
- Displasia broncopulmonar leve - taxa respiratória até 60, a respiração em repouso não é rápida, a dispneia leve e os sintomas de broncoespasmo ocorrem durante uma infecção respiratória.
- DBP moderada - freqüência respiratória 60-80, aumenta com o choro e a alimentação, falta de ar moderada, estertores secos são determinados na expiração, se houver uma infecção, a obstrução aumenta.
- Forma grave - a taxa respiratória é superior a 80, mesmo em repouso, os sintomas de obstrução brônquica são pronunciados, a criança está atrasada no desenvolvimento físico, existem muitas complicações dos pulmões e do coração.
No curso da doença, há períodos de exacerbação, que são substituídos por períodos de remissão.
Estágios do BPD
- O primeiro estágio da doença começa no segundo ou terceiro dia da vida do bebê. Manifesta-se por falta de ar, taquicardia, pele azul, tosse seca, respiração rápida.
- A partir do quarto ao décimo dia de vida, desenvolve-se o segundo estágio da doença, durante o qual o epitélio dos alvéolos colapsa, o edema aparece no tecido pulmonar.
- A terceira fase da doença começa com 10 dias de vida e dura em média até 20 dias. Quando ocorre, danos aos bronquíolos
- A partir dos 21 dias de vida, desenvolve-se o quarto estágio, durante o qual nos pulmões existem áreas de tecido pulmonar colapsado, bem como enfisema. Como resultado, a criança desenvolve uma doença obstrutiva crônica.
Tratamento
No tratamento da DBP é utilizado:
- Oxigenoterapia. Embora a doença seja provocada por ventilação mecânica, a criança com displasia geralmente precisa de suprimento de oxigênio a longo prazo. Com este tratamento, a concentração de oxigênio e pressão no aparelho, tanto quanto possível diminuir. Além disso, certifique-se de controlar a quantidade de oxigênio no sangue do bebê.
- Dietoterapia. O bebê deve receber comida no nível de 120-140 kcal para cada quilograma do seu peso por dia. Se a condição do bebê for grave, soluções nutritivas (emulsões de gordura e aminoácidos) são administradas por via intravenosa ou através de uma sonda. O líquido é administrado com moderação (até 120 ml por quilograma de peso corporal por dia) para eliminar o risco de edema pulmonar.
- Modo O bebê é fornecido com paz e temperatura ideal do ar.
- Medicamentos Os bebês com DBP recebem diuréticos (previnem o edema pulmonar), antibióticos (previnem ou eliminam a infecção), glicocorticoides (aliviam a inflamação), broncodilatadores (melhoram a patência brônquica), remédios para o coração, vitaminas E e A.
Possíveis conseqüências e complicações
Com doença moderada e leve, a condição dos bebês lentamente (entre 6 e 12 meses) melhora, embora a DBP ocorra com episódios de exacerbações bastante frequentes. Displasia severa em 20% dos casos leva à morte do bebê. Nos bebês sobreviventes, a doença dura por muitos meses e pode resultar em melhora clínica.
Em uma parte de crianças nascidas prematuramente, o diagnóstico permanece por toda a vida e causa incapacidade.
As complicações frequentes da DBP são:
- Formação de atelectasia, que são secções caídas do tecido pulmonar.
- A aparência do coração pulmonar. Chamadas de alterações nos vasos do pulmão causadas por alterações no ventrículo direito.
- O desenvolvimento de insuficiência cardíaca associada a um coração aumentado.
- Formação de insuficiência respiratória crônica, em que a criança é obrigada a fornecer oxigênio adicionalmente após a alta hospitalar em casa.
- O desenvolvimento de infecções dos brônquios e pneumonia. Eles são especialmente perigosos para crianças menores de 5 a 6 anos, como muitas vezes levam à morte.
- O aparecimento de asma brônquica.
- Risco aumentado de síndrome da morte súbita do lactente devido a freqüentes e prolongadas apneia.
- Aumento da pressão arterial.Geralmente diagnosticado em uma criança do primeiro ano de vida e freqüentemente tratado com sucesso com drogas anti-hipertensivas.
- Desenvolvimento atrasado. Em bebês, uma baixa taxa de ganho de peso, retardo de crescimento e um atraso no desenvolvimento neuropsíquico causado por danos cerebrais durante períodos de hipóxia são observados.
- A ocorrência de anemia.
Prevenção
As medidas preventivas mais importantes para prevenir a DBP são prevenir o nascimento prematuro do bebê e a amamentação adequada do prematuro. Uma mulher esperando um bebê deve:
- Tratamento oportuno de doenças crônicas.
- Coma bem.
- Para excluir o fumo e o álcool.
- Evite o esforço físico pesado.
- Proporcionar paz psico-emocional.

Se houver uma ameaça de parto prematuro, a gestante é prescrita glicocorticóides para acelerar a síntese de surfactante e maturação mais rápida dos alvéolos nos pulmões fetais.
Os bebês que nasceram antes do tempo devido devem:
- Conduza com competência a ressuscitação.
- Introduzir surfactante.
- Conduza racionalmente a ventilação mecânica.
- Fornecer boa nutrição.
- Se ocorrer uma infecção, prescreva uma terapia antibiótica racional.
- Limite a introdução de fluido através da veia.