Qual é a morfologia do padrão espermático, que normas existem e como melhorar o desempenho?
Na fase de planejamento da gravidez, às vezes é necessário examinar as células germinativas masculinas. Infelizmente, nos últimos anos, o número de homens que sofrem de várias formas de infertilidade masculina tem crescido. Fatores ambientais, condições de trabalho, maus hábitos, afetam os alimentos.
Sobre o que espera um homem, se ele foi designado não apenas um espermograma, mas um espermograma com morfologia, vamos dizer neste artigo. Também abordaremos as questões de normas e desvios e descobriremos como um homem pode melhorar seu desempenho.
O que é isso?
Os homens não gostam de admitir que a causa da infertilidade conjugal possa estar neles. No entanto, as estatísticas são cruéis - cerca de 40% dos casais inférteis que tentam engravidar sem sucesso há 3 anos ou mais lidam com infertilidade masculina.
Portanto, ao ir ao médico com queixas de que a criança “não trabalha”, recomenda-se um exame completo e detalhado não só para a mulher, mas também para o parceiro.
O principal método de diagnóstico para os representantes do sexo forte é um espermograma. No decorrer deste estudo estimou o número de células germinativas masculinas, sua capacidade de se mover, características estruturais e outros parâmetros importantes para o sucesso da fertilização.
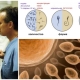
O estudo morfológico dos espermatozóides é um dos componentes importantes de um diagnóstico completo. Sem isso, a imagem dos processos no espermograma será imprecisa e incompleta.
A morfologia dos espermatozóides é realizada microscopicamente. Com a ajuda de equipamentos modernos de alta precisão, o médico divide todos os vivos e teoricamente capazes de conceber o espermatozóide em normal e patológico. Existem vários métodos para avaliar as características morfológicas do zinger. O mais comum é um estudo sobre os chamados "Critérios estritos do Kruger."
Segundo Kruger, os espermatozóides passam por uma rigorosa seleção para condicionamento físico. Para a concepção, como você sabe, você precisa apenas de um esperma saudável e normal, que possa penetrar no óvulo. Mas se houver mais células saudáveis, as chances de conceber um filho aumentam.
O sistema de avaliação Krueger envolve a seleção de células de acordo com os seguintes parâmetros:
- largura e forma da cabeça;
- largura do pescoço do espermatozóide;
- forma e comprimento da cauda;
- a relação da cauda, a parte do meio e a cabeça;
- o estado da membrana citoplasmática da célula germinativa;
- outras características da estrutura.
Em conclusão, o Índice de Fertilidade Kruger é sempre indicado. É expresso em porcentagem e a decodificação não é difícil, mesmo para pessoas que estão longe da medicina.
Se for indicado que o Índice de Fertilidade Kruger é de 22%, isto significa que 22% dos espermatozóides morfologicamente ideais foram encontrados na amostra de espermatozóides submetidos à análise. Eles foram os que foram rigorosamente selecionados, comparados com os padrões existentes e estão prontos para a fertilização.
Nem sempre só um espermatozóide com morfologia é suficiente para estabelecer as verdadeiras causas da infertilidade masculina. Os indicadores do estudo podem ser normais e a concepção ainda não é possível de ser alcançada.
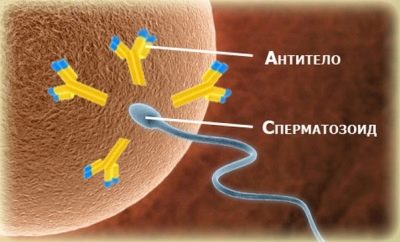
Para tornar a imagem mais completa, um homem pode ser aconselhado a fazer adicionalmente um chamado teste de mar.
Este é um estudo imunológico que mostrará se estes espermatozóides morfologicamente ideais são expostos a anticorpos.
Existem outros testes:
- O teste EMIS permite julgar as habilidades funcionais das células germinativas masculinas;
- a bioquímica do esperma determina os erros no metabolismo dos homens e torna possível corrigi-lo;
- A fragmentação do DNA permite avaliar o espermatozóide do ponto de vista genético.
Como é que a análise, preparação
Um homem deve se preparar cuidadosamente para a pesquisa. Os médicos não recomendam fazer sexo e masturbação por 3-6 dias antes da entrega do ejaculado. Assim, a concentração de espermatozóides será a mais informativa para pesquisas de laboratório.
Uma semana antes da análise, um homem deve abster-se de tomar álcool, antibióticos, drogas hormonais.
Durante esta semana de preparação não se banhar no banho, relaxar na sauna e tomar sol no sol ou no solário. Qualquer efeito térmico nos testículos pode dar resultados não confiáveis, uma vez que o número de espermatozóides normais e móveis diminui com o aquecimento.
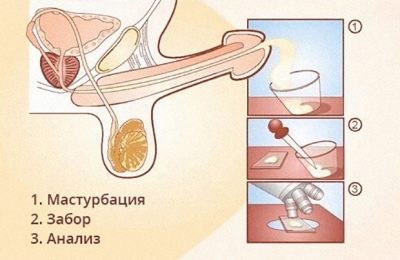
Um representante do sexo mais forte pode doar sêmen para análise de duas maneiras:
- Para aparecer em uma instituição médica e por masturbação em uma sala separada para coletar o material em um copo estéril.
- Recolher o material em casa e entregá-lo ao laboratório. Método de casa também pode ser realizado por masturbação, este método é considerado uma prioridade.
Você pode pedir à instituição médica um preservativo especial sem lubrificação. Nele, um homem pode ter uma relação sexual completa. O fluido seminal coletado no preservativo também deve ser entregue ao laboratório.
É desejável transportar o material em conformidade com o regime de temperatura, que está mais próximo da temperatura do corpo humano. Para isso você pode comprar termocontorno médico especial. Algumas clínicas fornecem tais recipientes para seus clientes gratuitamente.
O esperma deve estar no laboratório no menor tempo possível - dentro de uma hora.
Indicadores normais de morfologia espermática
Em geral, o homem é considerado capaz de conceber de maneira natural sem a intervenção de métodos assistivos reprodutivos, no caso de:
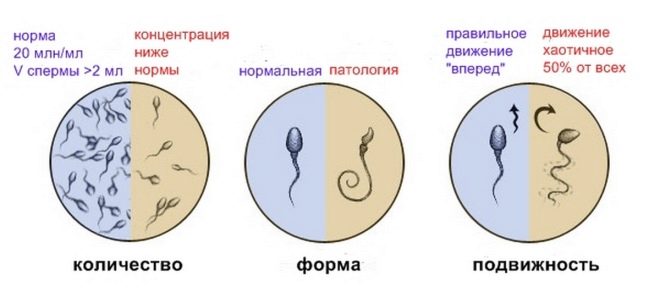
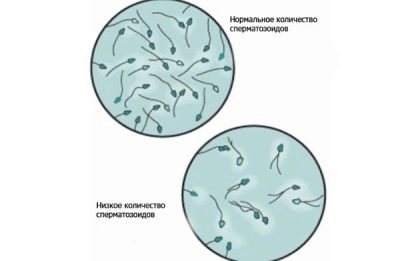
- cerca de 20 a 40 milhões de células germinativas são encontradas em seu espermograma;
- volume total de espermatozóides de pelo menos 2 mililitros;
- espermatozóides que são móveis e ativos, nesta quantidade não inferior a 25%;
- se o número de espermatozóides que não estão "rasgados", mas se movem diretamente para o alvo, ao longo de um caminho reto, não é inferior a 50%.
É considerado um bom sinal se o sêmen for detectado não menos de 15% de espermatozoides saudáveis e morfologicamente corretos.
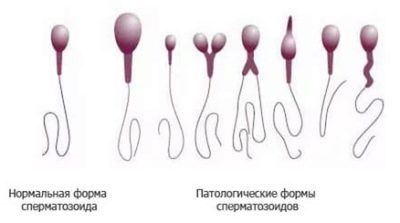
A avaliação morfológica envolve a análise da estrutura das células germinativas. Os critérios rigorosos do Kruger até consideram os parâmetros de contorno, que muitos outros métodos se referem como variantes da norma, como patologia. Mesmo a menor discrepância entre o espermatozóide e o padrão leva à rejeição imediata desta célula.
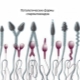
O esperma ideal deve atender a vários critérios importantes. Aqui estão eles:
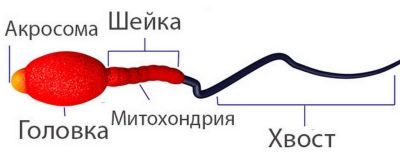
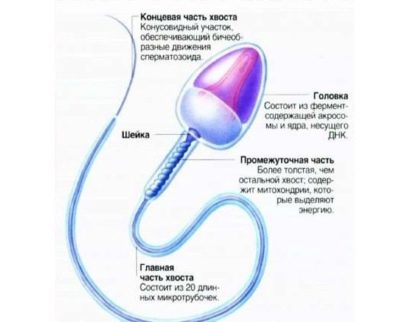
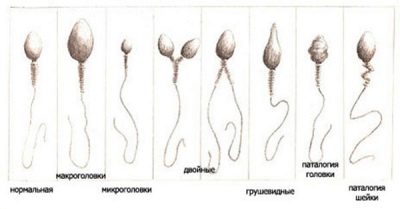
- Cabeça. Um espermatozóide com uma morfologia normal da cabeça sempre tem uma cabeça, não duas e não mais. A forma da cabeça é estritamente oval. Pelo menos metade da área da cabeça deve ser ocupada por um acrossoma - um espaço pequeno, um organoide. A largura normal da cabeça é 2,5-3,5 microns, o comprimento normal é considerado um valor no intervalo de 4-5,5 microns.
- Pescoço. Esta parte da célula reprodutiva masculina não deve exceder 1 micron de largura. O comprimento do pescoço deve, idealmente, ser igual a um valor que não exceda o comprimento de uma cabeça e meia. O pescoço deve ser conectado à cabeça em um ângulo de noventa graus, corretamente, sem curvatura visível. O pescoço em si deve ser plano.
- Cauda. Esta parte da célula germinativa deve ocupar 90% do tamanho total dos espermatozóides.A cauda deve ser plana, não curva, não torcida, sem tubérculos, nódulos. Ela afunila ligeiramente e aguça no final. Em relação à cabeça, a cauda deve ser de 9 a 10 vezes maior. A cauda de um espermatozóide de referência saudável na presença de apenas um, não dois e não três.
Anormalidades e causas
Esperma com morfologia patológica se parece com isso:
- Defeitos de cabeça. Anomalias podem ser manifestadas por uma mudança na forma de oval para redondo, lembrando oito, oblato, em forma de pêra. A área acrossomal pode ser reduzida, preenchida com vacúolos. Tamanhos de cabeças muito grandes em comparação com a norma e significativamente reduzidos também são considerados sinais de inadequação e inconsistência. Duas ou mais cabeças em uma única célula é uma mutação que exclui o esperma do número de células saudáveis.
- Defeitos cervicais. Os espermatozóides com um pescoço anormal inicialmente parecem diferentes da norma. São os defeitos desta parte da célula que distorcem fortemente sua aparência. O pescoço pode ser torcido, espessado, não homogêneo, diluído além da medida. Ele pode ser preso à cabeça, não em ângulo reto, e o suor é rombudo ou afiado, o que cria um efeito visual de esperma "torcido".
- Anomalias da cauda. Geralmente, entre as células com baixa morfologia, são encontrados espermatozóides sem cauda, com uma cauda curta ou longa, com uma cauda parcialmente quebrada. Se a parte da cauda da célula genital não estiver em ângulo reto com a cabeça, se a cauda se torcer, dobrar em qualquer direção, a célula espermática não poderá ser considerada normal.
- Outros defeitos Em uma amostra de esperma, os técnicos de laboratório só podem encontrar as caudas. Isso se torna possível quando a cabeça e o pescoço estão soltos. Nesse caso, as células sexuais são atacadas por fagócitos de Sertoli e as cabeças não resistem a isso. Apenas as caudas permanecem. A análise com morfologia pobre, quando o número de espermatozóides saudáveis é menor que 14-15%, é a base para o estabelecimento da teratozoospermia.
As chances de concepção natural nesses homens são reduzidas exatamente pelo aumento do número de células anormais. Além disso, existe a chance de conceber uma criança com anormalidades cromossômicas grosseiras.
Um nível crítico de redução nas células saudáveis que atendem aos critérios do Kruger é considerado de 4%. Nesta situação, será difícil fertilizar um óvulo, mesmo em condições de tubo de ensaio para fertilização in vitro. Mas a medicina moderna não vale a pena, e mesmo os homens, cujo nível de fertilidade Kruger está em 2-3%, não são privados da oportunidade de se tornarem pais.
Para isso, eles podem ser oferecidos Método ICSIem que, mesmo no espermatozóide patológico de um homem estéril, o médico será capaz de encontrar um único espermatozoide saudável e compatível com o padrão, introduzi-lo diretamente no óvulo e depois plantar o óvulo fertilizado.
Entre as causas mais comuns de teratozoospermia são:
- Aceitação de hormônios. Na maioria das vezes essa causa é encontrada em atletas que tomam hormônios esteróides para regular o peso corporal. Às vezes, o espermatozóide torna-se inadequado para a concepção de um ponto de vista morfológico, devido ao fato de que o homem recebeu tratamento hormonal a longo prazo.
- Violação do fundo hormonal. Devido a várias doenças, incluindo patologias metabólicas, a proporção de hormônios, incluindo hormônios sexuais, no corpo de um homem pode variar.
- Infecções virais. A morfologia dos espermatozóides pode ser influenciada tanto pelo vírus influenza quanto pelo SARS (devido à alta temperatura), mas as malformações mais graves das células germinativas são causadas pelo segundo tipo de vírus herpes, o chamado herpes genital.
- Inflamação dos genitais. Qualquer doença inflamatória dos órgãos reprodutivos masculinos, incluindo prostatite generalizada, pode causar alterações na morfologia dos espermatozóides.
- Modo de vidaSe um homem abusar de álcool, drogas, fumar muito, não comer corretamente ou estiver subnutrido, o risco de teratozoospermia aumenta.
- Condições de trabalho e outros fatores. Se a atividade do representante do sexo mais forte está associada à exposição à radiação radioativa, altas temperaturas, então as mutações dos espermatozóides podem ser explicadas precisamente por esses fatores. A região de residência também desempenha um papel - em áreas com uma situação ecológica desfavorável, os fatos da infertilidade masculina são muito mais comuns.
- Estresse prolongado Esta é também uma das causas mais comuns da morfologia patológica dos espermatozóides. No século 21, às vezes sai por cima.
Formas de melhorar a qualidade do esperma
Para aumentar a fertilidade de um homem, é necessário encontrar a verdadeira razão pela qual os espermatozóides nele começaram a adquirir morfologia patológica. Se esta for uma inflamação, o tratamento começa com medicamentos anti-inflamatórios. Se a causa estiver no vírus do herpes, o tratamento será baseado em medicamentos anti-herpéticos.
Os psicoterapeutas ajudarão os homens que desenvolveram teratozoospermia contra o pano de fundo do forte estresse nervoso a longo prazo, para restaurar suas habilidades reprodutivas.
Para aqueles cujos exames de sangue mostram perturbações hormonais, um endocrinologista prescreverá tratamento, que será baseado no tipo de desequilíbrio e na quantidade real de certos hormônios.
Independentemente do motivo, todos os homens são recomendados a tomar complexos vitamínicos, ácido fólico, preparações de zinco e selênio, vitaminas A, E, B, D, C.
Cura teratozoospermia ajuda e rejeição de maus hábitos, restrição de álcool e nicotina.
Recomenda-se que os homens com morfologia espermática prejudicada alterem a situação - por vários meses para viver fora da cidade, longe da poluição do gás e outros fatores adversos. Às vezes, apenas esta medida pode melhorar significativamente os resultados da análise e aumentar as chances da família conceber o bebê tão esperado.
Para melhorar a qualidade das células germinativas, deve-se abordar responsavelmente a organização dos alimentos, exercitar, ajustar o regime de trabalho e descanso, evitar “distorções”, se possível, abandonar o trabalho noturno, bem como o trabalho “extrair” horas extras.
Um homem deve definitivamente dormir o suficiente, dormindo pelo menos 8-9 horas por dia. Faz sentido praticar esportes como natação, corrida, esqui. Qualquer atividade física ao ar livre só se beneficiará.
Como melhorar o desempenho do esperma, veja o próximo vídeo.