Príčiny, príznaky a liečba epilepsie u detí
V detskej neurologickej praxi existuje množstvo chorôb, ktoré sú známe už od staroveku. Epilepsia je považovaná za jednu z týchto „záhadných“ chorôb. Čo by mali rodičia vedieť o tejto chorobe u detí povedia tento článok.
príčiny
Najcharakteristickejším prejavom tohto ochorenia je výskyt záchvatov. Takéto prejavy môžu byť veľmi odlišné. Priebeh ochorenia je zvyčajne sprevádzaný opakovaným výskytom takýchto záchvatov počas určitého času. Ak má dieťa záchvaty viac ako dvakrát, táto skutočnosť by mala byť dôvodom, prečo sa rodičia snažia získať ďalšie rady od pediatrického neurológa.
Pre tento stav sú charakteristické nielen neurologické, ale aj psychopatologické poruchy. Lekári-neurológovia v mnohých krajinách považujú túto chorobu za jednu z najvýznamnejších v detskom lekárstve.
Prevalencia ochorenia u detí je pomerne nízka. V priemere je to až 0,55 až 0,8% u všetkých detí.
Je dôležité poznamenať, že epilepsia sa prejavuje prvýkrát vo veľmi rôznom veku. Pomerne často sa prvé nežiaduce príznaky začínajú už u detí mladších ako 2 roky. V niektorých prípadoch môže byť priebeh ochorenia veľmi nepriaznivý. Existujú určité formy epilepsie, ktoré sa ťažko liečia liečbou liekmi. Oni sú tiež docela bežné u detí.
Epilepsia bola lekárom známa viac ako jedno storočie. Predtým lekári nemali potrebné vedomosti o mechanizme ochorenia. V stredoveku boli ľudia, ktorí trpeli prejavmi choroby, považovaní za "posadnutého diablom". Existujú aj literárne diela tých rokov, ktoré veľmi dobre opisujú pacientov s epilepsiou.
S rozvojom laboratórnej a inštrumentálnej diagnostickej základne majú lekári nové informácie o mechanizme vývoja ochorenia. To viedlo odborníkov k myšlienke, že je potrebné preskúmať príčiny, ktoré prispievajú k vzniku charakteristických prejavov ochorenia. Neexistuje jediný dôvod pre rozvoj nežiaducich príznakov ochorenia. Výskyt nežiaducich klinických príznakov ochorenia môže viesť k rôznym príčinám.
Najväčšia nevysvetliteľná forma ochorenia je idiopatická. Príčina nežiaducich príznakov tohto patologického stavu, vedci nestanovili. Naznačujú, že dedičné predispozície vedú k ich vzhľadu v tomto prípade. K dnešnému dňu sa uskutočňujú vedecké pokusy zamerané na štúdium špecifických "kauzálnych" génov, ktoré spúšťajú nástup choroby rôzneho stupňa závažnosti v detskom organizme.
Vývoj patologických ložísk v mozgu, ktoré vyvolávajú výskyt charakteristických záchvatov, výsledky. Tiež sa nazývajú spúšť. Vplyv takýchto faktorov môže nastať dokonca aj v období znášania dieťaťa.
Zneužívanie budúcej matky alkoholom alebo fajčením sú dosť významné spúšťače. V tomto prípade sa tvorba patologickej oblasti - epileptogénne zameranie vyskytuje už v období prenatálneho vývoja dieťaťa.Prvé nežiaduce príznaky sa v tomto prípade môžu objaviť už u novorodencov.
Ťažké tehotenstvo Môže tiež ovplyvniť narodenie dieťaťa, ktoré má abnormálne oblasti v mozgu, čo spôsobuje ďalší rozvoj epilepsie. Gestosa a patológia placentárneho prietoku krvi, najmä v prvom trimestri a na začiatku druhého, môže viesť k tvorbe epileptogénnych ohnísk v budúcom dieťati. Počet takýchto stránok môže byť odlišný. Predpovedať ich možný vzhľad v dieťati je v tejto fáze takmer nemožné.
Rôzne typy infekcií Prenesené budúcou mamou pri nosení dieťaťa sú tiež pomerne časté spúšťače. Baktérie a vírusy s pomerne malými rozmermi dokonale prenikajú hemato-placentárnou bariérou. Takéto šírenie infekcie sa rýchlo dostáva do tela budúceho dieťaťa prostredníctvom systému placentárneho prietoku krvi, ktorý je spoločný s matkou.
Vírusové alebo bakteriálne infekcie prenášané mamou, najmä na začiatku tehotenstva, vyvolávajú výskyt rôznych patologických oblastí v mozgu dieťaťa. V niektorých prípadoch môže dokonca aj závažný priebeh bakteriálnej detskej pneumónie viesť k ďalšiemu rozvoju nežiaducich príznakov epilepsie u dieťaťa.
Organické poškodenie mozgu počas pôrodu - Jedna z najčastejších príčin nepriaznivých príznakov ochorenia v budúcnosti. Poranenia mozgu a krvácanie spôsobujú tvorbu patologických oblastí zmeneného tkaniva. Práca neurónov sa v tomto prípade značne líši.
Pôrodníci-gynekológovia si to všimnú Existuje niekoľko najnebezpečnejších klinických situácií, ktoré vznikajú počas pôrodu, ktoré môžu prispieť k výskytu nežiaducich príznakov epilepsie u dieťaťa: \ t
- zapletanie šnúr;
- predĺžené státie hlavy plodu v panve matky pri prechode cez pôrodný kanál;
- príliš dlhé suché obdobie;
- dlhodobej práce.
Výsledné hladovanie kyslíka (hypoxia) mozgu vedie k neskoršiemu vzniku epileptogénnych ohnísk u dieťaťa. Prvé nežiaduce príznaky ochorenia sa v tomto prípade objavujú už u detí.
Infekčné ochorenia vedúce k rozvoju meningitídy alebo encefalitídy u detí tiež prispieva k možnému vývoju ďalších nežiaducich príznakov ochorenia. Najnebezpečnejšie sú v tomto prípade mikróby, ktoré dokonale prechádzajú cez mozgovú bariéru mozgu. Dostať sa do mozgových ciev, mikróby rýchlo viesť k rozvoju silného zápalového procesu, čo vedie k rozvoju patologických oblastí v dieťati. Táto forma epilepsie je pomerne bežná u žiakov.
Nie vo všetkých prípadoch môžu lekári určiť lokalizáciu patologického zamerania. To však nevylučuje vznik všetkých nových záchvatov, charakteristických pre toto ochorenie. Táto forma ochorenia sa nazýva kryptogénna. Vo všeobecnej štruktúre ochorenia, podľa štatistík, predstavuje takmer 60% všetkých prípadov tohto ochorenia.
V súčasnosti existuje viac a viac vedeckých výsledkov štúdií, ktoré ukazujú, že pri vývoji epilepsie dochádza k autoimunitnému mechanizmu. To potvrdzuje skutočnosť, že pacienti trpiaci týmto ochorením majú zvýšené množstvo špecifických protilátok v krvi, ktoré majú nepriaznivý vplyv na ich vlastné mozgové bunky.
Takéto prejavy sa vyskytujú nielen v primárnej forme epilepsie, ale aj v dôsledku predchádzajúcich infekčných ochorení.
Počas epilepsie sa v tele dieťaťa vyskytuje celý komplex rôznych porúch. Ich vzhľad je vyvolaný narušením práce hlavného "počítača" tela - mozgu.Zaujímavé je, že podobné zmeny sa vyskytujú u rodičov a príbuzných chorého dieťaťa. Zmeny v metabolizme vody a elektrolytov, acidobázická rovnováha a metabolické procesy prispievajú k zmene práce mnohých vnútorných orgánov.
typy
Klinické varianty ochorenia môžu byť veľmi odlišné. Táto rozmanitosť je do značnej miery určená počiatočnou lokalizáciou patologického zamerania, ktoré je lokalizované v mozgu. V niektorých prípadoch môže existovať niekoľko takýchto epileptických ohnísk. V tejto situácii sa priebeh choroby spravidla výrazne zhoršuje.
Lekári rozlišujú niekoľko typov epilepsie, ktoré sa často vyskytujú v detskej neurologickej praxi:
Rolandic. Prvé príznaky sa vyskytujú u detí, zvyčajne po 3 rokoch. Najčastejšie sa prejavuje výskytom spontánnych nočných útokov. Zapája sa do patologického procesu zvyčajne svalov tváre. Podľa štatistík, väčšina detí má epilepsie epizódy vo sne od 3 do 5 krát za rok.
Idiopatická čiastočná. Charakterizovaný vývojom týlových záchvatov. Často je táto klinická forma ochorenia sprevádzaná výskytom rôznych zrakových porúch a halucinácií, ako aj rôznych očných symptómov. Tento variant ochorenia sa spravidla vyskytuje u detí vo veku od dvoch rokov do dospievania. Prvé prípady ochorenia sa často zaznamenávajú u detí do 3 rokov.
- Benígny idiopatický. Zber genealogických dejín zohráva kľúčovú úlohu pri stanovení správnej klinickej diagnózy. Príznaky epilepsie sú v tomto prípade identifikované u najbližších príbuzných a dokonca u rodičov chorého dieťaťa. Ochorenie je dedené autozomálne dominantným znakom. Prvé príznaky ochorenia sa zvyčajne objavujú už v prvých mesiacoch života dieťaťa.
- Benígna myoklonická epilepsia detstva. Pomerne zriedkavá klinická forma tohto ochorenia. Tento variant ochorenia je charakterizovaný výskytom myoklonických záchvatov u chorého dieťaťa. Dieťa v tomto prípade môže zostať plne pri vedomí. Prvé príznaky ochorenia možno spravidla rozpoznať už u jedného ročného dieťaťa.
Detské absansnaya. Nachádza sa u detí od 1 roka do 10 rokov. Vyznačuje sa výskytom absencií rôzneho trvania. V tejto klinickej forme spravidla chýbajú motorické a konvulzívne kontrakcie. Priemerné trvanie absencií v tomto variante ochorenia sa pohybuje od niekoľkých sekúnd do ½ minúty.
Mládež absansnaya. Debutná choroba - adolescencia. Podľa klinických príznakov pripomína podobu detskej neprítomnosti. Prvé nežiaduce príznaky sa objavujú u adolescentov, môžu sa však vyvinúť aj vo veku 18-22 rokov. Trvanie epileptického obdobia je spravidla v tejto klinickej forme 2-40 sekúnd.
Mladistvý myoklonus. Pri vývoji ochorenia hrá dôležitú úlohu dedičný faktor. Vyskytuje sa hlavne u adolescentov. Vyznačuje sa rozvojom viacerých kŕčovitých kontrakcií u dieťaťa. Vedomie počas útoku môže byť zachované.
Pri generalizovaných kŕčových záchvatoch. Aj táto klinická forma ochorenia sa nazýva epilepsia s obdobiami prebudenia. Vek výskytu prvých nežiaducich udalostí ochorenia môže byť veľmi odlišný. Symptómy tohto typu epilepsie sa vyskytujú u najmladších detí aj dospelých. Vyšetrenie elektroencefalogramu neodhalí jasné poškodenie alebo patologické zameranie.
West syndróm. Zobrazuje sa iba u detí. Vyznačuje sa výskytom viacerých konvulzívnych kontrakcií u chorého dieťaťa. Gypsyrytmia je špecifická zmena v EEG, ktorá sa vyskytuje v tomto konkrétnom klinickom prípade ochorenia.Kŕčové záchvaty zvyčajne trvajú niekoľko desiatok sekúnd, ale môžu striedavo nasledovať.
Lennox-Gasto syndróm. Vrchol výskytu sa vyskytuje vo veku 3-6 rokov. Táto klinická forma ochorenia je sprevádzaná rozvojom nielen neurologických, ale aj psychopatologických porúch. Choré dieťa zaostáva za svojimi rovesníkmi na úrovni fyzického a duševného vývoja v čase. Takéto špecifické odchýlky od vekovej normy sa vyskytujú u 90-92% detí s touto formou ochorenia.
Pri myoklonických astatických záchvatoch. Táto klinická forma sa tiež nazýva Duse syndróm. Podľa štatistík sa prvé nežiaduce príznaky ochorenia objavujú u detí v predškolskom veku. Táto forma sa prejavuje rôznymi kŕčmi, ktoré sa vyskytujú v ramenách a nohách. V niektorých prípadoch má dieťa charakteristický príznak tohto klinického variantu ochorenia - „kývnutie“ krku.
Esesov syndróm. Počas pomalého spánku sa objavujú špecifické príznaky ochorenia. Sprievodný vzhľad charakteristických znakov elektroencefalogramu (EEG). Maximálny výskyt je od 5 do 15 rokov. Vo vedeckej literatúre sú informácie o výskyte nežiaducich príznakov u detí v prvých mesiacoch života.
Focal. Vyznačuje sa prítomnosťou patologického zamerania v lokálnej anatomickej zóne mozgu. Pomerne často lokalizovaný v temporálnom alebo frontálnom laloku. Lekári často poznamenávajú, že táto možnosť je sekundárna a vyskytuje sa v dôsledku iných chorôb. Prognóza tejto klinickej formy ochorenia je podmienečne priaznivá.
Aké sú záchvaty?
Jedným z najcharakteristickejších prejavov ochorenia je výskyt špeciálnych útokov. Sú sprevádzané rozvojom záchvatov u dieťaťa. Ich trvanie môže byť veľmi odlišné a závisí od mnohých rôznych faktorov. Závažnosť tohto ochorenia závisí do značnej miery od toho, ako často sa takéto záchvaty vyskytujú, ako aj od toho, ako dlho trvajú v konkrétnom dieťati. Charakteristické záchvaty môžu byť čiastočné a generalizované.
čiastočný
Tento klinický pohľad do značnej miery závisí od počiatočnej lokalizácie patologického zamerania. Pri tomto variante ochorenia dieťa pri útoku nestráca vedomie. Dokáže veľmi dobre opísať svoje pocity. Najčastejšie porušenia sú motor. Vyznačujú sa výskytom viacnásobných kontrakcií jednotlivých skupín svalových vlákien. Pomerne často sa tento príznak prejavuje výskytom kŕčov v nohách, rukách a tvári.
Slovné čiastočné záchvaty nájdené u detí oveľa menej. Vyznačujú sa výskytom niektorých zvukových melódií alebo dokonca individuálnymi hlasmi u dieťaťa. Niekedy dieťa "počuje" rozhovor niekoľkých ľudí.
Mnohé deti si všimnú, že počas takýchto verbálnych záchvatov počujú konkrétne zvuky alebo časti slov. Takéto prejavy ochorenia sa často môžu zamieňať s rôznymi halucináciami, ktoré sa vyskytujú pri niektorých duševných chorobách.
Niektoré deti cítia zmyslovo-motorické zmeny. Takéto porušenia sa môžu vyskytnúť v ramenách, nohách av niektorých prípadoch dokonca postihujú polovicu tela alebo tváre.
Vegetatívne záchvaty sa zaznamenávajú aj v batoľatá. Vyznačujú sa silným potením, silnou bledosťou alebo začervenaním kože, výraznou dilatáciou žiakov očí a ďalšími špecifickými znakmi. Je dôležité poznamenať, že takéto príznaky sú pomerne zriedkavé a významne komplikujú diferenciálnu diagnostiku.
Komplikované čiastočné záchvaty sprevádzaný vývojom nebezpečnejšieho klinického príznaku. Počas takýchto útokov môže dieťa stratiť vedomie. Charakteristickým znakom tohto typu záchvatov je predbežný vzhľad „aury“. Tento konkrétny stav opisuje viac ako 90% detí.Vyznačuje sa nepríjemným pocitom v žalúdku alebo silnou slabosťou, vývojom nevoľnosti a zvýšením závratov a bolestí hlavy.
Všetky tieto príznaky sa objavujú u dieťaťa zvyčajne pred stratou vedomia a sú veľmi nepriaznivé.
Symptómy aury môžu byť veľmi rôznorodé.
Niektoré deti tiež poznamenávajú, že pred stratou vedomia sa cítia:
silná celková slabosť, ktorá sa za niekoľko minút zvyšuje;
necitlivosť v oblasti špičky jazyka, pier, ako aj zvyšujúci sa tlak v oblasti hrtanu;
bolestivosť alebo nepohodlie v hrudníku;
rastúci nedostatok vzduchu, ťažkosti pri nútenom (intenzívnom) vdychovaní alebo výdychu s plným hrudníkom;
ťažká ospalosť a neznesiteľná túžba spať;
Vzhľad „v hlave“ rôznych hlasov, ktoré hovoria v jazyku nepochopiteľnom pre dieťa.
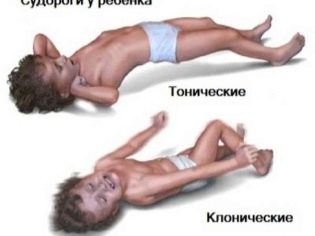
Kombinácia patologických príznakov, ktoré sa vyskytujú počas útoku, môže byť veľmi odlišná. Takéto záchvaty sa už nazývajú sekundárne generalizované. Podľa ich mechanizmu vývoja patologických príznakov môžu byť tonické, klonické alebo tonicko-klonické. Nástup výskytu charakteristických špecifických znakov je jednoduchý alebo komplexný epileptický záchvat. Dĺžka trvania aury je v tomto prípade od niekoľkých sekúnd do niekoľkých minút.
Po tomto stave dieťa zvyčajne padá na zem. Jeho telo je vytiahnuté, hlava je vychýlená nabok. Čeľuste pevne. Respirácia je zvyčajne oslabená alebo zastavená. Po niekoľkých sekundách choré dieťa kŕče končatiny alebo celé telo. Trvanie takéhoto tonického záchvatu je zvyčajne od 10 do 30 sekúnd.
Ďalším krokom je vývoj klonického záchvatu. Vyznačuje sa výskytom silných kŕčov v rukách a nohách. Pena sa objavuje z úst. Zvyčajne je hojný krvavými pruhmi, ktoré sa v ňom objavujú kvôli tomu, že počas útoku dieťa uhryzne do špičky alebo chrbta jazyka.
Poslednou fázou je relaxácia. Počas tohto obdobia dieťa leží nehybne, jeho žiaci sú rozšírení, nereaguje na vonkajšie podnety.
Tieto špecifické znaky sú známe z najstarších čias. Takýto priebeh vývoja ochorenia a prispel k vzniku niekoľkých jeho mien. Toto ochorenie sa tiež nazýva "epilepsia" alebo "tanec". Počas obdobia „svätej“ inkvizície sa verilo, že v čase záchvatu dieťa démon zaplaví démona. Tam boli dokonca viac obradov, ktoré boli držané na vylúčenie rôznych démonov.
V súčasnosti sa významne zmenilo chápanie mechanizmu ochorenia. Počas vývoja takýchto nebezpečných tonicko-klonických záchvatov je veľmi dôležité, aby boli rodičia s dieťaťom.
Pre otcov a matky detí, ktoré majú epilepsiu, je veľmi dôležité, aby si boli vedomí toho, čo by sa malo urobiť počas nástupu charakteristického záchvatu záchvatov. Pomoc pomôže zabrániť výskytu nežiaducich účinkov na dieťa.
generalizovaný
Prejavy tohto ochorenia sú sprevádzané rozvojom absencií, charakterizovaných krátkodobou stratou vedomia. V tomto prípade môže byť trvanie klonických kŕčov časovo veľmi odlišné. V niektorých prípadoch môžu dokonca úplne chýbať.
Nástup epilepsie abscesu nie je možné predvídať. Niekoľko minút predtým, ako sa vedomie úplne vypne, sa malý pacient stane stacionárnym, pozrie sa na jeden bod alebo sa úplne zastaví.
Spomienky na pamiatku útoku môžu byť prítomné alebo vymazané. Mnohé deti počas zhoršovania vedomia reagujú aj na vonkajšie podnety. Najcharakteristickejším príznakom generalizovaného záchvatu je strata vedomia. Treba poznamenať, že vo väčšine prípadov je úplne rýchlo obnovená. Aura zvyčajne nie je charakteristická. Absans v čase môže byť od niekoľkých sekúnd do ½ minúty.
Môžu byť jednoduché a zložité. Prvý sa vyznačuje všetkými vyššie uvedenými príznakmi. Komplikované sú sprevádzané rozvojom najrôznejších symptómov. Najčastejším prejavom v tomto čase je výrazná kontrakcia jednotlivých svalových skupín. Preskúmanie otcov a matiek chorých detí naznačuje, že počas takejto zložitej neprítomnosti môže dieťa náhodne rozptyľovať alebo rozptyľovať predmety a hračky.
Mnoho detí spadne na kolená a potom na zadok. Ďalším štádiom vývoja útoku je úplná strata vedomia. U niektorých detí sa objavujú mimovoľné kontrakcie končatín. Obvykle sa jemne zametajú vo svojej amplitúde. Žiaci dieťaťa sa rozširujú. Počas niekoľkých sekúnd sa zvyšuje napätie kostrového svalstva.
Niektoré deti majú tras končatín. Spravidla najprv jemne zametá, ale potom ide do oddelených kŕčov v končatinách. Zvyčajne tieto nežiaduce príznaky pretrvávajú u detí 15-25 sekúnd. U niektorých detí môžu tieto prejavy trvať aj niekoľko minút.
Počas takéhoto útoku je veľmi dôležité, aby rodičia alebo zdravotnícky personál boli s dieťaťom, pretože to pomôže predísť nebezpečným následkom a komplikáciám.
príznaky
Závažnosť nežiaducich prejavov ochorenia závisí do značnej miery od toho, kde sa nachádzajú patologické epileptogénne miesta. Vek nástupu alebo debutu nehrá dôležitú úlohu. V niektorých prípadoch u novorodencov je ochorenie oveľa jednoduchšie ako u dospievajúcich. Prítomnosť komorbidít u dieťaťa spravidla zhoršuje celkovú prognózu.
Pre deti s epilepsiou sa za najšpecifickejšie prejavy ochorenia považujú rôzne typy epileptických záchvatov. Pomerne často sa vyvíjajú Jacksonian záchvaty. Tieto zmeny sú charakterizované výskytom viacnásobných kontrakcií svalových skupín. Nemusia byť najdlhšie v čase ich vzhľadu. Tieto špecifické znaky sú charakterizované vzostupom vedomia súmraku.
Dieťa sa môže stať necitlivými časťami tela. Zvyčajne to sú končatiny, jazyk alebo tváre. Počas útoku je kontakt s dieťaťom úplne zlomený. Dieťa sa tejto situácii stáva ľahostajným a prakticky nereaguje ani na vonkajšie podnety.
Malé záchvaty sú tiež veľmi časté u detí. Vyznačujú sa výskytom častých okulomotorických pohybov a hypotonickej tváre. V niektorých klinických formách sa vyskytujú abscesy, ktoré sú sprevádzané úplnou necitlivosťou svalových skupín tváre. Počas takýchto útokov dieťa spravidla silne valí očami.
Pomerne nebezpečná klinická situácia je epileptický záchvat. Tento stav je sprevádzaný radom niekoľkých záchvatov, ktoré sa postupne navzájom nahrádzajú. Na krátku dobu môže byť dieťa v bezvedomí. V tomto stave je svalový tonus významne znížený, čo je sprevádzané hyporeflexiou. Počas útoku má dieťa srdcové abnormality - srdcová frekvencia sa zvyšuje a pulz je veľmi slabý.
Epileptický záchvat je zvyčajne sprevádzaný zmenou niekoľkých klinických stavov. Po prvé, dieťa spontánne spadne. Zo silného spazmu glottis dieťa môže veľa kričať. Po niekoľkých sekundách dieťa odhodí hlavu. Z boku sú intenzívne viditeľné intenzívne pohyby hrudníka.
Vzhľad dieťaťa počas epileptického záchvatu zvyčajne privádza rodičov do skutočného hrôzy. Je dôležité mať vždy na pamäti, že nemôžete paniku! Rodičia by mali dieťaťu pomôcť a poskytnúť mu prvú pomoc. Počas útoku je koža dieťaťa zvyčajne bledá. Pery a viditeľné sliznice majú modrý odtieň.
V niektorých prípadoch nemajú deti žiadne tonické alebo klonické zmeny. V tejto situácii sa dieťa javí iba vizuálne alebo verbálne halucinácie. Deti môžu vidieť rôzne farebné záblesky alebo obrázky, ktoré sa objavujú doslova vo vzduchu. Slovné halucinácie sú sprevádzané objavením sa rôznych slov alebo zvukových fráz v mozgu.
Existujú pomerne zriedkavé, ale veľmi zaujímavé formy ochorenia. Patrí sem čítanie epilepsie. V tomto prípade sa po prečítaní prvých slov akéhokoľvek textu vyskytnú nepriaznivé symptómy.
Zvyčajne sa táto forma epilepsie zaznamenáva len v školskom veku a potom u dospelých. Najčastejším prejavom tejto klinickej možnosti je silné zášklby dolnej čeľuste.
Často je tento proces jednostranný. V niektorých prípadoch sa objaví dieťa a kombinované poškodenie zraku. Dieťa môže mať dyslexiu - poruchu reči. Zvyčajne sa tento príznak vyskytuje u detí s dlhým priebehom ochorenia. Závažný priebeh tohto klinického variantu ochorenia môže viesť k výrazným poruchám mentálneho vývoja.
Prvé príznaky u dojčiat
Dedičná benígna idiopatická epilepsia často vedie k vzniku nežiaducich príznakov u novorodencov. Prvé príznaky ochorenia sa zistia v prvom týždni života dieťaťa. Táto forma je sprevádzaná výskytom multifokálnych klonických záchvatov. Sú charakterizované monotónnymi alebo okulárnymi symptómami.
Pomerne často sú viaceré konvulzívne kontrakcie sprevádzané vegetatívnymi prejavmi. Patrí medzi ne: silné slinenie, zvýšené potenie, zvýšená srdcová frekvencia a skoky krvného tlaku, začervenanie kože tváre a hornej polovice tela. Charakteristické zmeny v tomto prípade sa zaznamenávajú len počas útoku. V období medzi týmito záchvatmi nie je možné identifikovať žiadne abnormality na EEG.
Benígne novorodenecké kŕče nemajú dedičné predispozície. Prvé nežiaduce symptómy sa v tomto prípade vyskytujú u dieťaťa 3-5 dní života. V tomto prípade nie je možné identifikovať príznaky choroby v najbližšom príbuznom. Táto forma sa prejavuje u dieťaťa s viacerými monoklonálnymi útokmi. Môžu sa vyskytnúť v priebehu 20-22 hodín.
Táto forma ochorenia je sprevádzaná výskytom kŕčovitých kontrakcií, ktoré sa vyskytujú v rôznych častiach tela. Po prvé, proces môže zahŕňať končatiny alebo časti tela, potom sú postupne zahrnuté ďalšie anatomické zóny.
Migrácia takýchto porúch je charakteristickým znakom tejto klinickej formy ochorenia u detí. Niektoré deti majú celý rad epileptických stavov.
Benígna myoklonická epilepsia detstva sa vyskytuje u detí v prvom roku života. Proces zvyčajne začína hornou polovicou tela. Rodičia si môžu tieto príznaky všimnúť sami. Ležiace v postieľke počas útoku, dieťa môže často zdvihnúť ramená a ťahať za ruky. Všimnite si tiež, že táto forma ochorenia je možná počas prvých krokov. Keď vstávate na nohy, dieťa sa môže silne otočiť a svaly dolných končatín sa veľmi silno škubajú.
Mnohí rodičia si myslia, že ak dieťa často padá, môže to znamenať prítomnosť epilepsie u dieťaťa. To však nie je úplne pravda. Trvanie útokov je zvyčajne krátke a nepresahuje niekoľko sekúnd. Môžu sa vyskytnúť takmer v ktorúkoľvek dennú dobu. Zvyčajne sa prvé príznaky ochorenia vyskytujú u dieťaťa v prvých šiestich mesiacoch života.
Šermiarova póza je jedným zo symptómov, ktoré lekári kontrolujú pri vyšetrení dieťaťa. Počas tohto stavu je hlava dieťaťa otočená k ramenu. Rameno a noha sú silne roztiahnuté z tej istej strany.Druhé pero sa otočí opačným smerom. Noha na opačnej strane je ohnutá v kolene.
Zvyčajne sa tento stav vyskytuje u detí, ktoré utrpeli silné poranenia pri narodení.
diagnostika
Počiatočné klinické vyšetrenie je iba indikatívne. Pre správnu diagnózu sú potrebné ďalšie laboratórne a inštrumentálne vyšetrenia.
Do dnešného dňa sa uvažuje o „zlatom štandarde“ diagnózy tohto ochorenia elektroencefalografia (EEG). Je potrebné poznamenať, že každé druhé dieťa v neprítomnosti útoku nemá žiadne zmeny na elektroencefalograme.
Identifikácia špecifických príznakov priamo počas epileptického záchvatu vám umožňuje presne určiť správnu diagnózu. V ťažkých klinických situáciách, keď je diagnóza veľmi ťažká, vyžaduje niekoľko EEG alebo denné monitorovanie tohto indikátora.
Neuroimaging sa tiež používa na stanovenie diagnózy. To vám umožní presne identifikovať rôzne organické patológie mozgu.
Takáto štúdia umožňuje nielen objasniť správnu diagnózu, ale aj určiť prognózu a ďalšiu taktiku liečby. Štúdie zahrnuté do neuroimagingu zahŕňajú počítačovú tomografiu a zobrazovanie magnetickou rezonanciou. MRI umožňuje určiť lokálne oblasti patologického tkaniva, ktoré spúšťajú výskyt nežiaducich charakteristických príznakov u dieťaťa.
Deti trpiace epilepsiou dostávajú viac laboratórnych testov. Patria sem všeobecné klinické testy krvi a moču, biochemické krvné testy, stanovenie špecifických autoprotilátok a hladiny glukózy a laktátu, ako aj sérologické testy.
V niektorých prípadoch sa do vyšetrovacieho plánu zahrnuli aj vyšetrenia brušných orgánov, Dopplerovho sonografického vyšetrenia ciev na krku a mozgu, elektrokardiografie a ďalšie štúdie.
liečba
Niektorí rodičia veria, že epilepsiu možno vyliečiť. Nie je to však vždy tak. Niektoré formy tohto ochorenia zostanú s dieťaťom po zvyšok ich života. Hlavným princípom terapie je výber potrebnej schémy symptomatických liekov, ktoré by mali správny terapeutický účinok, ale nespôsobili by vznik komplexu nežiaducich symptómov u chorého dieťaťa.
Liečba sa má vykonať až po stanovení kompletnej klinickej diagnózy. V niektorých prípadoch sa liečba ochorenia uskutočňuje jedným liekom.
Komplexnosť liečby má niekoľko výhod:
pomáha znižovať riziko záchvatov v približne 75-85% prípadov;
umožňuje znížiť dávkovanie liekov pri zachovaní maximálneho liečebného účinku;
zníženie možného komplexu vedľajších účinkov v dôsledku použitia rôznych liekových skupín.
Začiatok liečby ochorenia - vymenovanie vekovej dávky lieku. Zvyčajne je predpísaný v plnom súlade s vekom.
Výber dávky sa uskutočňuje individuálne. Tento výpočet vykonáva pediatrický neurológ, ktorý lieči a monitoruje dieťa trpiace epilepsiou.
V súčasnosti lekári uprednostňujú lieky, ktoré majú postupné a dočasné uvoľnenie. Takéto lieky môžu zabrániť novým záchvatom lepšie ako ich predchodcovia. Hlavnými prostriedkami sú metabolity kyseliny valproovej. Patrí medzi ne "Depakinhrono", "Konvuleksretard." Lieky na báze karbamazepínu sa tiež používajú na odstránenie nežiaducich symptómov.
Počas menovania je potrebné, aby sa záchvaty nevyskytovali u dieťaťa po dobu jedného mesiaca alebo dlhšie. Ak sa tento cieľ nedosiahne, lekári predpisujú iné lieky druhej a tretej úrovne a predchádzajúce liečivo sa zruší.Zrušenie sa vykonáva pomerne pomaly - v priebehu niekoľkých týždňov. Takéto systematické zlyhanie môže znížiť možné riziko vedľajších účinkov.
Dôležitú úlohu pri liečbe epilepsie hrá dodržiavanie terapeutickej ketogénnej diéty. Aby sa zabránilo novým prípadom ochorenia, detské menu by malo obsahovať optimálne množstvo bielkovinových a tukových potravín.
Takáto intenzívna diéta je potrebná, aby dieťa kompenzovalo narušený metabolizmus. Musí sa rešpektovať denný príjem kalórií.
V niektorých situáciách sú predpísané barbituráty. V súčasnosti existujú dávkovacie formy, ktoré sa musia aplikovať len raz denne. Tento spôsob liečby sa používa hlavne na profylaktické účely. Tieto lieky majú veľa vedľajších účinkov. Patrí medzi ne závažná letargia a celková slabosť, vážne poškodenie pamäte a pozornosti, patologické ťažkosti s zapamätaním, dyspeptické poruchy, hepato-nefrotoxicita, poškodenie pankreatického tkaniva, rôzne poruchy metabolizmu porfyrínu a výskyt edému.
rehabilitácia
Psychosomatika hrá dôležitú úlohu pri provokovaní nových záchvatov konvulzívnych kontrakcií. Zvlášť často psycho-emocionálny stres vedie k vzniku kŕčov u dospievajúcich dievčat. Prevencia nadmerných záťaží je nevyhnutná pre rozvoj nových záchvatov ochorenia.
Dodržiavanie optimálneho denného režimu sa vyžaduje u všetkých detí, ktoré trpia epilepsiou.
Dlhý priebeh ochorenia vedie k tomu, že dieťa má viac svalových porúch. Na odstránenie týchto nežiaducich príznakov je nutný priebeh lekárskej detskej masáže. Sekvencia masážnych pohybov môže zlepšiť svalový tonus a zmierniť abnormálne svalové napätie. Deti s epilepsiou sa odporúča, aby počas celého roka absolvovali niekoľko kurzov lekárskej masáže.
V tomto videu sa dozviete o diagnóze epilepsie na klinike "Family Doctor".