Шта је вештачка оплодња и како је процедура?
Већина брачних парова у процесу заједничког живота, пре или касније планирају да имају децу. У неким се то догађа природно, без медицинске интервенције, ау другима, као резултат проблема са репродуктивним системом једног или оба супружника, уз помоћ медицинске технологије. Једна од најефикаснијих метода за решавање проблема неплодности у нашем времену је вештачка оплодња.
Феатурес
Разочаравајућа статистика показује да сваки други брачни пар у свијету има мање или више проблема са зачећем. Насупрот популарном мишљењу да је женска неплодност много чешћа, само једна трећина ових случајева је резултат оштећене репродуктивне функције код жена.
Тренутно се за третирање неплодности користе три главне технологије вештачког осјемењивања:
- ин витро оплодња (ИВФ);
- интрацитоплазматска ињекција сперме (ИЦСИ);
- вештачка оплодња.
Избор методе вештачког осјемењивања врши лекар за репродукцију појединачно. Тренутно, према бројним рецензијама, најпопуларнија технологија је ИВФ.
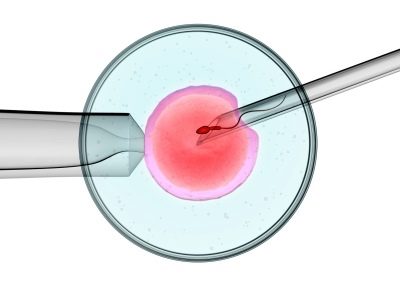
Када се ИВФ концепција дешава изван тела мајке, као што би требало да се догоди током природне оплодње.
ИВФ је прилично сложена манипулација, за ефикасну имплементацију која је неопходна за употребу великог броја хормонских агенаса. Захваљујући уносу ових лекова, инхибирају се функционалне способности јајника и хипофизе. Током хормонске терапије, важно је пажљиво пратити промене које се дешавају у женском телу.
Након добијања свих података из лабораторијских студија и коначног одређивања методе терапије, жена се ставља под сталан надзор специјалисте. Динамика свих промена у ендокриноме систему пацијента, која се јавља као резултат сталног коришћења хормонских лекова, контролише се коришћењем биохемијских тестова крви, који се морају свакодневно узимати.
Треба напоменути да таква пажљива контрола лијечника није оправдана у свим случајевима. Најчешће, читав ток припреме за ИВФ процедуру одвија се амбулантно.
Након тога слиједи друга фаза ИВФ-а - узгој и накнадно сакупљање женског биолошког материјала. Као што је речено, у почетној фази припреме за процедуру, лек потискује пацијентову природну хормонску позадину. Након тога, специјалиста прописује лекове који могу активно стимулисати овулацију. Као резултат, у јајницима може расти око педесет фоликула у којима се налазе јаја. Након тога, они ће постати биолошки материјал који ће бити неопходан за ову процедуру.
Дневни стручњаци биљеже пораст фоликула. Да би се то постигло, жена је извршила ултразвук јајника. Чим дође тренутак када фоликули досегну величину потребну за ИВФ, жена добија пункцију. Наравно, ако место убода не анестезира место за прикупљање, онда таква манипулација може да донесе прилично непријатне сензације.Стога, у већини случајева, када се узима пункција, лекари користе благи облик опште анестезије. Да би се то урадило, пре процедуре, пацијент се убризгава у лек вене и после неког времена потоне у сан.
Анестезија у просеку не траје дуже од пола сата, а процедура за узимање пункције траје 5-10 минута.
За извођење ове манипулације потребан је висококвалификовани стручњак, јер ако је игла погрешно убачена, јајници или јајоводи могу бити оштећени (пробушени). Све манипулације се визуализују ултразвучним апаратом или лапароскопијом.
Након што су ћелије уклоњене, оне се стављају у медиј који је најпогоднији за даљи рад са њима.
Ако је манипулација успешна, жена се може вратити кући истог дана.
У трећој фази ин витро оплодње, неопходно је учешће оца нерођеног детета - потребно је да прође сперму како би оплодила женску репродуктивну ћелију у вештачкој средини. Када ИВФ специјалиста добије све неопходне биолошке материјале, он директно прелази на саму процедуру оплодње: мушке и женске заметне ћелије се стављају у специјалне епрувете, где се спајају.
Када је дошло до оплодње и ембрион почиње да се активно развија на месту матичне ћелије, он мора још увек да буде у вештачки створеној околини неколико дана.
Завршна фаза ИВФ-а је трансфер оплођене ћелије директно у материцу. Ова манипулација се јавља и под дејством анестезије. У једној процедури, жена може бити “посађена” од једног до четири ембриона.
Понекад се користи концепт "црио-трансфер". Овај термин се односи на пренос оплођених јајних ћелија из материце у спољашње окружење (у посебним условима) или преношење „замрзнутих“ („крио“ - замрзнутих) ембриона у материцу.
Током ИВФ, пацијенту се даје просечно 1-4 оплођених јајних ћелија како би се повећале шансе за успешно зачеће. Сви они или неки од њих могу се успјешно уградити у слузокожни слој материце, али је могуће да ће сви они изаћи из материце током наредне менструације. У овом случају, жена ће морати да понови ИВФ процедуру.
Али, ако се ипак десила трудноћа, и неколико ембриона, или чак сва четири, успешно је имплантирано у ендометријум, онда према сведочењу специјалисте или на захтев пацијента, неке од њих могу бити уклоњене из материце и смештене у вештачке услове специјално креиране за њих. које ће бити у замрзнутом стању према одређеној методи.
Процес вађења ембриона назад у спољашње окружење назива се смањење ембриона. То се ради са циљем да у случају неуспешног покушаја ИВФ постоји могућност имплантације замрзнутих ембриона. Захваљујући техници крио-трансфера, у случају неуспешне трансплантације, неће бити потребно да жена поново подлеже стимулацији репродуктивног система за почетак овулације - она неће морати да узима вишеструке ињекције и пије пилуле. Такође, потенцијални отац може да избегне преношење узорка сперме.
Као што је већ поменуто, постоје случајеви у којима су се сви ембриони убризгавани у материцу укоријенили, у овом случају одлука да се остави све или уклони „екстра“ припада жени. Ова нијанса постаје главни аргумент противника ИВФ-а, који овај биоетички аспект сматрају неприхватљивим како са становишта религије, тако и са становишта људског права на живот.
У замрзнутом облику, оплођена јаја се складиште у посебном криостору, гдје се одржавају оптимални услови за њихово одрживо стање. Можете их складиштити на такав начин од неколико месеци до неколико година у зависности од жеље биолошких родитеља. Ова услуга се плаћа.Његова цена зависи од трајања и услова складиштења ембриона.
Након преноса ембрија, пацијенту се мора дати потпуни одмор одређено вријеме, након чега може ићи кући.
Лекар предлаже жени која је претходно имала овај поступак да узима лекове који позитивно утичу на стање ендометријума (слузнице материце). Поред тога, може јој се препоручити да узима седативе, као и лекове који смањују контрактилност материце.
У наредне две недеље изузетно је важно да жена посебну пажњу посвети свом физичком и емоционалном стању: да избегне прекомерна оптерећења и стресне ситуације, као и да више хода. Било би идеално у овој ситуацији да одемо на одмор или одемо у болницу.
После две или три недеље након имплантације оплођене јајне ћелије, жена је подвргнута ултразвучној студији, која се може користити за процену ефикасности поступка, односно за потврђивање или одбијање трудноће. Са успешним исходом ИВФ-а, трудна мајка треба да настави да узима лекове који су јој преписани, али ако ни један од „убачених“ ембриона не може да се имплантира у ендометриј, те ћелије ће напустити материцу следећим менструалним током.
ИЦСИ
Ова технологија је побољшани принцип ин витро оплодње.
Када се то догоди, клица се не јавља произвољно у епрувети, већ кроз инструмент сличан дугој канили.
ИЦСИ се користи у случају смањеног или недостатка покретљивости сперме. Поред ове нијансе, ИЦСИ процедура је апсолутно понављање ИВФ-а.
Интраутерина инсеминација
Приликом интраутерине инсеминације, сјемена текућина се уводи директно у материчну шупљину жене у овулацијском периоду помоћу специјалног катетера.
Овај метод се користи када мушке полне ћелије из неког разлога немају могућност да дођу до утерине шупљине (на пример, када је покретљивост сперме ниска или када је слуз цервикалног канала сувише вискозна).
Индикације
Поступак вештачког осјемењивања може се спровести у случају проблема са зачећем како у једном од партнера, тако иу оба. Разлози за настанак таквих потешкоћа су многи.
Дакле, ти парови су препознати као неплодни који имају редовне сексуалне односе током године, без употребе контрацепције и трудноће се није догодила. Такво стање ствари несумњиво захтијева апел стручњацима из области репродуктивног здравља за накнадни преглед и лијечење. Наравно, чињеница да се трудноћа не одвија у одређеном временском периоду није апсолутна индикација за ИВФ.
Што се тиче најчешћих случајева у којима је ИВФ заправо означен, они укључују:
- Полицистиц овари. Ово је патолошка промена у структури и функцији јајника која је последица поремећаја у циклусу. Потицај за развој такве болести је неуспјех у стварању естрогена и формирања фоликула и повећање концентрације андрогена - мушких полних хормона, што доводи до појаве многих малих циста у структури јајника и, као резултат, стерилитета.
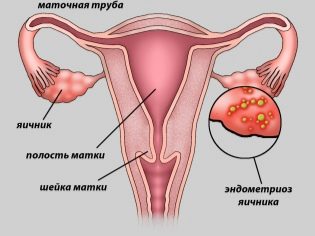
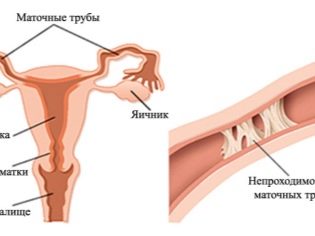
- Опструкција или недостатак јајовода.
- Ендометриоза. Болест у којој се ћелије ендометријума, мукозног слоја зида материце проширују изван ње.
- Патологијекоји утичу на квалитет сперме код мушкараца.
- Неплодност необјашњива етиологија.
Не тако давно, у светској клиничкој пракси, одлучено је да се терапија неплодности (која је понекад трајала и више година) спроводи женама различитим конзервативним методама: третман лековима хормонским препаратима, физиотерапија, масажа, спа третман итд
Вештачка оплодња у таквој ситуацији сматрана је екстремном опцијом, тако да су се жене обратиле за помоћ специјалистима у овој области који су већ били прилично зреле даме (у смислу рођења деце). Такав приступ је апсолутно погрешан, јер се у овом добу вјероватноћа успјешног исхода поступка смањује неколико пута.
У нашој земљи постоји довољно висококвалификованих стручњака који се баве проблемима неплодности, на које понекад брачни партнери без порода заказују неколико месеци унапред.
За и против
Главни задатак вештачког осјемењивања је рођење здравог детета, па ако се тај циљ оствари, онда се изједначавају сви недостаци такве манипулације. Према статистикама, више од трећине случајева вештачке оплодње доводи до трудноће. Међутим, треба имати у виду да је ријеч о сложеној технологији која може имати и посљедице по здравље пацијента. Жена би требала имати што је могуће више могуће идеје о могућим ризицима како би свјесно, након вагања свих предности и мана, могла донијети коначну одлуку о оправданости такве манипулације.
У случају успешног пресађивања ембриона, постоји велики проценат вероватноће да се неколико ембриона имплантира у слузницу материце и да се развије вишеструка трудноћа. Због тога (на захтев жене) могу се смањити „екстра“ ембриони, што може изазвати спонтани побачај. Ако оставите све ембрионе, повећава се ризик од хипоксије (кисиковог изгладњивања) и прераног рођења.
Шта утиче на успешан исход?
На процену вероватноће трудноће као резултат вештачке оплодње утиче следећи фактори:
- старост потенцијалних родитеља;
- узрок неплодности пара без дјеце;
- резултате пункције јајника (карактеристике јаја и њихов број);
- квалитет сјемене текућине потенцијалног оца;
- број ембриона насталих фузијом мушких и женских заметних ћелија у лабораторијским условима који су способни за развој;
- узалудност пара;
- стање слузокоже материце у време трансплантације ембриона (присуство или одсуство ожиљака, инфламаторних процеса итд.);
- број претходних покушаја ИВФ процедуре;
- степен квалификације лекара у одређеној здравственој установи;
- исправност припремне фазе;
- присуство наследних болести;
- начин живота потенцијалних родитеља и њихове лоше навике;
- присуство акутних инфламаторних болести или није у потпуности третирано хронично у време ембриотске пресађивања
Етички и правни аспекти
Поред медицинских ограничења вештачког осјемењивања, постоје закони који захтевају усклађеност. На примјер, у формалном браку, за ИВФ је потребна сугласност супружника, посебно ако се сперма донора користи као биолошки материјал за мушкарце. То је због чињенице да дјеца рођена у браку аутоматски добијају као отац супруге своје мајке. Међутим, отац је у потпуности одговоран за подизање овог дјетета, без обзира на право сродство.
Дакле, ако муж, због етичких, вјерских или било којих других разлога, просвједује против умјетне оплодње, онда ће рјешење овог проблема бити одбијање супружника поступка, ако жена не успије увјерити сродну душу.
У екстремном случају, жена може добити развод и учествовати у овом програму у статусу слободних дама.
Човек који је постао донатор сперме не може да добије личне информације о жени која је вештачки оплодена његовим биолошким материјалом. У односу на дијете рођено на овај начин, он нема никакве материјалне обавезе.
Неки парови без дјеце се дуго не усуђују прибјећи поступку вештачког осјемењивања због религијских и етичких разлога. Водеће светске религије (хришћанство, ислам, будизам) прихватају ову „беспрекорну концепцију“ као крајњу меру. Поред тога, употреба од стране супружника донаторске сперме, концепција једне жене и смањење ембриона у случају вишеструке трудноће сматра се неприхватљивим. Такође, хришћанство категорички не прихвата сурогатно мајчинство.
Како функционише ИВФ процедура, погледајте испод.