การตรวจคัดกรองครั้งแรกระหว่างตั้งครรภ์: ระยะเวลาและมาตรฐาน
การตรวจคัดกรองครั้งแรกระหว่างตั้งครรภ์เป็นขั้นตอนที่สำคัญและสำคัญมาก เขากำลังรอคอยอย่างใจจดใจจ่อจากคุณแม่ทุกคนในอนาคตเพราะการตรวจนี้ควรตอบคำถามหลัก - ทุกอย่างก็โอเคกับเด็กหรือไม่? เมื่อใดและอย่างไรที่จะทำการวินิจฉัยรวมถึงผลการพิจารณาใดที่ปกติจะมีการกล่าวถึงในบทความนี้
มันคืออะไร
การตรวจคัดกรองก่อนคลอดเป็นบางครั้งน่ากลัวมากสำหรับสตรีมีครรภ์ที่บางคนปฏิเสธที่จะรับการตรวจเช่นนี้ นี่คือการอำนวยความสะดวกโดยฟอรั่มจำนวนมากสำหรับผู้หญิงใน "ตำแหน่งที่น่าสนใจ" ซึ่ง "น่ากลัว" ทั้งหมดของการคัดกรองและประสบคุณแม่มีการอธิบายในรายละเอียด
ที่จริงแล้วไม่มีอะไรผิดกับแบบสำรวจนี้ การคัดกรองเป็นการศึกษาที่ครอบคลุม การระบุความเสี่ยงที่อาจเกิดขึ้นกับผู้หญิง ผลิตทารกที่มีความผิดปกติทางพันธุกรรม
คอมเพล็กซ์ประกอบด้วยอัลตร้าซาวด์และการศึกษาในห้องปฏิบัติการเกี่ยวกับเลือดดำของหญิงตั้งครรภ์
แปลจากภาษาอังกฤษ "คัดกรอง" คือ "การเลือก", "คัดออก", "เรียงลำดับ" คำนี้ใช้ในเศรษฐศาสตร์สังคมวิทยาและสาขาอื่น ๆ การแพทย์ไม่ได้เป็นข้อยกเว้น หญิงตั้งครรภ์เป็นผู้ป่วยประเภทพิเศษที่ต้องการวิธีการพิเศษและการตรวจทางการแพทย์อย่างละเอียดมากขึ้น สิ่งสำคัญคือต้องเข้าใจว่าการคัดกรองตัวเองไม่เปิดเผยโรคใด ๆ และไม่สามารถวินิจฉัยได้ว่าจะเป็นมารดาหรือบุตรที่ยังไม่เกิดของเธอ
การตรวจสอบที่ครอบคลุมนี้เปิดเผยเฉพาะในหมู่มวลรวมของคุณแม่ในอนาคตของผู้หญิงที่มีความเสี่ยงในการผลิตทารกที่มีข้อบกพร่องการพัฒนาขั้นต้นผิดปกติทางพันธุกรรมสูงกว่าส่วนที่เหลือ ความเสี่ยงสูงในการให้กำเนิดทารกที่มีพยาธิสภาพยังไม่ได้เป็นประโยคและในกรณีส่วนใหญ่ทารกจะสบาย แต่ผู้หญิงดังกล่าวควรได้รับการตรวจอย่างรอบคอบ
โดยรวมแล้วในช่วงเวลาของการอุ้มเด็กผู้หญิงคนหนึ่งจะมีการคัดกรองดังกล่าวสามใน 1 ภาคการศึกษาใน 2 และ 3 ภาคการศึกษา การตรวจคัดกรองครั้งแรกระหว่างตั้งครรภ์ถือว่าสำคัญที่สุดและให้ข้อมูล
เมื่อไม่นานที่ผ่านมาประมาณสองทศวรรษที่ผ่านมามันเป็นเรื่องยากสำหรับสูติแพทย์ที่จะกำหนดเพศของทารกในครรภ์และพยาธิสภาพการพัฒนาของทารกบางครั้งยังคงเป็นความลับที่อยู่เบื้องหลังแมวน้ำเจ็ดจนกระทั่งเกิด ตั้งแต่ปี พ.ศ. 2543 เป็นต้นมาการตรวจคัดกรองที่เป็นสากลของมารดาที่คาดหวังได้รับการฝึกฝนในประเทศของเราและสิ่งนี้ได้ลดจำนวนทารกที่เกิดมาพร้อมกับโรคร้ายแรงเช่นดาวน์ซินโดรม, เทอร์เนอร์ซินโดรม
การวินิจฉัยคือ สมบูรณ์ฟรีสำหรับผู้ป่วยผู้หญิงทุกคนที่ลงทะเบียนสำหรับการตั้งครรภ์ได้รับการอ้างอิงถึงมัน ผลลัพธ์ไม่ใช่แนวทางสำหรับการดำเนินการในทันที หากภายหลังได้รับการยืนยันว่าเด็กป่วยจริงผู้หญิงจะได้รับแนวทางในการยุติการตั้งครรภ์ตามข้อบ่งชี้ทางการแพทย์
ใช้ประโยชน์จากโอกาสนี้หรือบันทึกและผลิตทารกที่“ พิเศษ” - มีเพียงผู้หญิงเท่านั้นที่ตัดสินใจได้และไม่มีใครบังคับให้เธอตัดสินใจ
เป้าหมาย
วัตถุประสงค์หลักของการตรวจคัดกรองฝากครรภ์คือการระบุหญิงตั้งครรภ์ที่มีความเสี่ยง แน่นอนว่าธรรมชาตินั้นยังฉลาดและซับซ้อนกว่ามนุษย์และความสำเร็จทั้งหมดของเขาดังนั้นจึงไม่ใช่เพียงหนึ่งเดียวที่ไม่ใช่แพทย์ที่มีประสบการณ์มากที่สุดไม่มีการวินิจฉัยสมัยใหม่ที่สามารถทำนายความผิดปกติของทารกได้ ดังนั้นรายการของปัญหาที่ "คำนวณ" ในระหว่างขั้นตอนการคัดกรองครั้งแรกจะถูก จำกัด เพียงโรคและเงื่อนไขที่ร้ายแรงเพียงไม่กี่ การคัดกรองครั้งแรกโดยเฉพาะอย่างยิ่งเผยให้เห็นโอกาสของโรคดังกล่าว
เอ็ดเวิร์ดซินโดรม
มันเป็นหนึ่งในความผิดปกติ แต่กำเนิดที่รุนแรงที่สุด เหตุผลของการเกิดขึ้นอยู่ ใน trisomy 18 โครโมโซม ความน่าจะเป็นของการพัฒนามีความเชื่อมโยงอย่างชัดเจนกับอายุของหญิงตั้งครรภ์ - ในผู้หญิงที่มีอายุมากกว่า 40 ปีความเสี่ยงของการมีลูกด้วยการวินิจฉัยดังกล่าวจะสูงกว่า โดยทั่วไปแล้วโรคนี้ไม่ถือเป็นเรื่องธรรมดาโดยคุณแม่ที่มีความสัมพันธ์กับอายุมีความเสี่ยงประมาณ 0.7%
นี่ไม่ได้หมายความว่าเอ็ดเวิร์ดซินโดรมสามารถถูกคุกคามได้โดยทารกของหญิงตั้งครรภ์ที่มีความต้องการเบื้องต้นเนื่องจากอายุของพวกเขาและหญิงสาวค่อนข้างมากอาจมีโครโมโซมมากเกินไปใน 18 คู่โดยเฉพาะอย่างยิ่งถ้าพวกเขาเป็นโรคเบาหวาน
ในทารกมีน้ำหนักแรกเกิดต่ำความผิดปกติของกระดูกใบหน้าและกะโหลกศีรษะพวกเขามีช่องปากเล็กผิดปกติหูที่มีการเปลี่ยนแปลงอย่างมากและทางเดินหูอาจหายไปอย่างสมบูรณ์ ใน 60% ของกรณีมีข้อบกพร่องหัวใจ เด็กเกือบทุกรายที่มีอาการของโรค Edwards มีอาการเท้าโค้งอย่างรุนแรงและมีอาการชักกระตุกมีความผิดปกติในการพัฒนาของสมองน้อย เด็กดังกล่าวจะปัญญาอ่อน, พยาธิวิทยาจัดตามประเภทของ oligophrenia
ทารกส่วนใหญ่ที่มีกลุ่มอาการของโรคนี้ตายภายในสามเดือนแรกนับจากช่วงเวลาที่เกิด จนถึงปีสามารถมีชีวิตอยู่เพียง 3-5% ของเด็ก พยาธิวิทยารักษาไม่หายไม่ได้รับการแก้ไข
เทอร์เนอร์ซินโดรม
ชื่อเต็มของโรคคือกลุ่มอาการ Shereshevsky-Turner ความผิดปกติของโครโมโซมเกิดขึ้นในโครโมโซม X ทารกเหล่านี้เกิดมาไม่นานพร้อมกับความรักทางเพศเช่นเดียวกับการกลายพันธุ์ทางกายภาพบางอย่าง การตั้งครรภ์เช่นทารกมักจะเกิดขึ้นในพื้นหลัง พิษร้ายแรงและการคุกคามอย่างต่อเนื่องของการหยุดชะงักการคลอดบุตรมักคลอดก่อนกำหนด
โรคนี้ไม่เพียง แต่เกิดจากการขาดหรือด้อยพัฒนาของต่อมอวัยวะเพศ แต่ยังเกิดจากข้อบกพร่องของกระดูกหลายข้อ - phalanges ของนิ้วมืออาจจะหายไปข้อต่อข้อศอกโค้งงอฝ่าเท้าสั้นมีปัญหาเกี่ยวกับกระดูกสันหลัง เช่นเดียวกับโรคส่วนใหญ่ของโครโมโซมโรคนี้มีข้อบกพร่องของหัวใจและหลอดเลือดขนาดใหญ่ ความบกพร่องทางจิตพัฒนาในรูปแบบของความเป็นทารกความฉลาดของเด็กส่วนใหญ่จะถูกเก็บรักษาไว้
กลุ่มอาการของ Cornelia de Lange
มันเป็นโรคทางพันธุกรรมที่ การกลายพันธุ์ของยีน NIPBL ด้วยเหตุนี้เด็กจึงมีกระดูกที่ผิดปกติของกะโหลกศีรษะและใบหน้ามีนิ้วมือไม่เพียงพอที่จะจัดการกับมีการปัญญาอ่อนอย่างรุนแรง ในกลุ่มอาการของโรคมักพบปัญหาเกี่ยวกับการทำงานของการมองเห็นและการได้ยินความผิดปกติอย่างรุนแรงส่งผลต่อไตระบบหัวใจและหลอดเลือดตับและระบบสืบพันธุ์
เด็กมีแนวโน้มที่จะชักกระตุกเด็กไม่สามารถควบคุมการเคลื่อนไหวของตนเองและมักทำให้เกิดการบาดเจ็บต่อตนเอง ตามประเภทของความผิดปกติทางจิตเป็น imbeciles ที่มีความบกพร่องของแม้กระทั่งกิจกรรมทางจิตที่ง่ายที่สุด
มีเพียง 20% ของทารกที่เป็นโรคนี้โดยไม่มีอาการทางจิตขั้นต้น แต่ถึงกระนั้นเด็ก ๆ ก็ยังมีลักษณะของโรคที่เกิดจากการพัฒนาของกระดูกและอวัยวะภายใน
กลุ่มอาการดาวน์
นี่คือพยาธิวิทยาของโครโมโซมที่พบมากที่สุดซึ่งมี โครโมโซมพิเศษใน 21 คู่ กล่าวอีกนัยหนึ่งโครโมโซมของทารกมีโครโมโซม 47 ตัวในขณะที่เด็กที่มีสุขภาพดีควรมี 46 อย่างแน่นอนเด็กเหล่านี้มีใบหน้าที่เปลี่ยนไปอย่างแปลกประหลาด - มันประจบประแจงคอสั้นด้านหลังศีรษะแบนสี่ในสิบของทารกที่เกิดมาพร้อมกับโรคนี้มีหัวใจและหลอดเลือดบกพร่องและเด็กสามคนมีตาเหล่พิการ แต่กำเนิด
ไม่ว่าจะด้วยเหตุผลใดก็ตามพันธุศาสตร์เชื่อว่าความน่าจะเป็นในการสร้างทารกที่มีกลุ่มอาการดาวน์มีมากขึ้นในผู้หญิงที่มีอายุเพิ่มมากขึ้น ตัวอย่างเช่นหญิงตั้งครรภ์ที่อายุ 24 ปีมีความเสี่ยงพื้นฐานที่ 1: 1500 หากคุณแม่ตั้งครรภ์อายุ 28-29 ปีความเสี่ยงเพิ่มขึ้นเป็น 1: 1,000 หญิงตั้งครรภ์ที่มีอายุมากกว่า 35 ควรจำไว้ว่าความเสี่ยงของพวกเขาคือ 1: 214 หลังจาก 45 ความน่าจะเป็น ที่สูงที่สุดคือ 1:19
ซึ่งหมายความว่าหนึ่งในเด็ก 19 คนที่เกิดกับผู้หญิงหลังจากอายุ 45 ปีเกิดมาพร้อมกับการวินิจฉัยที่น่าผิดหวัง
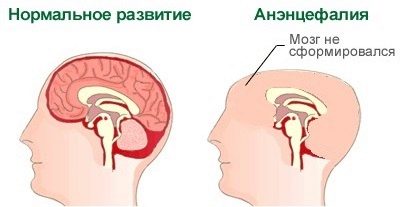
ข้อบกพร่องท่อประสาท (Anencephaly)
ข้อบกพร่องดังกล่าวสามารถ "สร้าง" เพราะผลกระทบที่เป็นอันตรายหรือเป็นพิษต่อสิ่งมีชีวิตของมารดาในช่วงเริ่มต้นของช่วงเวลาที่ทารกเกิด วิทยาศาสตร์รู้คำศัพท์เหล่านี้อย่างแน่นอน - นี่เป็นช่วงเวลาระหว่างสัปดาห์ที่สามและสี่ของการตั้งครรภ์
ข้อบกพร่องปรากฏขึ้น ด้อยพัฒนาของซีกโลกของสมองหรือขาดสมบูรณ์บางครั้งก็หายไปและกระดูกของกะโหลกศีรษะ ดังนั้นทารกไม่มีหัว ข้อบกพร่องนี้ถึงตายได้ 100% ทารกส่วนใหญ่ตายในครรภ์บางคนมีชีวิตอยู่เพื่อให้กำเนิด แต่พวกเขาไม่ได้ถูกลิขิตมาเพื่อชีวิตที่ยืนยาวและมีความสุข
ความตายเกิดขึ้นในชั่วโมงแรกหลังคลอดเด็กมักไม่สามารถ“ ยับยั้ง” ได้หลายวัน
กลุ่มอาการของ Smith-Lemli-Opitz
สถานะของการขาดพิการ แต่กำเนิดของเอนไซม์เฉพาะคือ 7-dehydroch cholesterol reductase ซึ่งมีหน้าที่ในการผลิตคอเลสเตอรอล เป็นผลให้ ขาดคอเลสเตอรอล อวัยวะและระบบทั้งหมดเริ่มมีปัญหาในระดับเซลล์เนื่องจากสารมีความจำเป็นอย่างยิ่งสำหรับเซลล์ที่มีชีวิต ความรุนแรงของโรคในเด็กนั้นพิจารณาจากลักษณะของการขาด
เมื่อมีการเบี่ยงเบนเล็กน้อยเด็กจะมีปัญหาทางจิตในระดับปานกลางและมีปัญหาการขาดแคลนอย่างรุนแรงโรคนี้มาพร้อมกับข้อบกพร่องขั้นต้นทั้งในระดับร่างกายและจิตใจ
ความผิดปกติของทารกแรกเกิดเหล่านี้ - สมองลดลง หลายคนต้องทนทุกข์ทรมานจากออทิสติกกระดูกและเส้นเอ็นของพวกเขามีรูปร่างผิดปกติมีข้อบกพร่องในอวัยวะภายในและการมองเห็นและการได้ยินสามารถบกพร่อง การขาดในยีน DHCR7 นำไปสู่การขาดเอนไซม์สำคัญ
โรคนี้หายาก แต่กลุ่มอาการถูกรวมอยู่ในการตรวจคัดกรองด้วยเหตุผล - ผู้ใหญ่ทุกคนที่ 30 เป็นพาหะของยีน DHCR7 ที่กลายพันธุ์ และคำถามเดียวก็คือว่าพ่อหรือแม่จะให้ยีนนี้กับลูกของเขาหรือไม่
Non-molar triplody
ความผิดปกติทางพันธุกรรมขั้นต้นที่เกี่ยวข้องกับการเปลี่ยนแปลงจำนวนของโครโมโซมในคู่ใด ๆ เกิดขึ้นตามธรรมชาติ "ตามความประสงค์ของธรรมชาติ ทั้งพ่อและแม่ไม่ควรตำหนิความจริงที่ว่าแทนที่จะเป็น 23 คู่ เด็กวาง 46 หรือ 69 ไม่มีทางที่จะอยู่กับคาริโอไทป์ได้ดังนั้นทารกในครรภ์ส่วนใหญ่จึงตายแม้อยู่ในครรภ์ แต่มีการเปลี่ยนแปลงเกิดขึ้น - เศษเล็กเศษน้อยเกิด แต่ตายหลังจากผ่านไปสองสามชั่วโมง
พยาธิวิทยาสามารถเกิดขึ้นได้แม้ว่าพ่อแม่ทั้งสองจะมีสุขภาพที่สมบูรณ์และไม่ได้เป็นพาหะของโรคทางพันธุกรรม
ความพยายามต่อมาที่จะตั้งครรภ์เด็กในคู่นี้สามารถประสบความสำเร็จได้ค่อนข้างน่าจะเป็นของการเกิดซ้ำของ triplodia ที่ไม่ใช่ฟันกรามต่ำมาก
กลุ่มอาการ Patau
การพัฒนาของโรคนี้นำไปสู่โครโมโซมเสริมในคู่ที่ 13 ดังนั้นจึงเรียกว่า trisomy 13 โครโมโซม แพทย์เห็นความสัมพันธ์ที่ชัดเจนระหว่างการเกิดความผิดปกติของโครโมโซมกับอายุของแม่ ความเสี่ยงเพิ่มขึ้นตามอายุที่เพิ่มขึ้นของหญิงตั้งครรภ์
โรคนี้เกิดจากความผิดปกติของพัฒนาการ - เด็กมีกระดูกใบหน้าบิดเบี้ยวสมองมีขนาดเล็กมาก อาจด้อยพัฒนาหรือแม้แต่อวัยวะที่ด้อยพัฒนาของการมองเห็นการได้ยิน บ่อยครั้งที่มีสิ่งปนเปื้อนที่เรียกว่า cyclopia เมื่อเด็กมีตาข้างเดียวอยู่ตรงกลางหน้าผาก อาจมีรอยแยกของกระดูกใบหน้าหลายรอย
ซินโดรมจะมาพร้อมกับความผิดปกติของอวัยวะภายในเช่นเดียวกับความผิดปกติที่แก้ไขไม่ได้ของระบบประสาทส่วนกลาง เด็กหลายคนเสียชีวิตในเดือนแรกหลังคลอดมีเพียงไม่กี่คนเท่านั้นที่มีชีวิตอยู่ถึง 5-7 ปีและพวกเขาเป็นคนงี่เง่าอย่างลึกล้ำการเรียนรู้หรือการดูแลตนเอง
หลังจากการแนะนำของการตรวจคัดกรองบังคับจำนวนเด็กที่เกิดมาพร้อมกับความเจ็บป่วยเหล่านี้ จัดการเพื่อลดอย่างมีนัยสำคัญ. ดังนั้นจนกระทั่งปี 2000 ทารกหนึ่งใน 700 คนเกิดมาพร้อมกับกลุ่มอาการดาวน์และหลังจากที่แพทย์เรียนรู้ที่จะสร้างความเสี่ยงมีทารกเพียงหนึ่งใน 1,200 คนแรกที่ทนทุกข์ทรมานจากความเจ็บป่วยดังกล่าวและผู้ปกครองส่วนใหญ่ตัดสินใจ ทัศนคติที่มีต่อเด็ก ๆ "ที่มีแดด" ในสังคมเปลี่ยนไปและคุณแม่บางคนยังคงตั้งครรภ์อย่างมีสติแม้รู้ว่าพวกเขาจะต้องมีลูกพิเศษเช่นนี้
การวินิจฉัยก่อนคลอดเผยให้เห็นว่าไม่ใช่โรค แต่มีเพียงสัญญาณบางอย่างของข้อบกพร่องที่เป็นไปได้วิธีการวินิจฉัยอื่น ๆ สามารถสร้างความจริงซึ่งเราจะหารือด้านล่าง
กลุ่มเสี่ยง
หนึ่งในโรคดังกล่าวสามารถเกิดขึ้นได้กับผู้หญิงทุกคน แต่มีกลุ่มเสี่ยงที่เรียกว่า พวกเขารวมถึงแม่ในอนาคตที่มีความน่าจะเป็นปัญหาทางพันธุกรรมของทารกในครรภ์สูงกว่าที่เหลือ
ดังนั้นในหมู่พวกเขาคือ:
- เพศตรงข้ามตอนปลาย (ถ้าตั้งครรภ์อายุ 35 ปีขึ้นไป);
- หญิงตั้งครรภ์ที่ก่อนหน้านี้มีการแท้งเนื่องจากความผิดปกติของโครโมโซมของทารกในครรภ์เช่นเดียวกับผู้หญิงที่ให้กำเนิดเด็กที่มีโรคทางพันธุกรรม;
- เด็กหญิงและผู้หญิงที่มีประวัติของการแท้งบุตรมากกว่าสองคนทีละคน
- หญิงตั้งครรภ์ที่ไม่รู้ด้วยเหตุผลหรือเหตุผลอื่น ๆ ในช่วงต้นของการตั้งครรภ์ยังคงใช้ยาที่ต้องห้ามในขณะที่อุ้มเด็ก;
- หญิงตั้งครรภ์จากญาติสนิท
- หญิงตั้งครรภ์จากผู้บริจาคสเปิร์ม
- ผู้หญิงที่ไม่มีข้อมูลเกี่ยวกับสถานะของสุขภาพของพ่อของเด็กและไม่ได้ติดต่อกับเขา;
- ผู้หญิงที่ทำงานในสภาวะอันตรายโดยเฉพาะอย่างยิ่งหากงานของพวกเขาเกี่ยวข้องกับการได้รับรังสีเช่นเดียวกับผู้หญิงที่ผู้ชายทำงานในสภาพเช่นนั้นและสัมผัสกับรังสี
- ผู้หญิงที่มีประวัติครอบครัวมีญาติที่เป็นโรคทางพันธุกรรมรวมถึงผู้หญิงที่คู่สมรสมีญาติเช่นกัน
หากเด็กผู้หญิงในวัยหนุ่มสาวรู้สึกว่าเด็กที่ต้องการจากชายที่มีสุขภาพสมบูรณ์แล้วความเสี่ยงของความผิดปกติจะลดลง แต่พวกเขาไม่สามารถตัดออกได้เลย จึงเป็นสิ่งสำคัญที่จะไม่ปฏิเสธที่จะรับการตรวจเช่นนี้
แม้จะมีข้อเท็จจริงที่ว่าการตรวจคัดกรองเป็นสิ่งจำเป็นสำหรับทุกคนทุกขั้นตอนจะดำเนินการได้ก็ต่อเมื่อได้รับความยินยอมจากหญิงตั้งครรภ์หากไม่มีผู้ใดเป็นผู้บังคับการตรวจแม่ในอนาคตแม้ว่าเธอจะมีความเสี่ยง
วันที่
การตรวจคัดกรองก่อนคลอดครั้งแรกจะดำเนินการในช่วงเวลาที่กำหนดอย่างเคร่งครัด - 11 ถึง 13 สัปดาห์ของการตั้งครรภ์ ควรเข้าใจว่าผู้หญิงสามารถรับการอ้างอิงสำหรับการทดสอบและอัลตร้าซาวด์ทั้งในสัปดาห์ที่สิบเอ็ด (10 สัปดาห์สูติบัตรเต็ม) และในสัปดาห์ที่สิบสี่ (ใน 13 สัปดาห์เต็ม) ต่อมาการสำรวจภาคการคัดกรองไตรมาสแรกจะไม่ดำเนินการเนื่องจากเนื้อหาข้อมูลของเครื่องหมายและตัวชี้วัดบางอย่างสูงในช่วงเวลาที่กำหนดเท่านั้น
สัปดาห์ที่มีสูติ - นรีเวชไม่ใช่สัปดาห์ที่ผ่านไปตั้งแต่ตั้งครรภ์เนื่องจากหญิงตั้งครรภ์บางคนคิดผิดพลาด เวลานี้ผ่านไปแล้ว ตั้งแต่วันแรกของการมีประจำเดือนครั้งสุดท้าย ดังนั้นสัปดาห์สูติแพทย์จึงเป็นคำที่ใช้เรียกความคิด + ประมาณ 2 สัปดาห์ ซึ่งหมายความว่าในช่วงเวลาของการตรวจสอบทารกในครรภ์จะอยู่ที่ประมาณ 9-11 สัปดาห์จากความคิด
การอ้างอิงจะออกโดยแพทย์ที่มีหญิงตั้งครรภ์ที่ลงทะเบียน ถ้าเป็นผู้หญิง ได้ลงทะเบียนแล้ว หลังจาก 13 สัปดาห์การคัดกรองครั้งแรกจะไม่ดำเนินการและความรับผิดชอบทั้งหมดสำหรับพยาธิสภาพที่ไม่สามารถตรวจพบได้ในทารกตกอยู่บนไหล่ของเธอ
การอบรม
ระยะเวลาที่ทำการตรวจคัดกรองครั้งแรกนั้นไม่นานนักดังนั้นจึงเป็นเรื่องง่ายสำหรับแพทย์ที่จะตรวจทารกน้อย ความหลากหลายของสิ่งต่าง ๆ อาจส่งผลต่อผลการตรวจ - ตั้งแต่อุณหภูมิของแม่จนถึงนิสัยที่ไม่ดีเช่นการสูบบุหรี่หรือดื่มแอลกอฮอล์ หากหญิงตั้งครรภ์นอนหลับไม่เพียงพอเธอรู้สึกประหม่ามากเป็นพิษจากโรคนี้จะส่งผลต่อผลลัพธ์สุดท้ายโดยเฉพาะพารามิเตอร์การตรวจเลือด
การเตรียมการสำหรับการศึกษาครั้งแรกรวมถึงการประเมินความเป็นอยู่โดยรวม ผู้หญิงต้องแจ้งให้แพทย์ของเธอทราบเกี่ยวกับความรู้สึกของเธอว่าการนอนหลับของเธอเพียงพอหรือไม่มีสัญญาณของความเหนื่อยล้าโรคติดเชื้อหรือโรคหวัด
เพื่อให้ผลลัพธ์ของการอัลตราซาวด์มีความแม่นยำมากขึ้นและแพทย์สามารถตรวจสอบเศษอาหารได้ดีขึ้นผู้หญิงควรจะล้างลำไส้และกระเพาะปัสสาวะของเธอหลายชั่วโมงก่อนที่จะไปที่ห้องอัลตราซาวด์ เพื่อกำจัดก๊าซในลำไส้ควรใช้ยา "Simethicone" หรือ "Espumizan». หากมีก๊าซจำนวนมากลำไส้บวมอาจบีบอวัยวะในอุ้งเชิงกรานซึ่งทำให้ยากต่อการวินิจฉัย
อัลตร้าซาวด์ในช่วงเวลานี้ส่วนใหญ่มักจะดำเนินการในทาง transvaginal และดังนั้นจึงไม่จำเป็นต้องกรอกกระเพาะปัสสาวะล่วงหน้า
เตรียมการตรวจเลือดอย่างละเอียดที่สุดเพราะ ปัจจัยใดก็ตามที่สามารถมีอิทธิพลต่อการวิจัยทางชีวเคมี ไม่กี่วันก่อนการตรวจคัดกรองแนะนำให้งดอาหารสำหรับผู้หญิงซึ่งไม่รวมอาหารที่มีไขมันและทอดเครื่องเทศและอาหารรมควันอาหารเค็มและดองมากเกินไป เพื่อลดอาการท้องอืดในลำไส้จำเป็นต้องงดผักสดจำนวนมากจากกะหล่ำปลีในรูปแบบใด ๆ จากพืชตระกูลถั่วและผลิตภัณฑ์จากนมไขมันจากเบเกอรี่และขนมหวาน
คุณไม่สามารถกินก่อนขั้นตอน มื้อสุดท้ายไม่ควรเกิน 6 ชั่วโมงก่อนการทดสอบ
ขั้นตอนสำหรับ
การคัดกรองภาคการศึกษาแรกไม่เพียงให้ข้อมูลมากที่สุดเกี่ยวกับการฉายภาพยนตร์ก่อนคลอดทั้งสามครั้ง แต่ยังเข้มงวดที่สุด มันจะต้องดำเนินการในลำดับที่เฉพาะเจาะจง สิ่งสำคัญคือต้องทำการทดสอบในห้องปฏิบัติการและการวินิจฉัยด้วยคลื่นเสียงความถี่สูงในวันเดียวกันโดยมีความแตกต่างของเวลาเล็กน้อย
ในเวลาที่นัดหมาย (โดยปกติแล้วในเช้าวันนี้เพราะคุณควรมาที่ท้องว่าง) ผู้หญิงคนนั้นมาพบแพทย์และไปที่สำนักงานสูติแพทย์นรีแพทย์ของเธอก่อน ที่นั่นเธอกำลังรอการกรอกแบบฟอร์มวินิจฉัยพิเศษซึ่งป้อนข้อมูลที่จำเป็นสำหรับการคาดคะเนทางพันธุกรรม ยิ่งมีการระบุข้อเท็จจริงมากขึ้นในแบบฟอร์มการคาดการณ์ที่แม่นยำก็จะยิ่งมากขึ้นเท่านั้น
ข้อมูลการวินิจฉัยประกอบด้วยอายุของผู้หญิงและคู่นอนน้ำหนักของหญิงตั้งครรภ์ส่วนสูงและประวัติทางสูติกรรม ตรวจสอบให้แน่ใจว่าได้รวมการตั้งครรภ์ทั้งหมดที่อยู่ก่อนหน้าปัจจุบันและผลลัพธ์ของพวกเขา หากมีการแท้งบุตรคุณควรระบุสาเหตุที่เกิดขึ้น หากเป็นที่เชื่อถือได้และได้รับการยืนยันจากผลการตรวจชิ้นเนื้อ
หากก่อนหน้านี้ผู้หญิงเคยมีเด็กที่มีอาการโครโมโซมผิดปกติ แต่กำเนิดข้อมูลนี้จะถูกระบุเช่นเดียวกับการปรากฏตัวของญาติที่มีโรคทางพันธุกรรม
หากหญิงตั้งครรภ์สูบบุหรี่หรือใช้แอลกอฮอล์หรือยาเสพติดก็ควรสังเกตความจริงเช่นนี้เนื่องจากนิสัยไม่ดีดังกล่าวไม่สามารถส่งผลกระทบต่อองค์ประกอบของเลือด โรคเรื้อรังทั้งหมดที่คุณแม่ตั้งครรภ์มีอยู่ในแบบฟอร์มการวินิจฉัยจะถูกป้อนลงในแบบฟอร์มการวินิจฉัย
หลังจากนั้นสตรีมีครรภ์จะถูกส่งไปอัลตราซาวด์หรือไปที่ห้องบำบัด ไม่มีคำแนะนำที่ชัดเจนเกี่ยวกับสิ่งที่ควรปฏิบัติตามส่วนใหญ่ในการปรึกษาหารือกับหญิงชาวรัสเซียมักเริ่มต้นด้วยการวินิจฉัยด้วยคลื่นเสียงความถี่สูงจากนั้นนำเลือดจากหญิงตั้งครรภ์เพื่อทำการวิเคราะห์ทางชีวเคมีทันที ultrasounds สามารถดำเนินการได้ไม่เพียง แต่ transvaginally แต่ยัง transabdominally ด้วยเซ็นเซอร์ที่ด้านบนของช่องท้องถ้าผู้หญิงมีรูปร่างบางและมองผ่านผนังหน้าท้องด้านหน้าไม่ยาก
เซ็นเซอร์ช่องคลอดถูกมองผ่านผนังช่องคลอดภายในวิธีนี้เป็นวิธีที่นิยมใช้มากที่สุดสำหรับไตรมาสแรกโดยทั่วไปและสำหรับผู้หญิงที่มีความเสี่ยงต่อการแท้งบุตรโดยเฉพาะ ตรวจสอบรายละเอียดสถานะของปากมดลูก
เลือดที่นำมาจากหลอดเลือดดำ ในแบบดั้งเดิม เครื่องมือและหลอดทั้งหมดใช้แล้วทิ้งเป็นหมัน ผลการตรวจอัลตร้าซาวด์จะแจ้งให้ผู้หญิงทราบทันทีผลการตรวจเลือดทางห้องปฏิบัติการจะต้องรอหลายวันหรือหลายสัปดาห์
ผู้หญิงคนหนึ่งได้รับข้อสรุปทั่วไปเกี่ยวกับการตรวจคัดกรองด้วยการคำนวณความเสี่ยงของความผิดปกติของทารกในครรภ์หลังจากการตรวจเลือดเสร็จสิ้นเนื่องจากการสแกนด้วยคลื่นเสียงความถี่สูงไม่ได้พิจารณาแยกต่างหากจากข้อมูลห้องปฏิบัติการ
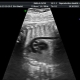
สิ่งที่สามารถเห็นได้ในอัลตราซาวด์
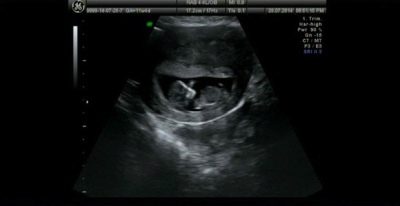
ในการตรวจอัลตร้าซาวด์ในระหว่างการตรวจคัดกรองครั้งแรกผู้หญิงจะได้เห็นลูกของเธอ สำหรับหลาย ๆ คน - นี่เป็นการพบกันครั้งแรกกับเศษซาก เด็กที่ไม่ได้เป็นตัวอ่อนและกลายเป็นทารกในครรภ์จะสามารถทำให้หัวใจของเขาเต้นเป็นจังหวะและเป็นจังหวะเพื่อแสดงให้เธอเห็นว่าเขาเรียนรู้ที่จะเคลื่อนไหวได้ดีเพียงใดแม้ว่าเธอจะยังไม่รู้สึกเช่นนี้ก็ตาม ในอัลตร้าซาวด์ในตอนท้ายของไตรมาสแรกคุณสามารถกำหนดจำนวนของผลไม้ความมีชีวิตและคุณสมบัติของการพัฒนา
ขนาดของทารกในครรภ์ช่วยให้คุณนำทางวันที่ที่แน่นอนและคำนวณวันที่ส่งมอบโดยประมาณ
เครื่องตรวจอัลตร้าซาวด์ความละเอียดสูงที่ดีในขณะนี้แสดงให้เห็นถึงส่วนหัวและใบหน้าของทารกในครรภ์แขนและขานิ้วมือหรือวงโคจรของมัน แพทย์จะสามารถตรวจสอบรก, สายสะดือ, ประเมินสภาพของมดลูกและท่อ, น้ำคร่ำ เครื่องหมายที่เรียกว่าโรคทางพันธุกรรมหลายอย่างจะช่วยสรุปได้ว่าทารกมีโอกาสเกิดโรคโครโมโซม แต่กำเนิดหรือไม่
ด้วยการตรวจสอบที่ดีและเครื่องจักรที่ดีแพทย์สามารถค้นหาเพศของเด็กในทางทฤษฎี แต่ไม่มีอะไรรับประกันได้เพราะความแตกต่างระหว่างเพศชายและหญิงในช่วงเวลาของการตั้งครรภ์ไม่เด่นชัดนัก
การกำหนดเพศ ไม่รวมอยู่ในรายการคำถามที่น่าสนใจสำหรับแพทย์ในระหว่างการตรวจนั่นคือเหตุผลที่ผู้หญิงจะต้องจ่ายค่าบริการในอัตราสำหรับการให้บริการชำระเงินให้กับองค์กรทางการแพทย์ที่เธอได้รับการวินิจฉัย ข้อยกเว้นเพียงอย่างเดียวคือกรณีที่ความผาสุกทางพันธุกรรมของทารกขึ้นอยู่กับเพศ ตัวอย่างเช่นฮีโมฟีเลียเกิดขึ้นในเด็กผู้ชายเท่านั้น
หากผู้หญิงเป็นพาหะของโรคนี้ความน่าจะเป็นในการถ่ายทอดไปยังลูกชายของเขานั้นสูงและการระบุทางเพศมีค่าการวินิจฉัย
การแปลผลอัลตราซาวนด์
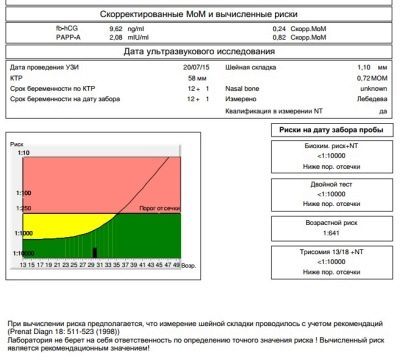
ทุกสิ่งที่แพทย์วินิจฉัยเห็นบนหน้าจอของเครื่องตรวจอัลตร้าซาวด์ถูกลงทะเบียนในโปรโตคอลของการวิจัยคัดกรอง มันแสดงให้เห็นข้อมูลพื้นฐานเกี่ยวกับทารก มิติหลักที่ทำให้สามารถตัดสินสุขภาพของทารกได้เช่นเดียวกับวันที่ของการปฏิสนธิที่แน่นอนคือขนาดก้นกบของกระดูกก้นกบ (ภาพที่มองเห็นได้จากก้นกบถึงหัวมงกุฎด้วยส่วนขยายที่ใหญ่ที่สุด) ขนาด bipariate (ระยะห่างระหว่างกระดูกขมับ โดยประมาณ อัตราการเต้นของหัวใจเช่นเดียวกับกิจกรรมมอเตอร์ของทารกในครรภ์
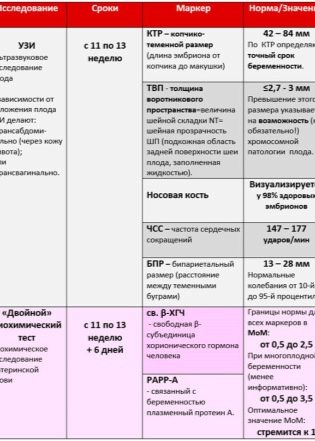
เครื่องหมายที่เฉพาะเจาะจงที่สุดที่สามารถกลายเป็นสัญญาณทางอ้อมของความบกพร่องทางพัฒนาการขั้นต้นของความรู้สึกทางพันธุกรรมคือ TVP - ความหนาของพื้นที่คอและความยาวของกระดูกของจมูก ความสนใจพิเศษจะจ่ายให้กับพารามิเตอร์ทั้งสองนี้ อัตราและข้อผิดพลาดที่อนุญาตสำหรับการคัดกรองครั้งแรกมีดังนี้
ขนาดหน่วยความจำแบบโคปิคัล (KTP) - ค่าเฉลี่ย:
ค่าตัวเลขของ CTE, mm | สอดคล้องกับระยะเวลาการตั้งครรภ์ (สัปดาห์ + วัน) |
33 | 10+1 |
34-35 | 10+2 |
36 | 10+3 |
37 | 10+4 |
38 | 10+5 |
39 | 10+6 |
40-41 | 11 สัปดาห์แน่นอน |
42 | 11+1 |
43-44 | 11+2 |
45-46 | 11+3 |
47 | 11+4 |
48 | 11+5 |
49-51 | 11+6 |
52 | 12 สัปดาห์แน่นอน |
53-54 | 12+1 |
55-57 | 12+2 |
58-59 | 12+3 |
60-61 | 12+4 |
62-63 | 12+5 |
64-65 | 12+6 |
66-67 | 13 สัปดาห์แน่นอน |
68-69 | 13+1 |
70-71 | 13+2 |
72-73 | 13+3 |
74-75 | 13+4 |
75-78 | 13+5 |
79-81 | 13+6 |
การลดลงของ CTE อาจบ่งบอกว่าคำของผู้หญิงได้รับการส่งมอบโดยมีข้อผิดพลาดซึ่งอาจเป็นเพราะการตกไข่ช้า หากตัวชี้วัดของขนาดนี้ช้ากว่าบรรทัดฐานเล็กน้อยไม่มีอะไรน่าตกใจเกี่ยวกับเรื่องนี้แพทย์จะสังเกตพัฒนาการของเด็กอย่างใกล้ชิดอย่างไรก็ตามหากความคลาดเคลื่อนของมาตรฐานเกิดขึ้นนานกว่า 10 วันนับจากช่วงเวลาจริงและแสดงด้วยการวัดอัลตร้าซาวด์เราสามารถพูดคุยเกี่ยวกับการชะลอการเจริญเติบโตของทารกในครรภ์รวมทั้งปัญหาทางพันธุกรรมที่เป็นไปได้
ขนาด Bipariented (BPR) - บรรทัดฐานและตัวเลือก:
ระยะเวลาของการตั้งครรภ์ (สัปดาห์สูติแพทย์) | BPR - อัตราเฉลี่ยมม | BPR - การสั่นสะเทือนที่อนุญาต, mm |
10-11 สัปดาห์ | ไม่ได้ตั้งใจ | ไม่ได้ตั้งใจ |
11-12 สัปดาห์ | 17 | 13-21 |
12-13 สัปดาห์ | 21 | 18-24 |
13-14 สัปดาห์ | 24 | 20-28 |
ขนาด bipariented ในการตรวจคัดกรองครั้งแรกไม่ได้ถูกกำหนดโดยแพทย์ทุกคนและไม่ใช่ในทุกกรณี ในสัปดาห์ที่สิบเอ็ดขนาดนี้ค่อนข้างจะถอนได้ยาก ความล่าช้าที่แข็งแกร่งของขนาดนี้จากบรรทัดฐานอายุครรภ์มักบ่งบอกถึงการชะลอตัวในการพัฒนาของเด็กเนื่องจากปัจจัยที่ไม่พึงประสงค์ที่มีผลต่อทารกและแม่ - นิสัยไม่ดี, โรคเรื้อรังของผู้หญิง, ความไม่เพียงพอรกโภชนาการที่ไม่ดีของแม่ - ทั้งหมดนี้สามารถนำไปสู่การชะลอการเจริญเติบโตของมดลูก
ส่วนเกินของส่วนขวางระหว่างกระดูกขมับบางครั้งกล่าวว่า เกี่ยวกับการตั้งครรภ์ผิดเวลา สถานการณ์นี้เกิดขึ้นในผู้หญิงที่มีอาการผิดปกติไม่จำวันที่มีประจำเดือนครั้งสุดท้ายเช่นเดียวกับผู้หญิงที่ตกไข่เร็ว
รอบศีรษะ - ปกติ:
ศัพท์สูติศาสตร์ | เส้นรอบวงศีรษะเป็นปกติ, มม | ก๊าซไอเสีย - การสั่นสะเทือนปกติที่ยอมรับได้, มม |
10 สัปดาห์ | การวัดไม่ได้ดำเนินการไม่มีข้อมูล | การวัดไม่ได้ดำเนินการไม่มีข้อมูล |
11 สัปดาห์ | 63 | 53-73 |
12 สัปดาห์ | 71 | 58-84 |
13 สัปดาห์ | 84 | 73-96 |
อัตราการเต้นของหัวใจ - เฉลี่ย:
สูติศาสตร์ (เต็มสัปดาห์) | อัตราเฉลี่ยทรัพยากรบุคคล | HR - ช่วงปกติที่เป็นไปได้ |
10 สัปดาห์ | 170 | 161-179 |
11 สัปดาห์ | 165 | 153 -177 |
12 สัปดาห์ | 162 | 150-174 |
13 สัปดาห์ | 159 | 147-171 |
เครื่องหมายของความผิดปกติของโครโมโซม - TVP และกระดูกจมูก:
ภาคเรียนในสัปดาห์ + วัน | TVP- ปกติ, มม | TVP - ตัวเลือกมาตรฐานมม | ความยาวกระดูกจมูก - ปกติ, มม | ความยาวกระดูกจมูก - ทางเลือกมม |
10+0 -10+6 | 1,5 | 0,8 -2,2 | 1,1 | 1,6-2,7 |
11+0 – 11+6 | 1,6 | 0,8-2,4 | 2,3 | 1,8-2,9 |
12+0 – 12+6 | 1,6 | 0,8 -2,5 | 2,4 | 1,8-3,1 |
13+0 – 13+6 | 1,7 | 0,8 -2,7 | 2,7 | 1,9-3,4 |
14+0 | 1,8 | 0,8 -2,8 | 3,5 | 2,7-4,2 |
ความหนาของพื้นที่คอคือขนาดของคอพับจากผิวหนังกล้ามเนื้อและเนื้อเยื่อกระดูก ความผิดปกติของโครโมโซมจำนวนมากมีอาการบวมน้ำและอยู่ในโซนของพื้นผิวด้านหลังของคอที่ง่ายต่อการตรวจสอบ ตัวบ่งชี้ถือว่ามีความเกี่ยวข้องเฉพาะระหว่างการคัดกรองครั้งแรกเท่านั้น
ทันทีที่ผู้หญิงย้ายไปยังสัปดาห์ที่สิบห้าสูตินรีแพทย์ (14 เต็ม) ไม่มีความรู้สึกใด ๆ ในจำนวนของคอพับ
สำหรับคุณแม่ในอนาคตที่มีความกังวลอย่างมากต่อ TVP ข้อเท็จจริงที่น่าสนใจสามารถอ้างได้ว่าเป็นการรับรอง - ไม่ใช่ทุกขนาดของ TVP ที่แสดงให้เห็นว่าเด็กป่วย ดังนั้นมีเพียง 7% ของเด็กที่ TVP ในขณะนี้อยู่เหนือมาตรฐาน (ภายใน 3.5-3.8 มม.) ต่อมาได้รับการวินิจฉัยว่าเป็นกลุ่มอาการดาวน์ แต่เมื่อเกินมาตรฐาน 8 มม. ถ้า TBP เป็น 9-10 มม. เด็กมากกว่าครึ่งหนึ่งในการตรวจเพิ่มเติมนั้นป่วยด้วยโรคโครโมโซมหนึ่งหรือหลายโรค
กระดูกจมูกที่จุดเริ่มต้นของการคัดกรอง (10-11 สัปดาห์) อาจไม่สามารถวัดได้เลยพวกมันมีขนาดเล็กเกินไปดังนั้นแพทย์อาจระบุได้ง่ายๆ ว่ากระดูกที่ได้รับจะถูกกำหนด แต่ตั้งแต่ 12 สัปดาห์ขนาดขึ้นอยู่กับสูตรที่แม่นยำยิ่งขึ้น
เนื่องจากความจริงที่ว่าโรคทางพันธุกรรมและกลุ่มอาการของโรคมีแนวโน้มที่จะแบนหน้าการเสียรูปของกระดูกใบหน้าและกะโหลกศีรษะความยาวของเมล็ดจมูกมีค่าการวินิจฉัยที่สำคัญ
สตรีมีครรภ์ไม่ควรกังวลและวิตกกังวลหากกระดูกในจมูกน้อยกว่าปกติบางทีแม่ของเธออาจเป็นบิดาของเด็กในอนาคตที่มีจมูกเล็ก ๆ การเบี่ยงเบนอย่างมีนัยสำคัญเช่นเดียวกับการขาดสมบูรณ์ของกระดูกจมูก (aplasia) - อีกครั้งไม่ได้เป็นเหตุผลสำหรับความตื่นตระหนก คำตัดสินของศาลเหล่านี้จำเป็นต้องมีการตรวจสอบเพิ่มเติมเป็นไปได้ว่าในการสแกนอัลตราซาวนด์ครั้งต่อไปในศูนย์อีกแห่งหนึ่งบนอีกเครื่องที่ทันสมัยกว่า แพทย์จะสามารถมองเห็นกระดูกของจมูกและขนาดของพวกเขาจะสอดคล้องกับบรรทัดฐาน
แม้ว่าผลลัพธ์ของอัลตร้าซาวด์จะไม่สร้างแรงบันดาลใจให้แม่ในอนาคตด้วยการมองในแง่ดีพวกเขาไม่ควรพิจารณาแยกต่างหากจากการตรวจเลือดเพราะองค์ประกอบของมันยังให้ข้อมูลมาก
การถอดรหัสการวิเคราะห์ทางชีวเคมี
ผู้หญิงไม่จำเป็นต้องเข้าไปในกองตัวเลขที่ช่างเทคนิคในห้องปฏิบัติการระบุเพื่อระบุปริมาณสารในเลือด ทุกอย่างง่ายขึ้น - มีมาตรฐานที่ยอมรับกันทั่วไปซึ่งคำนวณจากค่ามัธยฐานดังนั้นผู้ช่วยในห้องปฏิบัติการจะระบุผลลัพธ์ใน MoM ตรงข้ามกับตัวเลขเสมอ สิ่งนี้จะทำให้ผลลัพธ์ของห้องปฏิบัติการที่แตกต่างกันซึ่งกำหนดมาตรฐานตัวเลขที่แตกต่างกันสำหรับเนื้อหาของบางอย่างขึ้นอยู่กับประเภทของอุปกรณ์และรีเอเจนต์ที่ใช้ในการวิเคราะห์
ดังนั้นในเลือดของหญิงตั้งครรภ์ในระหว่างการตรวจคัดกรองครั้งแรกจึงตรวจสอบความเข้มข้นของสารสองอย่างในช่วงตั้งครรภ์ นี่คือฮอร์โมนที่ผลิตเนื่องจากการปรากฏตัวในมดลูกของ chorion - hCG เช่นเดียวกับพลาสมาโปรตีน PAPP-A ซึ่งยังเป็นลักษณะ "ตำแหน่งที่น่าสนใจ" ของผู้หญิง
ข้อบกพร่องทางพันธุกรรมมีลักษณะภาพห้องปฏิบัติการที่แตกต่างกัน - กับบางโรคพื้นหลังของฮอร์โมนลดลงกับคนอื่น ๆ ความเข้มข้นของโปรตีนในพลาสมาลดลงหรือเพิ่มขึ้น นี่คือความผันผวนของปริมาณฮอร์โมนเอชซีจีในหญิงตั้งครรภ์และโปรตีน PAPP-A ที่ทำหน้าที่เป็นเครื่องหมาย
เช่นเดียวกับในกรณีของการวินิจฉัยด้วยอัลตร้าซาวด์จะกำหนดเฉพาะสิ่งที่จำเป็นต้องมีเท่านั้นการวินิจฉัยจะไม่ถูกตั้งค่า
การมีฮอร์โมนเอชซีจีและพลาสมาโปรตีน PAPP-A นั้นถือเป็นเรื่องปกติในเลือดของผู้หญิง ในจำนวน 0.5-2.0 MoM หากเอชซีจีสูงกว่าปกติก็ถือว่ามีความเสี่ยงในการพัฒนาทางพยาธิวิทยาทางพันธุกรรมโดยเฉพาะอย่างยิ่งกลุ่มอาการดาวน์ การลดลงของฮอร์โมนอาจบ่งบอกว่าเด็กมีแนวโน้มที่จะพัฒนากลุ่มอาการของโรคเอ็ดเวิร์ดส์
ในเวลาเดียวกันระดับฮอร์โมนที่เพิ่มขึ้นอาจอยู่ในหญิงตั้งครรภ์ที่มีบุตรปกติหรือค่อนข้างแฝดหรือแฝด - จำนวนเด็กเพิ่มระดับเอชซีจีในสัดส่วน
หากเนื้อหา PAPP-A ต่ำกว่าปกติก็ถือว่าเป็นสัญญาณที่น่าตกใจว่ามีความเสี่ยงสูงต่อการเกิดของทารกที่ป่วยและยังสามารถ“ ส่งสัญญาณ” ภาวะทุพโภชนาการการขาดวิตามินการขาดออกซิเจนและปัญหาอื่น ๆ แต่การเพิ่มขึ้นของโปรตีน PAPP-A ไม่ได้บ่งบอกถึงพยาธิสภาพใด ๆ ไม่ว่าในกรณีใดความเข้มข้นของโปรตีนในระดับสูงนั้นไม่ใช่ลักษณะของความผิดปกติของโครโมโซม
มันสามารถเกิดขึ้นได้ในผู้หญิงที่มีน้ำหนักเกิน, ในหญิงตั้งครรภ์ที่สูบบุหรี่, หลังจากการเจ็บป่วยก่อนหน้านี้, และในผู้หญิงที่มีเงื่อนไขก่อนคลอดทารกในครรภ์ที่มีขนาดใหญ่.
ข้อมูลทางชีวเคมีถูกตีความในที่ซับซ้อน - มันเป็นสิ่งสำคัญในการประเมินความสมดุลระหว่าง hCG im rarp-a หนึ่งพารามิเตอร์จะเพิ่มขึ้นหรือลดลง - นี่คือระดับหนึ่งของความเสี่ยงหากบรรทัดฐานถูกละเมิดในครั้งเดียวในสอง - ความเสี่ยงที่เพิ่มขึ้น พบเครื่องหมายบ่งชี้โรคสำหรับอัลตร้าซาวด์ - ความเสี่ยงสูงขึ้น
มีการพิจารณาความเสี่ยงอย่างไร
ฉันอยากเตือนแม่ในอนาคตทันที - พยายามตีความการวิเคราะห์และผลลัพธ์ของอัลตร้าซาวด์อย่างอิสระ - เป็นการออกกำลังกายที่สิ้นหวังและประสาท และประเด็นก็คือไม่ใช่เรื่องยากสำหรับผู้หญิงที่ไม่มีการศึกษาพิเศษเพื่อเปรียบเทียบข้อเท็จจริงของการศึกษา แต่ไม่ใช่คนที่เกี่ยวข้องกับการคำนวณความเสี่ยง แต่เป็นคอมพิวเตอร์ที่มีโปรแกรมคัดกรองพิเศษ
มันมีข้อมูลทั้งหมดที่ได้รับ - เกี่ยวกับบุคลิกภาพและความเจ็บป่วยของผู้หญิงเกี่ยวกับน้ำหนักและอายุของเธอเกี่ยวกับข้อเท็จจริงที่สำคัญอื่น ๆ ข้อมูลอัลตราซาวด์และการวิจัยทางชีวเคมีที่ซับซ้อนในห้องปฏิบัติการ สร้างจากภาพรวมโดยรวม "ข้อมูล"
คอมพิวเตอร์ "เปรียบเทียบ" และเปรียบเทียบ "แนวตั้ง" นี้กับกลุ่มโปรไฟล์อื่น ๆ รวมถึงโปรไฟล์ของผู้หญิงที่มีความเสี่ยงและได้รับเศษส่วนทางคณิตศาสตร์ - นี่เป็นโอกาสในการพัฒนาข้อบกพร่องเฉพาะในผู้หญิง
การคำนวณความเสี่ยงทำในรูปแบบพิเศษตรวจสอบโดยผู้เชี่ยวชาญนักพันธุศาสตร์ในกรณีและโอนไปยังคลินิกฝากครรภ์ซึ่งส่งการทดสอบและข้อมูลเริ่มต้นไปยังศูนย์พันธุกรรมไปยังศูนย์พันธุกรรม
ความเสี่ยงเป็นรายบุคคลสำหรับผู้หญิงสองคนที่มีอายุเท่ากันจำนวนที่แตกต่างกันจะถูกระบุในแบบฟอร์ม หากมีการระบุว่าความเสี่ยงของการเกิดดาวน์ซินโดรมในทารกในครรภ์คือ 1: 950 หมายความว่ามีความน่าจะเป็นทางพยาธิวิทยาต่ำ เกณฑ์นี้ถือว่าเป็นความน่าจะเป็นที่ 1: 350 เศษของ 1: 100 หมายถึงความเสี่ยงสูงที่จะเกิดข้อบกพร่อง
หากความเสี่ยงต่ำ
หากได้รับผลลัพธ์ที่ถือว่ามีความเสี่ยงต่ำแสดงว่าไม่มีอะไรน่ากังวล แพทย์บอกว่าการตั้งครรภ์กำลังพัฒนาตามปกติทารกมีความสอดคล้องอย่างเต็มที่กับช่วงตั้งครรภ์ ในกรณีนี้ผู้หญิงจะ การคัดกรองที่สองซึ่งเกิดขึ้นจาก 16 ถึง 21 สัปดาห์ของการตั้งครรภ์
ในช่วงเวลาระหว่างการตรวจจะไม่มีมาตรการวินิจฉัยพิเศษเกิดขึ้นเว้นแต่ผู้หญิงจะได้รับคำแนะนำให้ผ่านการตรวจปัสสาวะทั่วไปก่อนที่จะไปพบแพทย์สูตินรีแพทย์อีกครั้ง
หากมีความเสี่ยงสูง
ความเสี่ยงสูงของพยาธิวิทยาของโครโมโซมยังไม่ได้รับการวินิจฉัยดังนั้นผู้หญิงจึงถูกส่งต่อเพื่อขอคำปรึกษาทางพันธุศาสตร์ ผู้เชี่ยวชาญนี้ตรวจสอบข้อมูลการคัดกรองอีกครั้งพูดคุยกับแม่ที่คาดหวังระบุความเสี่ยงเพิ่มเติมและ ให้ทิศทางไปยังกระบวนการวินิจฉัยที่รุกราน
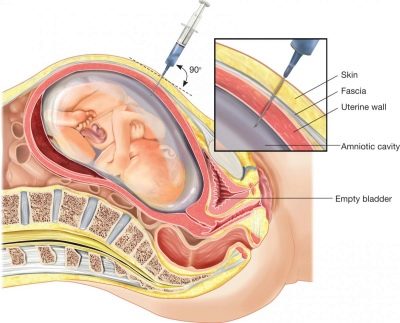
ในเวลานี้การตัดชิ้นเนื้อ villus chorionic เสร็จแล้ว ผ่านการเจาะด้วยเข็มยาวภายใต้การสังเกตอย่างต่อเนื่อง ultrasounds จะถูกนำไปวิเคราะห์อนุภาคของ chorionic villi ในห้องปฏิบัติการหลังจากนั้นมีความแม่นยำสูง - 99.9% จะถูกกำหนดหากเด็กมีกลุ่มอาการทางพันธุกรรมอย่างใดอย่างหนึ่งหรือข้อบกพร่องหลอดประสาท อีกไม่นานก็สามารถทำการเจาะน้ำคร่ำได้ - น้ำคร่ำนำมาวิเคราะห์
ทุกขั้นตอนการบุกรุกก่อให้เกิดอันตรายต่อทารกในครรภ์และแม้กระทั่งยาแผนปัจจุบันสภาพปลอดเชื้อและแพทย์ที่มีประสบการณ์ไม่สามารถรับประกันได้ว่าหลังจากได้รับวัสดุสำหรับการวิจัยจะไม่มีการปล่อยน้ำการติดเชื้อของเยื่อหุ้มทารกในครรภ์
ในการที่จะทำตามขั้นตอนดังกล่าวหรือไม่ผู้หญิงจะตัดสินใจ
นอกจากนี้ยังมีการวินิจฉัยที่ไม่รุกรานของความแม่นยำสูง - ตรวจดีเอ็นเอ สาระสำคัญของมันเดือดลงไปถึงความจริงที่ว่าผู้หญิงจะทำการตรวจเลือดซึ่งเซลล์เม็ดเลือดแดงของเด็กจะถูกกำหนดจากการตั้งครรภ์ประมาณ 8 สัปดาห์ เซลล์ของเด็กเหล่านี้ถูกแยกออกจากมวลรวมและตรวจสอบดีเอ็นเอของพวกเขาข้อมูลทั้งหมดเกี่ยวกับทารกจะถูกเข้ารหัสในนั้น - พยาธิสภาพเพศที่มีอยู่ ข้อเสียคือเทคนิคนี้ไม่สามารถใช้ได้กับผู้หญิงทุกคนเพราะมีค่าใช้จ่ายประมาณรูเบิลนับหมื่น งานวิจัยใหม่นี้ไม่รวมอยู่ในชุดบริการประกันยา
หากการตรวจ DNA ที่ไม่รุกรานยืนยันพยาธิสภาพแล้วหญิงตั้งครรภ์จะยังต้องผ่านการทดสอบแบบเจาะด้วยการเจาะเนื่องจากเธอสามารถได้รับการอ้างอิงเพื่อยุติการตั้งครรภ์หลังจากการวินิจฉัยที่น่าผิดหวังได้รับการยืนยันโดยใช้การตรวจชิ้นเนื้อ
ความแม่นยำในการวิจัย
ความแม่นยำของการตรวจคัดกรองก่อนคลอด 99 หรือ 100% นั้นไม่สามารถอวดอ้างได้เช่นเดียวกับวิธีการตรวจวินิจฉัยที่ไม่ต้องผ่าตัด ความแม่นยำของอัลตร้าซาวด์อยู่ที่ 75-85% การตรวจเลือดมีความแม่นยำมากขึ้น แต่ให้ข้อมูลน้อยลง ข้อผิดพลาดในการตีความผลลัพธ์จะไม่ถูกรวม - ไม่ใช่ผู้เชี่ยวชาญทุกคนที่สามารถวิเคราะห์ข้อมูลที่ได้รับจากโปรแกรมคอมพิวเตอร์ได้อย่างยืดหยุ่นและรอบคอบ
มีเพียงวิธีการที่บาดแผลและอันตรายเท่านั้นที่สามารถมีความแม่นยำสูง แต่ควรใช้ในกรณีที่ร้ายแรงที่สุดเท่านั้น
สตรีมีครรภ์ไม่ควรคาดหวังจากการศึกษาคัดกรองคำตอบที่ถูกต้องและชัดเจนสำหรับคำถามที่หญิงตั้งครรภ์ทุกคนมี ผลลัพธ์ไม่ใช่การวินิจฉัยหรือข้อสรุปสุดท้าย มันจึงเกิดขึ้นที่การฉายภาพยนตร์ไม่แสดงความเบี่ยงเบนและทารกที่ป่วยก็เกิด และผู้หญิงที่ได้รับผมขาวจำนวนมากบนเส้นประสาทของดินในขณะที่การตั้งครรภ์ทั้งหมดไปยังนักพันธุศาสตร์และอัลตร้าซาวด์หลายคนเกิดมาเป็นเด็กวัยหัดเดินปกติ
หากการคัดกรองครั้งแรกนั้นดีครั้งที่สองอาจไม่ดี มันเกิดขึ้นและในทางกลับกัน นี่ไม่ได้หมายความว่าในช่วงไตรมาสแรกมีทารกปกติและในช่วงกลางของการตั้งครรภ์มีบางอย่างเกิดขึ้นกับเขาในการดำเนินการคัดกรองการศึกษาวินิจฉัยเช่นเดียวกับที่อื่น ปัจจัยมนุษย์เป็นสิ่งที่ดี - ผลลัพธ์ส่วนใหญ่ขึ้นอยู่กับระดับการฝึกอบรมและทัศนคติที่รับผิดชอบของผู้เชี่ยวชาญต่อการทำงานรวมถึงความแม่นยำของถ้อยคำของช่างเทคนิค ข้อเท็จจริงของข้อผิดพลาดซ้ำไม่ได้ถูกแยกออก
ไม่ว่าในกรณีใดแม่ที่คาดหวังควรอยู่ในมือของเธอไม่ต้องกังวลกับความแตกต่างเล็ก ๆ ระหว่างตัวเลขทางสถิติและผลลัพธ์ของเธอและเชื่อมั่นในแพทย์ผู้รักษาอย่างสมบูรณ์
ในกรณีส่วนใหญ่ที่ครอบงำความกังวลเกี่ยวกับการคัดกรองการศึกษาอยู่ในไร้สาระและน้ำตาส่วนเกินและอารมณ์ไม่ดีสามารถเป็นอันตรายต่อเด็ก
สำหรับข้อมูลเพิ่มเติมเกี่ยวกับปัญหานี้คุณสามารถค้นหาโดยดูวิดีโอด้านล่าง