ทำไมเราต้องคัดกรองในไตรมาสที่หนึ่งเมื่อมีการดำเนินการและสิ่งที่แสดง?
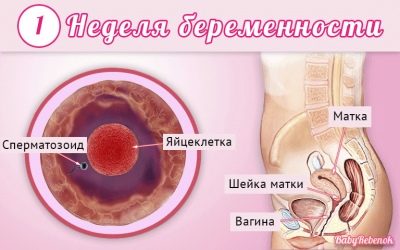
สัปดาห์แรกของการตั้งครรภ์เป็นช่วงเวลาที่สำคัญมากสำหรับทั้งแม่และลูกในอนาคต ในช่วงเวลานี้เด็กกำลังวางอวัยวะและระบบที่สำคัญทั้งหมด เพื่อให้แพทย์ไม่สามารถพลาดพยาธิสภาพเดียวได้มีการคัดกรองครั้งแรก
สาระสำคัญของการศึกษา
การตรวจก่อนคลอดเป็นขั้นตอนที่สำคัญมากที่ปรากฏในรัสเซียเมื่อไม่นานมานี้ ได้รับการพัฒนาโดยผู้เชี่ยวชาญของกระทรวงสาธารณสุขที่มีความกังวลเกี่ยวกับการตายของมารดาและทารกสูง ค่อนข้างบ่อยตัวบ่งชี้ต่าง ๆ นำไปสู่การเพิ่มขึ้นของตัวบ่งชี้เหล่านี้ พยาธิวิทยา "เงียบ"ซึ่งพัฒนาในระหว่างตั้งครรภ์หรือที่แม่หรือที่ลูกของเธอ
แพทย์เรียกคัดกรองเฉพาะ“ คัดกรอง” ในกรณีนี้ผู้หญิงทุกคนที่มีพยาธิสภาพของการตั้งครรภ์จะถูกระบุ อย่างไรก็ตามเงื่อนไขทางพยาธิวิทยาไม่ได้ปรากฏตัวในช่วงสัปดาห์แรก ๆ เสมอไป มันมักจะเกิดขึ้นที่โรคดังกล่าวปรากฏขึ้น เฉพาะช่วงไตรมาสที่ 2 ของการตั้งครรภ์
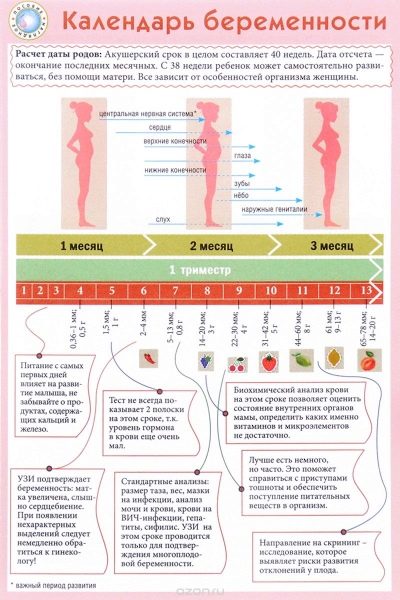
แพทย์ใช้สูติศาสตร์สัปดาห์ไม่ใช่เดือนเพื่อกำหนดคำ พวกเขาแบ่งระยะเวลาทั้งหมดของการถือทารกในช่วงเวลาที่เท่าเทียมกันหลายครั้งซึ่งเรียกว่าภาคการศึกษา แต่ละคนประกอบด้วย 12 สัปดาห์สูติศาสตร์ การตรวจคัดกรองครั้งแรกดำเนินการในไตรมาสแรกของการตั้งครรภ์
มันเป็นสิ่งสำคัญที่จะต้องทราบว่าระยะสูติศาสตร์ไม่ตรงกับระยะเวลาของการตั้งครรภ์ซึ่งแม่ในอนาคตคำนวณ
พวกเขามักจะพิจารณาวันแรกของการตั้งครรภ์จากสัปดาห์ปฏิทินแรกจากวันที่คิด ในกรณีนี้สัปดาห์สูติศาสตร์ 12 สัปดาห์ตรงกับสัปดาห์ปฏิทินที่ 14
ตลอดระยะเวลาของการตั้งครรภ์คุณจำเป็นต้องใช้จ่าย 3 ชุดการศึกษาดังกล่าว พวกเขาจะถูกจัดขึ้นทุกไตรมาส ความซับซ้อนของการศึกษาดำเนินการในแต่ละช่วงเวลาของการตั้งครรภ์จะแตกต่างกัน นี่คือสาเหตุที่ฮอร์โมนที่เปลี่ยนแปลงทุกวันในหญิงตั้งครรภ์เช่นเดียวกับสรีรวิทยาของทารกในครรภ์ที่กำลังพัฒนา
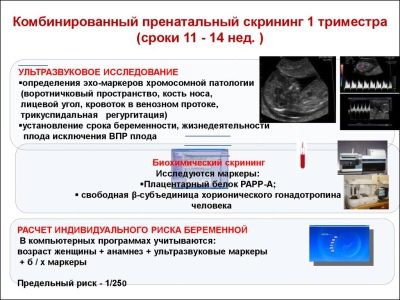
การศึกษาคัดกรองที่ครอบคลุมรวมถึงการส่งมอบการวิเคราะห์ทางชีวเคมีและอัลตราซาวด์บังคับ วิธีการแบบรวมช่วยให้ได้ผลลัพธ์ที่แม่นยำยิ่งขึ้น การประเมินผลที่ได้รับจะดำเนินการโดยสูติแพทย์นรีแพทย์ หากหลังจากการศึกษาแพทย์ไม่สามารถยกเว้นการปรากฏตัวของโรคทางพันธุกรรมใด ๆ ในแม่ในอนาคตเขาจะส่งเธอไปให้คำปรึกษากับพันธุศาสตร์
วันที่
โดยปกติการตรวจคัดกรองครั้งแรกจะดำเนินการใน 11-13 สัปดาห์ของการตั้งครรภ์ วันที่ของการวินิจฉัยที่ซับซ้อนสามารถเปลี่ยน 7-10 วันด้วยเหตุผลทางการแพทย์ระยะเวลาที่แน่นอนของการตรวจคัดกรองครั้งแรกจะต้องพิจารณาร่วมกับสูติแพทย์นรีแพทย์ที่สังเกตหญิงตั้งครรภ์ตลอดระยะเวลาของการตั้งครรภ์
ระยะเวลาของการคัดกรองครั้งแรกอาจแตกต่างกัน การวินิจฉัยเวลาดังกล่าวมักใช้เวลาหลายวัน ระหว่างการส่งมอบการวิเคราะห์ทางชีวเคมีและอัลตร้าซาวด์อาจใช้เวลาสองสามสัปดาห์ นี่เป็นสถานการณ์ปกติอย่างสมบูรณ์และเป็นเรื่องปกติ การเปลี่ยนแปลงใด ๆ กับวันที่ของการวิจัย จะต้องตกลงกับแพทย์ของคุณ
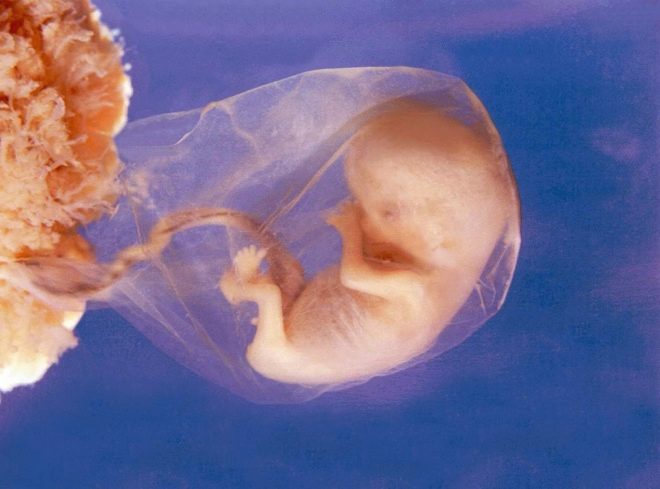
ช่วงเวลานี้ได้รับการคัดเลือกโดยบังเอิญ: ขั้นตอนใหม่ของการตั้งครรภ์เริ่มขึ้นซึ่งเรียกว่าทารกในครรภ์ ก่อนหน้านี้แพทย์เรียกว่าทารกในครรภ์ ในตอนท้ายของสัปดาห์ที่สิบสองของการตั้งครรภ์แพทย์เรียกทารกว่าไม่มีตัวอ่อนอีกต่อไป แต่เป็นทารกในครรภ์
ใครไม่ควรพลาดการศึกษา?
ปัจจุบันแพทย์แนะนำให้ทำการศึกษาดังกล่าวสำหรับสตรีมีครรภ์ทุกคนโดยไม่มีข้อยกเว้น กระบวนการทางการแพทย์เชิงป้องกันนี้ช่วยให้สามารถระบุพยาธิสภาพของสารก่อโรคที่เป็นอันตรายในทารกในครรภ์ได้ทันเวลา
12 สัปดาห์แรกสูติกรรม - ช่วงเวลาแห่งการเจริญเติบโตและพัฒนาการของอวัยวะภายในทั้งหมดของทารก ผลกระทบของปัจจัยภายนอกใด ๆ สามารถนำไปสู่การก่อตัวของโรค การวินิจฉัยที่ครอบคลุมเท่านั้นที่จะอนุญาตให้พวกเขาระบุ นอกจากนี้ในเวลานี้มันเป็นไปได้ที่จะระบุและเชื่อมโยงโรคของอวัยวะสืบพันธุ์ภายในของแม่
แพทย์แนะนำให้แน่ใจว่าได้ผ่านการตรวจคัดกรองในไตรมาสแรกสำหรับสตรีมีครรภ์ ความคิดเกิดขึ้นหลังจากวันเกิดครบรอบ 35 ปี นอกจากนี้ยังเป็นเรื่องสำคัญที่จะต้องทำการศึกษาที่ซับซ้อนเช่นนี้สำหรับสตรีมีครรภ์ทุกคนที่มีประวัติครอบครัวเป็นโรคทางพันธุกรรมและโครโมโซม
นอกจากนี้ยังมีความเสี่ยงสูงวัยสำหรับการพัฒนาของโรคเหล่านี้ ในกรณีนี้การตรวจคัดกรองครั้งแรกควรเป็นผู้หญิงที่ตั้งครรภ์หลังจาก 40 ปี แม่ในอนาคตที่มักจะมีการแท้งบุตรที่เกิดขึ้นเองหรือการตั้งครรภ์ฉับพลันถูกขัดจังหวะโดยฉับพลันก็ไม่ควรพลาดการวินิจฉัยที่ซับซ้อนเช่นนี้
แพทย์แนะนำให้ทำการตรวจคัดกรองในช่วงสัปดาห์แรกของการตั้งครรภ์รวมถึงคุณแม่ที่ตั้งครรภ์ โรคที่เกิดขึ้นพร้อมกันอย่างรุนแรงของอวัยวะภายใน
การวินิจฉัยที่ซับซ้อนเช่นนี้จำเป็นสำหรับสตรีมีครรภ์ที่เป็นโรคเบาหวาน สิ่งที่อันตรายที่สุดคือตัวแปรที่ขึ้นกับอินซูลิน
หากแม่ในอนาคตใช้ยาฮอร์โมนหรือกลูโคคอร์ติโคสเตียรอยด์ตลอดเวลาจำเป็นต้องมีการตรวจคัดกรอง สารเหล่านี้อาจมีผลเสียต่อการสร้างอวัยวะของทารกในครรภ์ หากปริมาณของยาเสพติดเหล่านี้ไม่สามารถยกเลิกได้ตลอดระยะเวลาของการอุ้มลูกคุณจำเป็นต้องควบคุมการตั้งครรภ์
การตรวจคัดกรองครั้งแรกจำเป็นต้องดำเนินการและคุณแม่ที่คาดหวังที่มีเด็กที่ทุกข์ทรมานจากโรคทางพันธุกรรมหรือโรคร่างกายอย่างรุนแรง ความเสี่ยงทางพันธุกรรมที่เพิ่มขึ้นเป็นสาเหตุของการศึกษาที่ซับซ้อนเช่นนี้
นอกจากนี้การตรวจคัดกรองในไตรมาสแรกจำเป็นต้องดำเนินการโดยสตรีมีครรภ์ที่ใช้แอลกอฮอล์ในทางที่ผิดหรือสูบบุหรี่ต่อไป ในกรณีนี้ความเสี่ยงของการก่อตัวของโรคมดลูกที่เป็นอันตรายเพิ่มขึ้นหลายครั้ง คุณควรได้รับการตรวจถ้าแม่และทารกในครรภ์มีครรภ์ ปัจจัย Rh ที่แตกต่างกัน
เตรียมตัวอย่างไร
การเตรียมที่เหมาะสมเป็นสิ่งจำเป็นเพื่อให้ได้ผลการทดสอบที่เชื่อถือได้ ก่อนที่จะทำการทดสอบทางชีวเคมีแพทย์สั่งให้คุณแม่ในอนาคตทำตามอาหารลดไขมัน ไม่รวมการใช้ไขมันและอาหารทอด นอกจากนี้ยังห้ามอาหารที่อุดมไปด้วยคอเลสเตอรอล ไขมันอิ่มตัวที่เข้าสู่กระแสเลือดพร้อมกับอาหารสามารถทำให้เกิดผลลัพธ์ที่ผิดพลาด
สังเกตอาหารลดไขมันก่อนการตรวจคัดกรองครั้งแรกควรเป็น 5-10 วันก่อนการศึกษา อาหารเย็นในวันก่อนเดินทางไปยังห้องปฏิบัติการควรทำง่ายที่สุดเท่าที่จะทำได้ แต่มีคุณค่าทางโภชนาการและแคลอรีสูงดีกว่าที่จะมีรากฐาน แหล่งจ่ายไฟ เป็นผลิตภัณฑ์โปรตีน คุณสามารถเสริมพวกเขาด้วยเครื่องปรุงธัญพืชใด ๆ
ให้กินผักและผลไม้จำนวนมากเป็นเวลา 2-3 วันก่อนการตรวจอัลตราซาวด์ไม่ควร พวกเขาสามารถทำให้เกิดก๊าซอย่างรุนแรง สิ่งนี้จะทำให้การวิจัยยากขึ้น ลำไส้บวมด้วยก๊าซมักจะทำให้เกิดปรากฏการณ์ของเสียงสะท้อนเชิงลบ
หากแม่ในอนาคตยังคงสูบบุหรี่ต่อไปในขณะที่อุ้มทารกก่อนที่จะไปห้องปฏิบัติการมันจะดีกว่าที่จะไม่ทำ นิโคตินซึ่งมีอยู่ในบุหรี่สามารถนำไปสู่ผลลัพธ์ที่บิดเบี้ยว ไม่รวมเครื่องดื่มที่มีส่วนผสมของแอลกอฮอล์
ไปที่แล็บควร ในขณะท้องว่าง. แพทย์แนะนำให้ทำการทดสอบในตอนเช้าทันทีหลังจากตื่นนอน การทดสอบทางชีวเคมีที่ดำเนินการในตอนเย็นมักไม่น่าเชื่อถือ คุณไม่ควรทานอาหารเช้าก่อนเข้าห้องแล็บ มื้อสุดท้ายคือมื้อเย็น
แพทย์อนุญาตให้ผ่านการทดสอบในห้องปฏิบัติการ ดื่มน้ำ ดื่มมากก่อนที่จะดำเนินการอัลตราซาวด์ในการตั้งครรภ์ก่อนควร สิ่งนี้สามารถนำไปสู่การเติมที่แข็งแกร่งของกระเพาะปัสสาวะ อาจจำเป็นต้องมีของเหลวในการบริโภคของเหลวเมื่อทำอัลตราซาวด์ทางช่องท้องเท่านั้น
การออกกำลังกายที่แข็งแกร่งก่อนการคัดกรองครั้งแรกควรได้รับการยกเว้น คุณแม่ในอนาคตควรจำไว้ว่าแม้กิจกรรมในครัวเรือนตามปกติในระหว่างตั้งครรภ์สามารถนำไปสู่การบิดเบือนผลลัพธ์ แพทย์ทราบว่าการทำความสะอาดอพาร์ทเมนต์ตามปกติในวันก่อนเดินทางไปยังห้องปฏิบัติการสามารถนำไปสู่ผลการทดสอบที่ไม่น่าเชื่อถือ
ความเครียดทางจิตใจและอารมณ์ที่แข็งแกร่งก่อนการศึกษาก็ควรได้รับการยกเว้น คุณแม่ในอนาคตที่กังวลหรือวิตกกังวลไม่ควร ไม่เพียง แต่ก่อนการตรวจคัดกรองครั้งแรก แต่ตลอดระยะเวลาของการตั้งครรภ์
ความเครียดที่ยืดเยื้อนำไปสู่การหยุดชะงักของอวัยวะภายในซึ่งในที่สุดนำไปสู่การบิดเบือนของผลลัพธ์
เป็นอย่างไรบ้าง
การคัดกรองแบ่งออกเป็นหลายขั้นตอน โดยปกติคนแรกคือ ไปเที่ยวแคมป์ปิ้งแล็บ คุณสามารถทำการทดสอบได้ทั้งในคลีนิกหญิงทั่วไปและในแบบส่วนตัว
ในกรณีแรกคุณต้องมีผู้อ้างอิงสำหรับการทดสอบซึ่งสูติแพทย์นรีแพทย์มีปัญหาในการให้คำปรึกษา แบบฟอร์มการแพทย์นี้แสดงถึงข้อมูลส่วนบุคคลของผู้ป่วยรวมถึงระยะเวลาโดยประมาณของการตั้งครรภ์
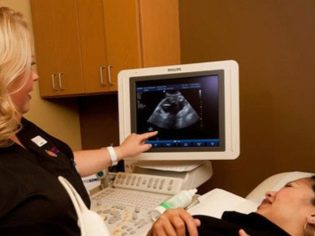
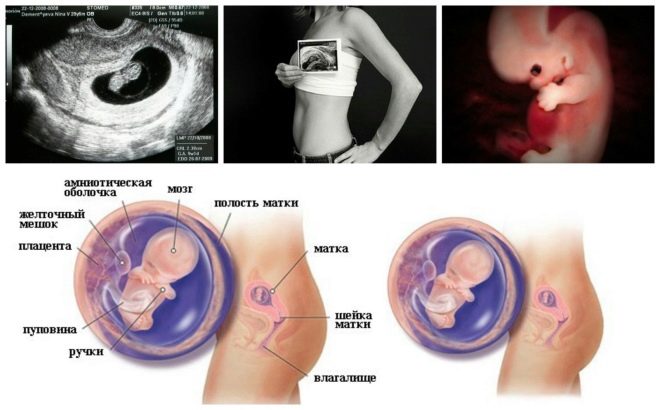
ขั้นตอนการคัดกรองต่อไปคือ การถือครองอัลตราซาวนด์. ในระยะแรกการวิจัยนี้สามารถทำได้หลายวิธี หากหญิงตั้งครรภ์ไม่มีข้อห้ามทางการแพทย์ใด ๆ ให้ทำการตรวจ transvaginal เพื่อจุดประสงค์นี้จะใช้เซ็นเซอร์อัลตราโซนิกพิเศษซึ่งเสียบเข้าไปในช่องคลอด
มีข้อห้ามทางการแพทย์หลายประการสำหรับการศึกษา transvaginal:
- เหล่านี้รวมถึงโรคเฉียบพลันใด ๆ ของอวัยวะสืบพันธุ์ภายในของแม่
- เฉียบพลัน colpitis หรือช่องคลอดอักเสบเป็นเหตุผลในการเลือกวิธีการอัลตราซาวนด์ทางเลือก
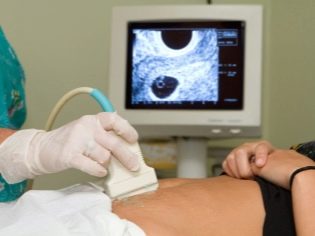
ในกรณีนี้ทำงานอยู่แล้ว การตรวจทางช่องท้อง สำหรับความประพฤติของเขาแพทย์ใช้เซ็นเซอร์อัลตร้าซาวด์พิเศษซึ่งขับท้องของคุณแม่ในอนาคต ภาพในกรณีนี้ปรากฏบนหน้าจอพิเศษ - จอภาพ ในระหว่างการศึกษาคุณแม่ในอนาคตจะได้พบกับลูกในอนาคตของเธอกับแพทย์ ในการสำรวจดังกล่าวอาจมีอยู่และลูกพ่อ
เพื่อให้ได้ภาพที่ดีขึ้นผู้เชี่ยวชาญด้านอัลตร้าซาวด์จึงใช้เจลวินิจฉัยพิเศษ มันถูกนำไปใช้กับผิวของ "ท้อง" ท้องทันทีก่อนขั้นตอน คุณไม่ควรกลัวผลกระทบเชิงรุกของเจลนี้กับคุณแม่ในอนาคต องค์ประกอบของมันไม่แพ้ง่ายอย่างสมบูรณ์
การตรวจอัลตร้าซาวด์จะดำเนินการบนโซฟาพิเศษ แม่ในอนาคตวางอยู่บนหลังของเขา ในระยะแรกของการตั้งครรภ์เป็นไปได้ที่จะทำการวิจัยในตำแหน่งนี้เฉพาะในสถานการณ์เหล่านั้นเมื่อแม่ในอนาคตมีความโค้งทางพยาธิวิทยาของมดลูกคุณอาจต้องเลี้ยวไปทางซ้ายหรือขวา
หากมีการศึกษาในคลินิกปกติผู้หญิงควรนำผ้าเช็ดตัวติดตัวไปด้วย มันจะต้องมีเพื่อวางบนโซฟา
นอกจากนี้ยังจำเป็นต้องใช้ผ้าเช็ดหน้าหรือกระดาษเช็ดปากแบบพิเศษ พวกเขาจะต้องเพื่อที่จะลบส่วนที่เหลือของการวินิจฉัยเจลจากช่องท้อง
สิ่งที่แสดงให้เห็น?
ในการคัดกรองครั้งแรกแพทย์ตรวจสอบเครื่องหมายทางชีวเคมีที่สำคัญหลายประการ ความผิดปกติใด ๆ จะต้องได้รับการประเมินโดยสูติแพทย์ - นรีแพทย์
ด้วยการตั้งครรภ์แฝดหรือแฝดสามตัวบ่งชี้ทางชีวเคมีในระยะนี้ของการตั้งครรภ์อาจแตกต่างกันบ้าง
เกี่ยวกับ PAPP-A
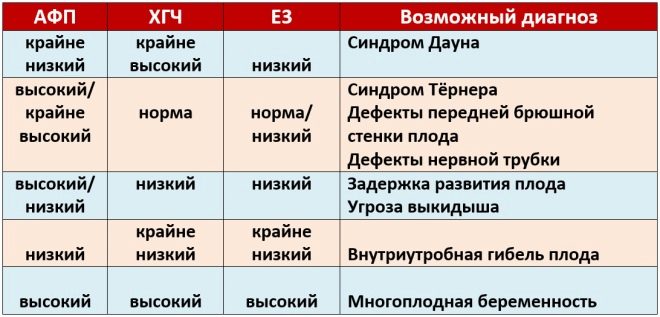
เครื่องหมายชีวเคมีเฉพาะนี้ใช้เพื่อประเมินความเสี่ยงของความผิดปกติทางพันธุกรรมและโครโมโซม พลาสม่าโปรตีนเอหรือ PAPP-A ที่เกี่ยวข้องกับการตั้งครรภ์ยังทำให้สามารถระบุโรคเหล่านี้ได้ในระยะแรกของการก่อตัว สารนี้ในระหว่างการพัฒนาของทารกในครรภ์ที่ผลิตโดยสหชาติ
การส่งมอบการวิเคราะห์นี้มีความจำเป็นสำหรับคุณแม่ในอนาคตที่ได้ตั้งครรภ์ทารก หลังจาก 35 ปี. นอกจากนี้ควรมีการศึกษาเช่นนี้ในผู้หญิงที่ได้รับการวินิจฉัยว่าติดเชื้อเอชไอวีหรือตับอักเสบบีและซี
ค่าปกติของตัวบ่งชี้นี้ขึ้นอยู่กับระยะเวลาของการตั้งครรภ์ ในระยะเวลา 12 สัปดาห์สูติศาสตร์เกณฑ์นี้คือ 0.7-4.76 IU / ml สัปดาห์หน้าค่ามาตรฐานของตัวบ่งชี้นี้คือ 1.03-6 IU / ml
หากในช่วงเวลาของการตั้งครรภ์ค่านี้ต่ำกว่าเกณฑ์ปกติอย่างมีนัยสำคัญสิ่งนี้อาจบ่งบอกถึงการปรากฏตัวของพยาธิสภาพทางพันธุกรรม
ในสถานการณ์เช่นนี้แพทย์จะต้องส่งแม่ในอนาคตเพื่อรับการวินิจฉัยเพิ่มเติม
เกี่ยวกับ chorionic gonadotropin
ในระหว่างการศึกษาจะมีการพิจารณาเศษเสี้ยวของสารนี้เป็นพิเศษ ฮอร์โมนนี้เรียกว่าเอชซีจี ในช่วงระยะเวลาทั้งหมดของการตั้งครรภ์ความเข้มข้นของสารแตกต่างกันไป ในสัปดาห์แรกมันจะสูงสุด เนื้อหาของ gonadotropin จะลดลงอย่างมีนัยสำคัญทันทีก่อนการคลอดบุตร
gonadotropin หลังการปฏิสนธิเมื่อเซลล์ไข่ผสานกับเซลล์อสุจิจะเพิ่มขึ้นอย่างมาก ในกรณีนี้การร้องประสานเสียงเริ่มผลิตส่วนแรกของ HCG เกือบ ในชั่วโมงแรกหลังการตั้งครรภ์
ความเข้มข้นในเลือดของสารนี้เพิ่มขึ้นอย่างมีนัยสำคัญในการตั้งครรภ์หลายครั้งเช่นเดียวกับในบางสถานการณ์ทางพยาธิวิทยา
ในไตรมาสที่สองตัวบ่งชี้นี้มีเสถียรภาพและในทางปฏิบัติจะไม่เพิ่มขึ้น สถานการณ์นี้ยังคงอยู่จนกว่าจะมีการจัดส่ง การลดลงของความเข้มข้นของเอชซีจีในไตรมาสสุดท้ายของการตั้งครรภ์คือสรีรวิทยา มันเป็นสิ่งจำเป็นสำหรับการคลอดบุตรตามธรรมชาติ
เพื่อความสะดวกในการใช้งานแพทย์ได้สร้างตารางพิเศษขึ้นซึ่งทำให้ตัวชี้วัดปกติของเอชซีจี สูตินรีแพทย์ใช้ในการทำงานประจำวัน ด้านล่างนี้คือ ตารางที่มีดัชนี gonadotropin ปกติรวมอยู่ในการคัดกรองครั้งแรก:
อายุครรภ์ (ในสัปดาห์สูติแพทย์) | ความเข้มข้นของ HCG |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
เกี่ยวกับอัลตร้าซาวด์
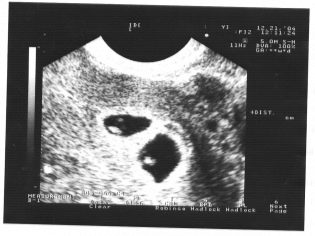
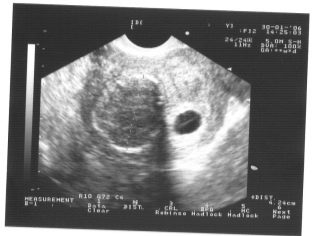
ลองนึกภาพการฉายครั้งแรกที่ไม่มีอัลตร้าซาวด์เป็นไปไม่ได้ แพทย์ได้พัฒนาเกณฑ์หลายประการสำหรับการประเมินพัฒนาการของมดลูก พวกเขาแตกต่างกันในแต่ละไตรมาสของการตั้งครรภ์
สัปดาห์แรกของการตั้งครรภ์ค่อนข้างเร็ว ความถี่ของข้อผิดพลาดทางเทคนิคและข้อผิดพลาดในเวลานี้ค่อนข้างสูง
ในระหว่างการคัดกรองครั้งแรกผู้เชี่ยวชาญอัลตร้าซาวด์ที่มีประสบการณ์สามารถกำหนดเพศของเด็กได้ หากเด็กชายหรือเด็กหญิงในอนาคตไม่เบี่ยงเบนจากเซ็นเซอร์อัลตราโซนิกก็สามารถมองเห็นได้อย่างชัดเจน
กำหนดเพศของทารกในอนาคต เกือบ 12 สัปดาห์เป็นไปไม่ได้. ความเสี่ยงของข้อผิดพลาดในกรณีนี้สูงมาก
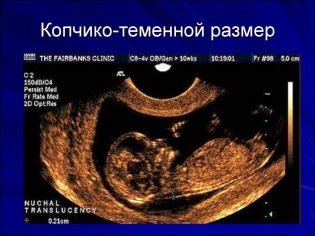
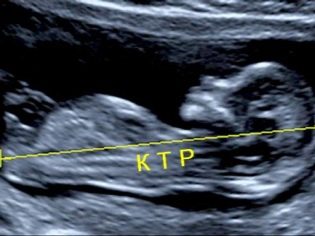
เกี่ยวกับก้นกบขนาดขม่อม
ขนาด Copical-Parietal (CTR) เป็นสิ่งสำคัญมากในการประเมินการพัฒนาของทารกในครรภ์ เกณฑ์นี้จำเป็นต้องเปรียบเทียบกับน้ำหนักของทารกและระยะเวลาของการตั้งครรภ์ มีรูปแบบที่ชัดเจนคือ - "ผลไม้เก่า" ยิ่งมีขนาดใหญ่เท่าก้นกบ - ข้างขม่อม
ในระหว่างการคัดกรองครั้งแรกค่า CTE ปกติมีดังนี้:
- ในสัปดาห์ที่ 10 - 24-38 มม.
- ในสัปดาห์ที่ 11 - 34-50 มม.
- ในสัปดาห์ที่ 12 - 42-59 มม.
- ในสัปดาห์ที่ 13 - 51-75 มม.
คุณแม่ในอนาคตเริ่มกังวลมากถ้าตัวบ่งชี้นี้เบี่ยงเบนจากบรรทัดฐาน ไม่ควรตื่นตระหนก ความเบี่ยงเบนเล็กน้อยของตัวบ่งชี้นี้อาจไม่ได้เกิดจากการปรากฏตัวของพยาธิสภาพใด ๆ KTR ขนาดเล็กอาจเป็นเด็กเล็ก โดยเฉพาะอย่างยิ่งบ่อยครั้งที่คุณสมบัตินี้เกิดขึ้นในเด็กซึ่งผู้ปกครองก็มีความสูงน้อยเช่นกัน
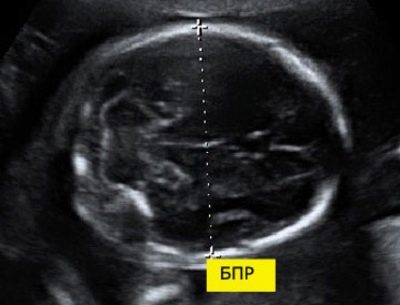
ขนาด Pro ทวิภาคี
ในการคำนวณตัวบ่งชี้นี้จะวัดระยะเชิงเส้นระหว่างหินสองข้างที่วัดได้ แพทย์ก็เรียกพารามิเตอร์นี้ว่า - "ขนาดหัว" การประเมินความผิดปกติของอัลตร้าซาวด์นี้ช่วยให้คุณระบุโรคที่เป็นอันตรายของทารกในครรภ์ซึ่งบางคนอาจนำไปสู่การทำแท้งที่เกิดขึ้นเอง
ที่การพัฒนาของทารกในครรภ์ 11 สัปดาห์ตัวเลขนี้อยู่ที่ 13-21 มม. ภายในสัปดาห์ที่ 12 จะเปลี่ยนเป็น 18-24 มม. หนึ่งสัปดาห์ต่อมารูปนี้มีขนาด 20-28 มม. แล้ว การเบี่ยงเบนใด ๆ จากบรรทัดฐานอาจเป็นการรวมตัวกันของโรคที่เกิดขึ้นใหม่
ศีรษะที่ใหญ่เกินไปของทารกในครรภ์ที่มีกระดูกเชิงกรานแคบ ๆ ของแม่อาจเป็นข้อบ่งชี้สำหรับการผ่าตัดคลอด อย่างไรก็ตามความจำเป็นในการรักษาด้วยการผ่าตัดนั้นจะเกิดขึ้นเฉพาะในช่วงไตรมาสที่ 3 ของการตั้งครรภ์
ในสถานการณ์เช่นนี้แพทย์แนะนำให้คุณใช้ระบบการวินิจฉัยอีกสองระบบ
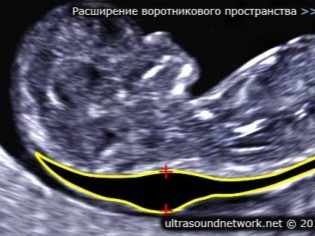
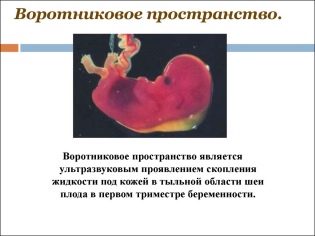
เกี่ยวกับความหนาของพื้นที่ปก
นอกจากนี้ตัวบ่งชี้นี้เป็นสิ่งที่แพทย์เรียกว่าขนาดของคอพับ ในลักษณะที่ปรากฏ - มันคือการศึกษาที่โค้งมน มันตั้งอยู่ระหว่างคอและพื้นผิวด้านบนของผิวพับของทารกในครรภ์ มันคือการสะสมของของเหลว การศึกษานี้ดำเนินการอย่างแม่นยำในไตรมาสแรกของการตั้งครรภ์เนื่องจากการมองเห็นได้ชัดเจน
ความหนาของพื้นที่ปลอกคอ ค่อยๆลดลง. เมื่อถึงสัปดาห์ที่ 16 ของการตั้งครรภ์การก่อตัวนี้ไม่ได้มองเห็นได้จริง ค่าปกติที่ 12 สัปดาห์การคลอดบุตรของการพัฒนามดลูกอยู่ที่ 0.8-2.2 มม. หนึ่งสัปดาห์ต่อมาค่านี้มีอยู่แล้ว 0.7-2.5 มม.
การเปลี่ยนแปลงในตัวบ่งชี้นี้มักจะเป็นการรวมตัวกันของ trisomy พยาธิสภาพที่เป็นอันตรายเหล่านี้แสดงออกมาจากโรคทางพันธุกรรมต่างๆ
นี่คือวิธีที่กลุ่มอาการของโรค Edwards และ Patau, Down syndrome และ Shereshevsky-Turner Trisomy เป็นพยาธิสภาพเมื่อแทนที่จะเป็นชุดไบนารีของโครโมโซมโครโมโซมที่สาม "พิเศษ" อื่นจะปรากฏในชุดพันธุกรรม
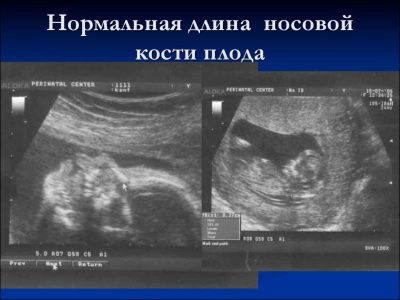
เกี่ยวกับกระดูกจมูก
การก่อตัวของกระดูกนี้เป็นเกณฑ์ที่สำคัญมากสำหรับการวินิจฉัยด้วยคลื่นเสียงความถี่สูงในการคัดกรองครั้งแรก กระดูกจมูกมีความยาวมีรูปร่างเป็นรูปสี่เหลี่ยมยาว นี่คือการศึกษาคู่ ในระหว่างการศึกษาแพทย์จะต้องวัดความยาวขององค์ประกอบกระดูกนี้ ที่ระยะเวลาในการพัฒนามดลูก 12-13 สัปดาห์กระดูกจมูกมีขนาด 3.1–4.2 มม.
หากองค์ประกอบกระดูกในเด็กขาดหายไปก็สามารถพูดได้ เกี่ยวกับการปรากฏตัวของโรคทางพันธุกรรมหรือโครโมโซม การลดความยาวของกระดูกจมูกก็เป็นผลมาจากโรคที่เกิดขึ้นใหม่
ในช่วงสัปดาห์ที่ 10-11 ผู้เชี่ยวชาญด้านอัลตร้าซาวด์ที่มีประสบการณ์สามารถตัดสินได้ว่ามีหรือไม่มีองค์ประกอบของกระดูกนี้
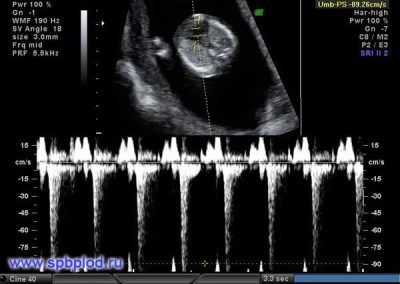
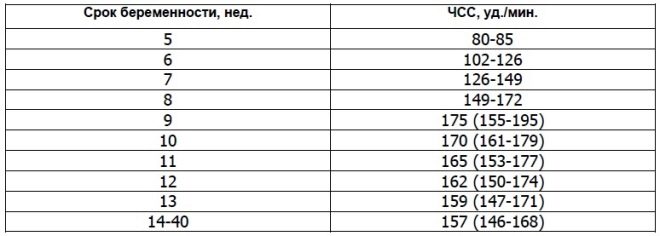
เกี่ยวกับอัตราการเต้นของหัวใจ
พารามิเตอร์ที่สำคัญนี้พิจารณาจากการคัดกรองครั้งแรกและในสัปดาห์อื่น ๆ ทั้งหมดของการตั้งครรภ์ หากอัตราการเต้นของหัวใจเบี่ยงเบนไปจากค่าปกติแสดงว่ามีปัญหาในร่างกายของทารกในครรภ์ การเบี่ยงเบนที่สำคัญของตัวบ่งชี้นี้สามารถเกิดขึ้นได้แม้จะมีพยาธิสภาพที่อันตรายมาก - ความไม่เพียงพอของรก
นักวิทยาศาสตร์พบว่ากล้ามเนื้อหัวใจของทารกในครรภ์เริ่มหดตัว ในสัปดาห์ที่สามหลังจากความคิด มันเป็นไปได้ที่จะตรวจสอบสัญญาณนี้แล้วจากสัปดาห์ที่ 6 สูติกรรม สำหรับการประเมินที่ถูกต้องของตัวบ่งชี้นี้อัตราการเต้นหัวใจของทารกในครรภ์และแม่ของมันมีความสัมพันธ์
ที่ 10 สัปดาห์ของการตั้งครรภ์อัตราของตัวบ่งชี้นี้คือ 160-179 ครั้งต่อนาที ในสัปดาห์ที่ 11 - 153-178 ภายในสัปดาห์ที่ 12 ของการตั้งครรภ์ตัวเลขนี้จะอยู่ที่ 150-174 ครั้งต่อนาที
ในช่วง 4-6 สัปดาห์แรกของการพัฒนาของทารกในครรภ์ อัตราการเต้นของหัวใจเพิ่มขึ้น 3 ครั้งต่อวัน ด้วยความช่วยเหลือของอุปกรณ์อัลตราโซนิกที่มีความแม่นยำสูงตัวเลขนี้ถูกกำหนดไว้อย่างดี สำหรับการศึกษาผู้เชี่ยวชาญอัลตราซาวนด์ใช้โหมดตรวจหัวใจพิเศษซึ่งเรียกว่าสี่ห้อง จะช่วยให้คุณพิจารณา atria และ ventricles
หากตรวจพบสิ่งผิดปกติต่าง ๆ ในระหว่างการตรวจอัลตราซาวด์การถ่ายภาพดอปเลอร์อาจจำเป็น ช่วยตรวจจับการไหลเวียนของเลือดผิดปกติในลิ้นหัวใจ
สำรอกดังกล่าวอาจบ่งบอกถึงการก่อตัวของโรคหัวใจที่เป็นอันตราย เพื่อแก้ไขความผิดปกติที่เกิดขึ้นในกรณีนี้การผ่าตัดหัวใจอาจจำเป็นต้องได้รับการผ่าตัดทันทีหลังคลอด
ขนาดของสมองเป็นตัวแปรสำคัญที่ศึกษา ในขั้นตอนของการพัฒนามดลูกนี้แพทย์ยังไม่สามารถประเมินโครงสร้าง intracerebral ทั้งหมดได้ ความสมมาตรของโครงสร้างของพวกเขาพูดถึงการพัฒนาปกติของสมอง
ผู้เชี่ยวชาญด้านอัลตร้าซาวด์ที่มีประสบการณ์ยังกำหนดตำแหน่งและคุณสมบัติโครงสร้างของ chorion
การประเมินโครงสร้างปากมดลูกเป็นข้อบ่งชี้ที่สำคัญมาก ในระหว่างการตรวจอัลตราซาวด์แพทย์ยังประเมินขนาดและลักษณะโครงสร้างของอวัยวะสืบพันธุ์ภายในของแม่ในอนาคต
การประเมินการไหลเวียนของเลือดในมดลูกเป็นตัวบ่งชี้ที่สำคัญมากซึ่งจะถูกตรวจสอบในระหว่างการคัดกรองครั้งแรก โรคใด ๆ ที่ตรวจพบในขั้นตอนนี้มีความสำคัญมากในการทำนายอนาคตของการพัฒนาของการตั้งครรภ์ การไหลเวียนของเลือดในมดลูกลดลงสามารถนำไปสู่ภาวะแทรกซ้อนที่ร้ายแรง - การพัฒนาของการขาดออกซิเจนของทารกในครรภ์
เสียงมดลูกเพิ่มขึ้น - สภาพไม่เอื้ออำนวย หากแพทย์พบอาการนี้ในระหว่างตั้งครรภ์ดังนั้นตามกฎแล้วพวกเขาเสนอแม่ที่คาดหวังให้เข้ารับการรักษาในโรงพยาบาลเพื่อรักษา ที่นั่นเธอจะได้รับการรักษาที่จำเป็นซึ่งจะช่วยกำจัด hypertonus และทำให้การไหลเวียนของเลือดรกเป็นปกติ
เกี่ยวกับ MoM
Multiple median หรือ MoM เป็นตัวบ่งชี้เฉพาะที่แพทย์ใช้เพื่อระบุโรคทางพันธุกรรมในทารกในครรภ์ คำนวณโดยใช้โปรแกรมคอมพิวเตอร์พิเศษ
สำหรับการคำนวณต้องมีการแนะนำของตัวชี้วัดเริ่มต้นของแม่ในอนาคตเช่นเดียวกับผลของการได้รับผลลัพธ์ของอัลตร้าซาวด์
แพทย์เชื่อว่าเป็นอัตราปกติ จาก 0.5 ถึง 2.5 สำหรับการตีความที่ถูกต้องของตัวบ่งชี้ที่ได้รับแพทย์ยังคำนึงถึงจำนวนของโรคที่เกี่ยวข้องในหญิงตั้งครรภ์เผ่าพันธุ์ของเธอเช่นเดียวกับพารามิเตอร์ที่จำเป็นอื่น ๆ ความผิดปกติเป็นอาการของโรคทางพันธุกรรมหรือโครโมโซม
การคัดกรองทางพันธุกรรม
หากหลังจากการตรวจคัดกรองแพทย์จะตรวจสอบสัญญาณของโรคทางพันธุกรรมในทารกแล้วแม่ในอนาคตจะถูกส่งไปให้คำปรึกษาทางพันธุกรรมแน่นอน
การไปพบแพทย์นี้จะไม่ฟุ่มเฟือยสำหรับผู้หญิงที่มีญาติสนิทมีโรคโครโมโซมใด ๆ ประวัติที่เป็นภาระของความผิดปกติ แต่กำเนิดต่างๆ - เหตุผลสำคัญที่จะดึงดูดพันธุศาสตร์ครอบครัวเพื่อขอคำปรึกษา
ตัวอย่างเช่นถ้อยคำ“ ความเสี่ยงของการเกิดโรคดาวน์ในทารกคือ 1: 380” ชี้ให้เห็นว่าจากเด็กทารกที่มีสุขภาพดี 380 คนเด็กเพียงคนเดียวเท่านั้นที่มีโรคประจำตัว
สูติแพทย์และนรีแพทย์ระบุกลุ่มที่มีความเสี่ยงสูงหลายกลุ่มผู้หญิงที่ตกอยู่ในหมวดหมู่นี้ควรได้รับการส่งต่อไปยังการปรึกษาหารือทางพันธุศาสตร์ ผู้เชี่ยวชาญเชื่อว่าความเสี่ยงสูงต่อการเกิดพยาธิสภาพคืออัตราส่วน 1: 250-1: 380
แพทย์หลั่งความผิดปกติของโครโมโซมที่พบบ่อยที่สุดหลายอย่างออกมา ซึ่งมักพัฒนาในไตรมาสแรกของการตั้งครรภ์:
- Patau syndrome เป็นหนึ่งในโรคเหล่านี้ มันโดดเด่นด้วยโครโมโซม trisomy 13 คู่
- โครโมโซม 3 อันเพิ่มเติมใน 21 คู่นำไปสู่การพัฒนาของโรคลง ในกรณีนี้ 47 ปรากฏขึ้นแทน 46 โครโมโซมในชุดพันธุกรรมของทารก
- การสูญเสียหนึ่งในโครโมโซมในโครโมโซมของทารกนำไปสู่การพัฒนาของโรคทางพันธุกรรมที่อันตรายมาก - ดาวน์ซินโดร Shereshevsky-Turner พยาธิสภาพนี้ประจักษ์โดยความล่าช้าที่เด่นชัดของเด็กป่วยในการพัฒนาทางร่างกายและจิตใจจากเพื่อนสุขภาพของพวกเขา
- การปรากฏตัวของโครโมโซมที่สามเพิ่มเติมในคู่ที่ 18 เป็นสัญญาณของโรคเอ็ดเวิร์ดส์ พยาธิวิทยานี้ไม่เอื้ออำนวยอย่างยิ่ง มันมักจะรวมกับการก่อตัวของความผิดปกติ แต่กำเนิดที่แตกต่างกันและความผิดปกติ ในบางกรณีโรคประจำตัวนี้อาจเข้ากันไม่ได้กับชีวิต
เด็กที่มีรูปแบบอาการเอ็ดเวิร์ดหรือพาต้าไม่ค่อยมีชีวิตอยู่ถึงหนึ่งปี เด็กที่เป็นโรคนี้มีอายุยืนยาวกว่า อย่างไรก็ตามคุณภาพชีวิตของทารกเหล่านี้ได้รับผลกระทบอย่างมีนัยสำคัญ
เด็กที่“ พิเศษ” นั้นต้องได้รับการดูแลอย่างเอาใจใส่และเอาใจใส่พ่อแม่เป็นประจำ
ดำเนินการตรวจคัดกรองทางพันธุกรรม ในทุกประเทศ ในเวลาเดียวกันเฉพาะรายการของการวิเคราะห์ทางชีวเคมีที่รวมอยู่ในการสำรวจจะแตกต่างกัน ทันทีที่ควรสังเกตว่าตัวชี้วัดการทำแท้งในประเทศต่าง ๆ นั้นแตกต่างกัน สถานการณ์นี้ส่วนใหญ่เกิดจากการขัดเกลาทางสังคมของผู้ที่มีอาการทางพันธุกรรมในต่างประเทศดีขึ้น
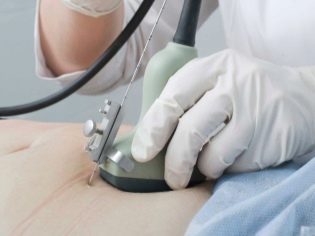
โรคทางพันธุกรรมเป็นโรคที่ค่อนข้างอันตราย สถานประกอบการของการวินิจฉัยดังกล่าวโดยเฉพาะผลลัพธ์ของการคัดกรองไม่ได้ทำ เพื่อชี้แจงพยาธิสภาพโครโมโซมนักพันธุศาสตร์อาจกำหนดให้มีการวิจัยเพิ่มเติมกับหญิงตั้งครรภ์ บางคนก็รุกราน
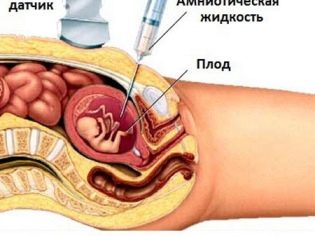
การได้รับการเก็บรวบรวมจีโนมของทารกในครรภ์มักจะดำเนินการ การตรวจชิ้นเนื้อ chorion ในบางสถานการณ์จำเป็นต้องเจาะถุงน้ำคร่ำ การศึกษานี้เรียกว่าการเจาะน้ำคร่ำ นอกจากนี้ในระหว่างขั้นตอนการวินิจฉัยนี้ผู้เชี่ยวชาญจะนำน้ำคร่ำไปวิเคราะห์
การตรวจชิ้นเนื้อรกเป็นการศึกษาแบบรุกรานที่จำเป็นในการแยกพยาธิสภาพรวมของเยื่อหุ้มทารกในครรภ์ ในการตรวจร่างกายแพทย์จะใช้เข็มเจาะพิเศษที่เจาะผิวหนังของหญิงตั้งครรภ์ การติดเชื้อทุติยภูมิมีความเสี่ยงในระหว่างขั้นตอนนี้ มันคุ้มค่าที่จะดำเนินการวิจัยนี้ภายใต้ข้อบ่งชี้ทางการแพทย์ที่เข้มงวดเพื่อยกเว้นเงื่อนไขที่เป็นอันตรายต่อชีวิตของทารกในครรภ์
ด้วยความช่วยเหลือของ Cordocentesis แพทย์สามารถเปิดเผยโรคต่าง ๆ ในทารก สำหรับเรื่องนี้มีการสอบสวน เลือดจากสายสะดือ เวลาของกระบวนการดังกล่าวอาจแตกต่างกัน บ่อยครั้งที่จำเป็นต้องมีการตรวจร่างกายแบบรุกราน
แพทย์หลายคนเชื่อว่าความเสี่ยงในการเกิดโรคทางพันธุกรรมนั้นสัมพันธ์โดยตรงกับอายุ
ผู้หญิงที่ตัดสินใจตั้งครรภ์ทารกหลังอายุ 40 ปีควรคิดอย่างจริงจังเกี่ยวกับการตัดสินใจเช่นนี้ แพทย์มักแนะนำให้พวกเขาติดต่อ เพื่อปรึกษาพันธุศาสตร์ ยังอยู่ในขั้นตอนการวางแผนการตั้งครรภ์
หากในระหว่างการคัดกรองแพทย์ได้สร้างสัญญาณของโรคทางพันธุกรรมที่เป็นอันตรายจากนั้นเขาจะต้องเตือนแม่ในอนาคตเกี่ยวกับเรื่องนี้ เข้ากันไม่ได้กับโรคในชีวิตเป็นข้อบ่งชี้ที่แน่นอนสำหรับการทำแท้ง การตัดสินใจขั้นสุดท้ายของคำถามนี้ยังคงอยู่สำหรับผู้หญิง
ผลการถอดรหัส
ตีความเพียงหนึ่งการวิเคราะห์หรืออัลตราซาวนด์ไม่สามารถในการสร้างการวินิจฉัยนั้นจำเป็นต้องมีการประเมินที่ครอบคลุมของการทดสอบที่ได้รับทั้งหมดและข้อสรุปของอัลตร้าซาวด์ ผลลัพธ์จะถูกตีความโดยสูติแพทย์นรีแพทย์ที่ตรวจสอบหญิงตั้งครรภ์ ในกรณีที่ยากลำบากทางคลินิกอาจจำเป็นต้องปรึกษาแพทย์
กลุ่มอาการของโรคเอ็ดเวิร์ดส์ยังมาพร้อมกับการลดลงของความเข้มข้นของ PAPP-A ในเลือด นอกจากนี้สำหรับพยาธิวิทยานี้มีลักษณะโดยผิดปกติของมนุษย์ chorionic gonadotropin โรคนี้เกิดขึ้นในเด็กทารกที่มีความถี่ 1: 8000 ในการคัดกรองครั้งแรกมันค่อนข้างยากที่จะระบุความผิดปกติ แต่กำเนิดของอวัยวะภายใน พวกมันถูกตรวจพบโดยทารกในครรภ์แล้วในระหว่างการตรวจคัดกรอง 2 และ 3
ตัวชี้วัดหลักของการสแกนอัลตร้าซาวด์ช่วยให้แพทย์สามารถระบุพยาธิสภาพต่าง ๆ ในทารกในระยะแรกของการก่อตัว ดังนั้นการเพิ่มขนาด biparietal อาจเป็นสัญญาณของการพัฒนาไส้เลื่อนของเนื้อเยื่อสมองหรือเนื้องอกที่กำลังเติบโต ตามกฎแล้วโรคดังกล่าวถือว่าไม่สอดคล้องกับชีวิตและเป็นข้อบ่งชี้ในการทำแท้ง
hydrocephalus ของสมองในทารกในครรภ์ก็ประจักษ์โดยการเพิ่มขนาด biparietal เพื่อประเมินสภาพทางพยาธิวิทยานี้การเปลี่ยนแปลงจะต้องมีการประเมิน ในการทำเช่นนี้แพทย์สั่งให้ทำอัลตราซาวด์ซ้ำหลายครั้งซึ่งจำเป็นสำหรับการตั้งครรภ์ในไตรมาสต่อไป การเปลี่ยนแปลงเชิงลบของการพัฒนาของรัฐนี้อาจนำไปสู่ การทำแท้งและการรักษาพยาบาลฉุกเฉิน
ผู้เชี่ยวชาญที่มีประสบการณ์ในการคัดกรองครั้งแรกยังสามารถเปิดเผยข้อบกพร่องต่าง ๆ ในโครงสร้างของหลอดประสาท แพทย์เรียกสภาพพยาธิสภาพนี้ว่า meningoencephalocele ซินโดรม Corne de Lange เป็นพยาธิสภาพทางพันธุกรรมที่หายากมากที่ไม่เข้ากับชีวิต
ไส้เลื่อน Cord เป็นอีกหนึ่งความผิดปกติ แต่กำเนิดที่เป็นอันตรายซึ่งมาพร้อมกับการหยุดชะงักของอวัยวะภายในหลายอย่าง ในรัฐนี้พวกเขาตกอยู่ในพื้นที่ของผนังหน้าท้องของทารกในครรภ์ พยาธิวิทยานี้ไม่เอื้ออำนวยอย่างยิ่ง
การเบี่ยงเบนจากค่าปกติในการวิเคราะห์ทางชีวเคมีเป็นสัญญาณสำคัญของการพัฒนาของโรคทางพันธุกรรม การลดลงของ PAPP-A มักปรากฏในกลุ่มอาการดาวน์ พยาธิสภาพนี้ระบุในช่วงเวลาของการพัฒนามดลูกของทารกในครรภ์นี้อาจเป็นสัญญาณที่ชัดเจนของการแท้งบุตรที่เกิดขึ้นเองหรือการทำแท้งที่เกิดขึ้นเอง
โรค Smith-Opitz เป็นหนึ่งในโรคทางพันธุกรรมที่อันตรายที่สุดที่สามารถสงสัยได้ในระหว่างการตรวจคัดกรองครั้งแรก มันเกิดจากการกลายพันธุ์ที่แข็งแกร่งในเครื่องพันธุกรรม พยาธิสภาพนี้มีเอกลักษณ์เฉพาะด้วยความผิดปกติแบบรวมของการสังเคราะห์โคเลสเตอรอล, พยาธิสภาพของระบบประสาท, รวมถึงความผิดปกติของกระดูกและข้อ โรคนี้เกิดขึ้นไม่บ่อยนัก - ด้วยความน่าจะเป็น 1: 25,000
.
gonadotropin ที่เพิ่มขึ้นเป็นผลมาจากการเกิดโรคในร่างกายของทารกในครรภ์ เอชซีจีสูงอาจเกิดขึ้นในบางโรคที่เกิดขึ้นในอนาคตแม่ในระหว่างตั้งครรภ์ของเธอ โดยปกติแล้วรูปแบบที่รุนแรงของโรคเบาหวานเช่นเดียวกับที่แข็งแกร่ง toxicosis.
เอชซีจีที่ลดลงมักจะเป็นสัญญาณของการตั้งครรภ์ทางพยาธิวิทยา เงื่อนไขนี้ยังสามารถพัฒนาได้ด้วยความไม่เพียงพอของรก พยาธิสภาพนี้สามารถนำไปสู่การขาดออกซิเจนอย่างรุนแรง เพื่อประเมินความเสี่ยงของการก่อตัวของโรคต่าง ๆ แพทย์ใช้โปรแกรมพิเศษที่เรียกว่า Prisca
หลังจากทำการวินิจฉัยโรคด้วยคอมพิวเตอร์แล้วแพทย์ที่ทำการศึกษาครั้งนี้ได้ข้อสรุปในมือของคุณแม่ในอนาคต มันระบุโรคทั้งหมดที่ระบุเช่นเดียวกับความเสี่ยงของการพัฒนาโรคทางพันธุกรรม
สิ่งที่มีผลต่อผลลัพธ์?
หากการตั้งครรภ์เกิดขึ้นจากการปฏิสนธินอกร่างกายตัวชี้วัดของการทดสอบทางชีวเคมีอาจแตกต่างกัน ในกรณีนี้การตีความผลลัพธ์ต้องเป็นไปอย่างระมัดระวัง:
- การวินิจฉัยจะดำเนินการสำหรับเด็กแต่ละคน ในกรณีนี้ chorionic gonadotropin อาจเกินค่าปกติได้ถึง 20% และ PAPP-A ตามกฎจะลดลง
- น้ำหนักที่มากเกินไปในอนาคตแม่เป็นอีกปัจจัยหนึ่งที่สามารถนำไปสู่การบิดเบือนผลลัพธ์ ในสภาพเช่นนี้ฮอร์โมนที่ศึกษาทั้งหมดจะเพิ่มขึ้น หากแม่ในอนาคตมีสัญญาณของการขาดมวลกายในกรณีนี้ในทางตรงกันข้ามความเข้มข้นของสารที่ใช้งานทางชีวภาพจะลดลงอย่างมีนัยสำคัญ
- การตั้งครรภ์หลายครั้ง - เหตุผลในการตีความผลลัพธ์ให้ละเอียดยิ่งขึ้น ในกรณีนี้เอชซีจีเพิ่มขึ้นอย่างมีนัยสำคัญ สามารถรักษาระดับ PAPP-A ไว้ในช่วงปกติได้ ไม่ควรทำการประเมินทางเครื่องหมายทางชีวเคมีโดยไม่มีอัลตร้าซาวด์ระหว่างตั้งครรภ์กับแฝดหรือแฝดในกรณีใด ๆ ไม่ควรดำเนินการ
- โรคเบาหวานที่ควบคุมไม่ได้นำไปสู่การหยุดชะงักของกระบวนการเผาผลาญอาหาร ท้ายที่สุดสิ่งนี้สามารถนำไปสู่การเบี่ยงเบนจากค่าปกติในการวิเคราะห์ทางชีวเคมี
ค่าใช้จ่ายในการวิจัยเท่าไหร่
ผ่านการตรวจคัดกรองครั้งแรกสามารถอยู่ในคลินิกปกติ อย่างไรก็ตามไม่ใช่สถาบันทางการแพทย์ทุกแห่งที่มีวัสดุและเทคนิคและอุปกรณ์ที่ดี บ่อยครั้งที่มันเกิดขึ้นว่าการศึกษาทางชีวเคมีจำนวนมากเพื่อดำเนินการในการปรึกษาหญิงปกติจะไม่ทำงาน ปัญหาดังกล่าวรุนแรงโดยเฉพาะอย่างยิ่งในการตั้งถิ่นฐานที่อาศัยอยู่ไม่กี่คน
ตรวจอัลตร้าซาวด์ยัง องค์ประกอบบังคับของการคัดกรองครั้งแรก. ในบางกรณีจะเป็นการดีกว่าที่จะทำการสำรวจเกี่ยวกับอุปกรณ์ในระดับผู้เชี่ยวชาญ น่าเสียดายที่สถาบันการแพทย์บางแห่งไม่ได้ติดตั้งอุปกรณ์ดังกล่าว การทำอัลตร้าซาวด์บนอุปกรณ์ของคลาสผู้เชี่ยวชาญเป็นสิ่งจำเป็นสำหรับหญิงตั้งครรภ์ที่มีโรคร้ายแรงของการตั้งครรภ์
คุณแม่ในอนาคตที่ทุกข์ทรมานจากโรคที่รุนแรงของอวัยวะภายในสามารถส่งไปยังศูนย์ปริกำเนิด โดยปกติแล้วหญิงตั้งครรภ์ที่มีข้อบกพร่องของหัวใจต่าง ๆ ไปที่นั่น
ในสถานการณ์เช่นนี้ความเสี่ยงในการพัฒนาข้อบกพร่องของมดลูกต่าง ๆ ในอนาคตของทารกเพิ่มขึ้นหลายครั้ง
การตรวจคัดกรองครั้งแรกสามารถทำได้ที่คลินิกเอกชนที่มีใบอนุญาต เนื้อเรื่องของความซับซ้อนของการวิจัยในกรณีนี้เป็นกฎที่สะดวกสบายมาก วัสดุสิ้นเปลืองทั้งหมดรวมอยู่ในค่าใช้จ่ายในการคัดกรองแล้ว
ค่าใช้จ่ายในการวินิจฉัยที่ซับซ้อนอาจแตกต่างกัน นอกจากนี้ยังแตกต่างกันอย่างมีนัยสำคัญในเมืองต่าง ๆ สำหรับการวิเคราะห์ทางชีวเคมีของแม่ในอนาคตจะต้องจ่าย จาก 1200 ถึง 3000 รูเบิล เมื่อขยายคอมเพล็กซ์ค่าใช้จ่ายอาจเพิ่มขึ้น 1.5-2 เท่า
ราคาของการตรวจอัลตร้าซาวด์มักจะเป็น 2,000-5,000 รูเบิล ค่าใช้จ่ายของขั้นตอนขึ้นอยู่กับคุณสมบัติของผู้เชี่ยวชาญที่ดำเนินการศึกษา
การตรวจสอบวิดีโอต่อไปนี้จะบอกสิ่งที่คุณสามารถเห็นได้ในการคัดกรองครั้งแรก