Hoe laat is de derde echografie tijdens de zwangerschap en op welke percentages van indicatoren gericht?
In het laatste trimester van de zwangerschap zal de aanstaande moeder een derde gepland onderzoek ondergaan, inclusief screening echografie. Deze procedure is niet alleen belangrijk om ervoor te zorgen dat artsen ervoor kunnen zorgen dat het kind en de vrouw in orde zijn. Dit is ook een geweldige kans om naar de baby te kijken, want nu is hij heel groot en kan hij veel doen. Dat is de derde echografie, die we in dit artikel zullen bespreken.
data
Echografie in het derde trimester is onderdeel van derde screening, dat daarnaast foetale cardiotocografie (CTG) en USDG (doplerometrie) omvat. Biochemische analyse van bloed voor de meeste zwangere vrouwen is niet langer vereist, maar in sommige gevallen wordt het ook uitgevoerd. Als in het eerste en in het tweede trimester de resultaten van de tests van bijzonder belang waren, dan komen aan het einde van de baby's term in de eerste plaats de gegevens naar voren die zijn verkregen als resultaat van de ultrasone diagnostiek.
De derde routine-echografie wordt meestal geprobeerd om te worden toegewezen voor de periode van 30 tot 36 verloskundige week. De beste wordt beschouwd als een studie gedurende een periode van 32-34 weken. Voor velen zal deze echografie niet de derde, maar de vijfde of zesde zijn, het hangt allemaal af van hoeveel vergelijkbare onderzoeken een vrouw in de eerste twee trimesters heeft ondergaan. Een echografie is niet verplicht en het ministerie van Volksgezondheid beveelt het alleen aan, maar als een vrouw geen onderzoek wil ondergaan, heeft niemand het recht om haar te dwingen.
Doel en indicaties
De derde echografie heeft verschillende belangrijke doelen:
- evaluatie van foetale ontwikkeling;
- beoordeling van de toestand van de placenta;
- beoordeling van de bereidheid van het maternale organisme voor de aankomende bevalling;
- keuze van de tactieken van levering.
Aangezien echografie in het derde trimester niet verplicht is en de toestemming van de vrouw vereist, proberen artsen te verduidelijken voor welke indicaties de echografie en doplerometrii in deze periode niet mogen worden verlaten.
Het eerste onderzoek is nodig voor:
- toekomstige moeders verwachten een tweeling of drieling;
- vrouwen die in eerdere stadia afwijkingen of afwijkingen van de normale loop van de zwangerschap hebben gehad;
- zwangere vrouwen met ernstige obstetrische voorgeschiedenis (in het verleden waren er miskramen, een groot aantal abortussen, gemiste zwangerschappen, vroeggeboorte);
- zwangere vrouwen die eerder kinderen hebben gehad met aangeboren genetische afwijkingen;
- vrouwen met een groot kind, evenals vrouwen van wie de kinderen eerder een echografie "toonden", "vertoonden" een ontwikkelingsachterstand van de normale waarden;
- zwangere vrouwen die eerder zijn gediagnosticeerd met lage of onvoldoende placentatie, gebrek aan water of hoog water en bekken- of transversale presentatie van de foetus;
- zwangere vrouwen ouder dan 35 jaar.
De reden voor het weigeren om echografie te ondergaan is soms de onwil van de vrouw om het kind angst en schade te berokkenen. De ultrasone procedure is onschadelijk voor het kind, vooral omdat het al groot en sterk is.
Voorbereiding en methode van onderzoek
Echoscopisch onderzoek in het laatste derde deel van de draagtijd wordt transabdominaal uitgevoerd - via de voorste buikwand. Het is niet nodig om de blaas te vullen, de baby wordt mooi gevisualiseerd in de volwassen baarmoeder. Het is ook niet nodig om medicijnen te nemen om gasvorming te verminderen.. Zelfs als een dergelijk delicaat probleem een vrouw kwelt (en dit is helemaal niet ongebruikelijk in de late zwangerschap!), Dan kan de gezwollen darm de kwaliteit van de echoscopie niet beïnvloeden, het knijpt de bekkenorganen niet.
De procedure duurt ongeveer 5-10 minuten, het veroorzaakt geen speciaal ongemak en pijn. Het wordt erg moeilijk voor sommige toekomstige moeders om in een horizontale positie op hun rug te blijven terwijl deze grote baby de buikslagader knijpt, druk uitoefent op de ruggengraat en de nieren van de moeder. De derde echografie gebeurt alleen in deze positie, dus voor een paar minuten zal de vrouw moeten lijden.
Wat zal de echografie laten zien?
Op de derde geplande echografie onderzoekt de arts de placenta met speciale aandacht, omdat de toestand afhangt van haar toestand van hoe comfortabel de baby in de laatste weken voor de geboorte in de baarmoeder zal zijn. Niet minder zorgvuldig bestudeerd de staat van het cervicale kanaal, de baarmoederhals, de navelstreng, het aantal en de transparantie van het vruchtwater. Als de vrouw eerder een operatie aan de baarmoeder heeft ondergaan, inclusief een keizersnede, zal de diagnosticus zorgvuldig de toestand van het postoperatieve litteken onderzoeken.
Na 30 weken op de echo, kunt u het kind goed overwegen - zijn armen en benen tellen de vingers op. De arts meet de groei van de baby, de lengte van zijn ledematen, de parameters van het hoofd, met behulp van een speciaal computerprogramma ingebouwd in de echografie of met behulp van formules, om het geschatte gewicht van de foetus te berekenen.
De positie van de baby in de baarmoeder op de derde echografie bepaalt de verdere tactiek van zwangerschap en bevalling. Als de echo laat zien dat het kind in een transversale positie zit of zit, kan een geplande keizersnede aan de vrouw worden aangeboden, hoewel de baby nog steeds tijd heeft om in de juiste positie te draaien.
Het verduidelijken van de vloer van de baby op de derde geplande echografie is niet zo logisch, want hoe het kind zich ook in de baarmoeder bevindt, hij is al groot genoeg, hij moet "compacte" houdingen aannemen en zijn benen en armen strekken. zodanig houdingen maken het moeilijk om de geslachtsdelen te inspecterenen de kans op medische fouten bij het voorspellen van het geslacht van een baby neemt tienvoudig toe.
Maar de echoscopie zal de inwendige organen van de foetus - hart, nieren, longen, maag en darmen kunnen onderzoeken, evenals de structuren en contouren van de hersendelen van het kind kunnen onderzoeken.
Interpretatie van resultaten en normen
Met de echografie in de prenatale kliniek wordt de receptie uitgevoerd op basis van wie het eerst komt, het eerst maalt, en de arts heeft niet veel tijd voor verhalen en uitleg voor de toekomstige moeder over wat hij op de monitor van de echoscanner ziet. Hoogstwaarschijnlijk heeft de vrouw in de eerste twee trimesters al kennis gemaakt met de basisterminologie van de artsen, en het echografieprotocol van de studie, dat ze in haar handen krijgt, zal voor haar geen groot mysterie zijn. Maar als het schrijven onbegrijpelijk is, maar ik wil echt weten hoe het kind zich ontwikkelt, zal ik kennis moeten maken met de basisbegrippen en -normen.
Op de derde echografie, zoals in de tweede, worden de foetometrische gegevens van het kind gemeten: bipariented, frontale occipitale dimensies, hoofdomtrek, borst, buik en de lengte van gepaarde botten (armen, benen). De eerste in het protocol wordt precies aangegeven met deze parameters die de groeisnelheid van de baby kenmerken en kan het verwachte gewicht aangeven op het moment van de studie.
Bipariented size (BDP) in het derde trimester
Deze grootte, die de afstand tussen de pariëtale botten van de schedel toont, is belangrijk voor het aanpassen van de geboortedatum, maar alleen in combinatie met de andere dimensies, omdat BDP in het laatste trimester van de zwangerschap niet langer wordt gebruikt om de duur van de zwangerschap te specificeren,zoals het was tijdens de tweede echografie in het midden van de duur van het dragen van de baby. Maar de grootte van tempel tot tempel kan een informatief criterium zijn voor de ontwikkeling van een kind.
Obstetrische term | BPR - norm (mm) | BPR - geldige waarden voor de termijn (mm) |
30 weken | 76 | 70-82 |
31 weken | 78 | 71-85 |
32 weken | 80 | 73-87 |
33 weken | 82 | 75-89 |
34 weken | 84 | 77-91 |
35 weken | 86 | 79-93 |
36 weken | 88 | 81-95 |
37 weken | 90 | 83-97 |
38 weken | 92 | 85-98 |
39 weken | 94 | 86-100 |
40 weken | 95 | 88-102 |
Afzonderlijk kan deze kopmaat nergens over praten, omdat het gebruikelijk is om het alleen in combinatie met andere maten te schatten. Dit geeft een idee niet alleen over de grootte van de baby, maar ook de evenredigheid van zijn lichaamsbouw.
Als de waarde van BPR niet meer dan anderhalve week achterblijft bij de gemiddelde standaarden, is de kans groot dat er geen sprake is van pathologie. Misschien erfde het kind de vorm van een klein hoofd van een van de ouders. Deze versie wordt bevestigd door het feit dat alle andere maten van de baby normaal zijn. Als BPR langer dan twee weken achterloopt op de norm, kan de arts een intra-uteriene groeiachterstand vermoeden. Op een later tijdstip kan dit optreden als gevolg van ondervoeding, als de placenta snel veroudert, met hypoxie, indien aanwezig, met verstrengeling van het snoer. Hersenpathologieën, zoals microcefalie, zijn niet uitgesloten.
Als de foetale BFR de bovengrens van de leeftijdsnorm significant overschrijdt, kunnen artsen een grote foetus vermoeden, deze versie wordt bevestigd door de toegenomen omvang van de buik, het borstbeen en soms de ledematen. Als er meer dan één standaardkop is en de resterende parameters normaal of iets erachter liggen, kan een verdenking op hydrocephalus - waterzucht in de hersenen vallen.
Voorhoofdgrootte van de foetus
Dit is de maat gemeten loodrecht op de BPR. Dit segment verbindt de occipitale en frontale botten. Samen met de bipariate-afmeting geeft deze parameter een nauwkeuriger idee van de vorm en grootte van het hoofd van de baby. Dit is belangrijk voor de diagnose van bepaalde pathologieën, inclusief genetische pathologieën, en ook voor ontwikkelingsachterstand.
Obstetrische zwangerschapsduur (volledige weken) | De gemiddelde snelheid van LZR, mm | Geldige waarden, mm |
30 | 97 | 89-105 |
31 | 101 | 93-109 |
32 | 104 | 95-113 |
33 | 107 | 98-116 |
34 | 110 | 101-119 |
35 | 112 | 103-121 |
36 | 114 | 104-124 |
37 | 116 | 106-126 |
38 | 118 | 108-128 |
39 | 119 | 109-129 |
40 | 120 | 110-130 |
Als de derde screeningsecho meer dan 2 weken lang een afname in de grootte van het segment van het voorhoofdsbeen tot de achterkant van het hoofd van de baby liet zien, worden deze cijfers vergeleken met de BPR en andere parameters. Gewoonlijk neemt LZR niet alleen af, maar samen met de bipariatengrootte. Als de rest van de metingen normaal is, kunnen we praten over asymmetrische ontwikkelingsachterstand, over microcefalie. Een kleine afwijking van de norm is kenmerkend voor meisjes. (ze zijn meer miniatuur), evenals kinderen van wie de ouders zelf kleine schedels hebben.
Overmatige LZR aanzienlijk hoger dan de toegestane bovengrens kan duiden op oedeem, hydrocefalie en pathologieën van het centrale zenuwstelsel.
Als de andere parameters van de baby ook indrukwekkend zijn, maakt de arts een conclusie - een grote foetus, in dit geval kan de vrouw aanbevelen te bevallen door een keizersnede.
Hoofddiameter en buikomtrek
Zwangerschapsleeftijd (volledige weken) | Diameter van het hoofd van de baby, mm | Abdominale omtrek, mm |
30 | 79 | 264 |
31 | 81 | 274 |
32 | 83 | 286 |
33 | 85 | 296 |
34 | 88 | 306 |
35 | 91 | 315 |
36 | 94 | 323 |
37 | 97 | 330 |
38 | 99 | 336 |
39 | 101 | 342 |
40 | 103 | 347 |
De waarden in de tabel zijn gemiddeld, bij benadering. Individuele schommelingen van deze aantallen kunnen aanzienlijk afwijken van de gemiddelde norm. Daarom is de timing van de zwangerschap voor deze indicatoren nooit te vergelijken. De buik en de borst van de kleine man worden alleen gemeten om te kijken naar de verhoudingen van het lichaam, om mogelijke ontwikkelingsachterstanden te detecteren.
Elke echoscopiste weet dat in derde trimester baby's groeien bijzonder ongelijkdaarom is een baby helemaal niet zoals de andere, en het is ondankbaar om ze met elkaar of met tabellen te vergelijken. Daarom zal niemand speciale aandacht besteden aan kleine afwijkingen, niemand zal een zwangere vrouw bang maken.
Echter, significante afwijkingen in de diameter van de borstkas en de buikomtrek aan de onderkant kunnen een dergelijke onaangename diagnose veroorzaken als IUGR - intra-uteriene groeiachterstand, verstrengeling door de navelstreng.De moderne geneeskunde heeft voldoende methoden om dringende maatregelen te nemen en het kind te ondersteunen met medicijnen als het te vroeg is om geboren te worden.
In het geval van een tweelingzwangerschap wordt het achterblijven van de grootte van de norm bij een van de foetussen niet als een vertraging in ontwikkeling beschouwd, dit wordt als een variant van de norm voor meerlingzwangerschappen beschouwd.
Maten van gepaarde botten op de derde echografie
Tijdens het derde echoscopisch onderzoek onderzoekt de arts de meest uiteenlopende botstructuren van de baby: de gezichtsbeenderen, de botten van de schedel en de vingerkootjes van de vingers op de kleine handvatten. Maar metingen onder het protocol worden alleen uitgevoerd in relatie tot de gepaarde botten - het dijbeen, het scheenbeen, de schouder en de onderarm.
Obstetrische (volledige weken) | DBK (lengte van het femur), mm | DKG (lengte van de botten van het been), mm | WPC (humeruslengte), mm | DKP (lengte van de onderarmbeenderen), mm |
30 | 59 | 79 | 50 | 46 |
31 | 61 | 81 | 52 | 48 |
32 | 63 | 83 | 54 | 49 |
33 | 65 | 85 | 55 | 50 |
34 | 66 | 88 | 57 | 52 |
35 | 67 | 91 | 58 | 53 |
36 | 69 | 94 | 60 | 54 |
37 | 71 | 97 | 61 | 55 |
38 | 73 | 99 | 63 | 56 |
39 | 75 | 101 | 64 | 57 |
40 | 77 | 103 | 65 | 58 |
Als tijdens het verkorten van sommige botten, bijvoorbeeld de botten van het scheenbeen, geen markers van foetale chromosomale afwijkingen werden gedetecteerd bij de screeningen, dan zou een lichte vertraging achter deze gemiddelde waarden geen aanleiding tot bezorgdheid geven. Langere botten zijn geen reden tot ongerustheid, maar eerder van alles, de baby zal van grote hoogte zijn en hij heeft zijn lange armen en benen geërfd van zijn vader of grootvader.
De interne organen van de baby
Tijdens de derde echo onderzoekt de arts de lobben van het brein van de baby, meet het cerebellum. Daarnaast voert hij een onderzoek uit naar belangrijke interne organen. Het hart moet een viersnedesnede hebben, beide nieren moeten dezelfde grootte, gelijkmatige en duidelijke contouren hebben, de mate van rijpheid van de longen wordt bepaald door de periode, hoe dichterbij de geboorte, hoe hoger het is. Na 30 weken - het is de eerste, minder vaak - de tweede.
Een echoscanner onderzoekt de maag, wervelkolom, galblaas, blaas en darmen. Als de arts de ondeugden niet ziet, zal hij in de conclusie schrijven - "de norm" of "zonder kenmerken".
Vruchtgewicht
In het derde trimester wordt de baby actief zwaarder. Hij verhoogt het elke dag. Daarom berekent ultrasound met ingebouwde scannerprogramma's alleen het geschatte gewicht van de foetus. De geschatte massa in de praktijk is vaak behoorlijk verschillend van het werkelijke gewicht (stap - plus of min 500 - 700 g).
Deadline (volledige weken) | Geschat gewicht (g) |
30 | 1500-1600 |
31 | 1600-1800 |
32 | 1800-1950 |
33 | 1950-2100 |
34 | 2100-2250 |
35 | 2250–2500 |
36 | 2500–2600 |
37 | 2600-2800 |
38 | 2800-3000 |
39 | 3000-3200 |
40 | 3200-3500 |
Deze gegevens zijn zeer voorwaardelijk, omdat het gewicht van sommige kinderen na 38 weken groter is dan 4 kilogram, en voor sommige niet 3 kilogram. Meer bepaald, vreemd genoeg, wordt het gewicht van het ongeboren kind "voorspeld" door ervaren verloskundigen, die bij elke geplande opname in het consult de zwangere meten met een meetlint. hun aannames zijn vaak waar.
Placenta, water, navelstreng
De "plaats voor kinderen" of, in de taal van de artsen, de placenta, kan op het moment van de derde echografie een enkele graad van volwassenheid hebben. Tot 30 weken - het is nul. Als de arts de eerste graad aangeeft, is er niets pathologisch in deze - de natuur is opgevat dat het orgaan tijdelijk is, en het groeit geleidelijk dichterbij de bevalling, aangezien de placenta met de geboorte van een kind in de wereld niet langer nodig zal hebben.
Als de rijpheid van de placenta na 32-34 weken de tweede of de derde is, kan dit erop wijzen dat het 'babyzitje' vroegtijdig rijp wordt, en dit betekent dat de baby geen voedingsstoffen en vitamines uit het lichaam van de moeder ontvangt, omdat de ouder wordende placenta zijn werk veel slechter doet .
In dit geval wordt een onderhoudsbehandeling voorgeschreven, als zich ernstige placenta-insufficiëntie ontwikkelt, kan een beslissing over vroegtijdige bevalling worden genomen.
Bij de derde geplande echografie wordt ook de positie van de placenta beoordeeld. Als het te laag is voor de uitgang van de baarmoeder - de binnenste keel - of bedekt het gedeeltelijk of volledig, zal de conclusie worden aangegeven - "lage placenta" of "placenta previa." Beide voorwaarden vereisen ziekenhuisopname en ziekenhuisopname.
Artsen zullen de 'kinderplek' controleren, als deze niet oploopt tot 36-37 weken, dan zal een keizersnede worden getoond aan een vrouw in 38-39 weken.
De hoeveelheid water rond het kind heeft ook een belangrijke diagnostische waarde. Een afname in deze hoeveelheid of een toename daarvan kan de toestand van het kind nadelig beïnvloeden. in de baarmoeder en compliceren het proces van de bevalling, wat net om de hoek is. Hoe langer de periode, hoe lager de index van het vruchtwater, omdat de grootte van de foetus al zo groot is dat ze bijna alle ruimte innemen, voor water is er minder ruimte.
Obstetrische (volledige weken) | De vruchtwaterindex (mm), gemiddelde waarden - fluctuaties |
30 | 145 (90-234) |
31 | 144 (88-238) |
32 | 144 (86-242) |
33 | 143 (83-245) |
34 | 142 (81-248) |
35 | 140 (79-248) |
36 | 138 (77–249) |
37 | 135 (75–244) |
38 | 132 (73 -239) |
39 | 129 (72-226) |
40 | 123 (71 -214) |
In de navelstreng zijn er normaal drie schepen.
Doppler
Het is de derde echografie kan worden uitgevoerd met een uitgebreide studie, die wordt afgekort als USDG, en bij de mensen wordt het simpelweg Doppler-echografie genoemd. Met behulp van een speciaal programma op de sensor van de apparaatscanner gemeten de snelheid en het volume van de bloedstroom in de baarmoedervaten en de placenta. Dit geeft een idee van hoe goed de baby "eet", of hij een staat van zuurstofgebrek ervaart.
Deze studie is verplicht voor alle zwangere vrouwen van wie de baby's achterblijven bij de gemiddelde standaard, voor degenen die redenen hebben om bang te zijn voor de ontwikkeling van Rh-conflict, evenals voor vrouwen met meerlingzwangerschappen. Onlangs zijn echter Doppler-echo's gedaan aan alle vrouwen tijdens het derde geplande onderzoek.
Om de snelheid van de bloedstroom te beschrijven, wordt een speciale indicator gebruikt: de index van de vasculaire weerstand. Normaal gesproken ligt deze index tussen de 30 en 34 weken zwangerschap in het bereik van 0,34-0,61. Vanaf de 35e week tot de geboorte, deze waarde verandert naar beneden en ligt binnen 0.33-0.57.
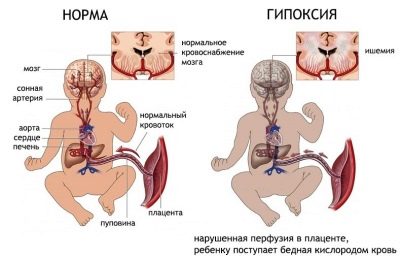
De bloedstroom in de navelstreng is van bijzonder belang voor de diagnosticus. Door deze waarde wordt een conclusie getrokken over het mogelijke foetale hypoxie, die zelfs de basis kan worden voor vroegtijdige bevalling van een vrouw om het leven van een kind te redden. Normale waarden van de bloedstroom in de navelstreng kunnen variëren van 0,54 tot 0,77 bij 30 weken zwangerschap, bij 31-32 weken is het bereik van waarden aanvaardbaar voor normale ontwikkeling van het kind 0,52-0,76.
Bij een zwangerschap van 33-34 weken toont een sensor die de snelheid meet waarmee de navelstreng naar de foetus passeert een getal in het bereik van 0,49 tot 0,73. Op 35-36 week ligt deze waarde in het bereik van 0,47-0,71. Na 37-38 weken is de vaatweerstandsindex 0,44-0,69.
Als de index toeneemt, neemt de bloedstroom af. Het is erg gevaarlijk voor kinderen. Idealiter zou een dergelijk onderzoek meerdere keren moeten worden uitgevoerd tijdens de zwangerschap, te beginnen in week 28, vooral als er bewijs voor is. Met behulp van Doppler-echografie kan de pathologie helemaal aan het begin van hun stadium worden opgespoord en kan de zwangere vrouw tijdig de nodige medische zorg verlenen.