Thrombocytopenische purpura bij kinderen
Hemorragische pathologieën zijn specifieke bloedaandoeningen. In de kinderpraktijk komen ze vrij vaak voor, maar verschillen nogal van richting. Bij kinderen komt trombocytopenische purpura vaak voor.
etiologie
Momenteel zijn er veel hemorrhagische pathologieën. Voor hun ontwikkeling leiden verschillende redenen. Een van deze ziekten is trombocytopenische purpura. Deze pathologie bovenaan de lijst van hemorragische ziekten bij zowel kinderen als volwassenen. Als u zich richt op statistiek, kan worden opgemerkt dat dit voorkomt bij 40-70% van de patiënten met verschillende bloedpathologieën.
Deze pathologie wordt gekenmerkt door een sterke afname van de perifere bloedbaan van het totale aantal bloedplaatjescellen. Dit komt door de aanwezigheid van een immuunconflict tussen de bloedplaten en antigenen. Opgemerkt moet worden dat de anatomische parameters van de milt normaal blijven. Artsen merken op dat meer en meer gevallen van deze hemorragische ziekte elk jaar worden geregistreerd.
Baby's lijden veel vaker aan deze pathologie dan jongens.
De enige oorzaak van de ziekte is nog niet vastgesteld. Lange tijd konden wetenschappers de redenen niet begrijpen waarom baby's deze bloedpathologie hebben. Alleen moderne ontwikkelingen en wetenschappelijk onderzoek hebben specialisten geholpen om antwoorden op hun vragen te krijgen.
De ontwikkeling van trombocytopenische purpura leidt tot de invloed van verschillende factoren. De meest voorkomende en wetenschappelijk verantwoorde zijn:
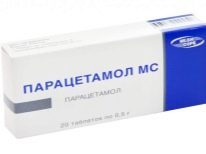
- Langdurig gebruik van bepaalde soorten drugs. Wetenschappers hebben bewezen dat meer dan 60 verschillende medicijnen bij een kind het optreden van symptomen van deze hemorragische ziekte op de huid kunnen veroorzaken. Dergelijke geneesmiddelen omvatten kinine, kinidine, sulfonamiden, heparine, furosemide, dipyridamol, digoxine, acetylsalicylzuurmetabolieten, paracetamol, sommige typen bètablokkers, thiaziden, cefalosporinen, ampicilline, levamisol en vele andere. Het voorspellen van de ontwikkeling van een hemorragische ziekte bij een bepaald kind is een bijna onmogelijke taak.
- Genetische defecten. Veel Europese wetenschappers geloven dat erfelijkheid een zeer belangrijke rol speelt in de ontwikkeling van de idiopathische versie van de ziekte. Talloze wetenschappelijke experimenten zijn aan de gang die deze theorie zouden moeten bewijzen of weerleggen. Bestaande genetische aandoeningen kunnen leiden tot de ontwikkeling van auto-immuunontsteking en het optreden van ongunstige symptomen van hemorragische ziekte.
- Gevolgen van infectieuze pathologieën. De toxische effecten van de vitale producten van pathogene micro-organismen op het organisme van de kinderen leiden tot de ontwikkeling van verschillende inflammatoire immunologische reacties. Bij baby's met congenitale immunodeficiëntiestanden wordt het risico op trombocytopenische purpura meerdere keren verhoogd.
- Intra-uteriene infectie. De eerste tekenen van hemorragische ziekte worden gevormd in de baby terwijl ze nog in de baarmoeder zijn. Een vrouw die lijdt aan trombocytopenische purpura kan een reeks auto-immuunantistoffen doorgeven via het placentaire bloedstroomsysteem naar het kind. Deze klinische situatie leidt ertoe dat de nadelige symptomen van de ziekte al in de eerste maanden van het leven voorkomen bij een pasgeboren baby.
pathogenese
Wetenschappers konden lange tijd niet vaststellen wat het mechanisme is voor de ontwikkeling van trombocytopenische purpura bij kinderen. Gedurende vele decennia bleven verschillende theorieën bestaan die de pathogenese van deze hemorragische ziekte verklaarden. Onlangs is in verband met de opkomst van nieuwe laboratoriumapparatuur en de verbetering van diagnostische werkwijzen nieuwe kennis opgekomen over het mechanisme van het optreden van trombocytopenische purpura bij kinderen.
Tijdens het pathologische proces verschijnt een groot aantal specifieke eiwitmoleculen in het lichaam van het kind. Ze worden anti-plaatjes antilichamen genoemd. Deze stoffen beginnen te interageren met de specifieke antigene componenten van de celmembranen van de bloedplaatjes (bloedplaatjes).
Normaal gesproken voeren deze bloedcellen een aantal zeer belangrijke fysiologische functies uit. Ze zijn nodig om een normale viscositeit te garanderen, en ook voor een bloed-groef.
De resultaten van recente wetenschappelijke studies bevestigen dat de structuur van bloedplaatjes bij een bepaalde hemorragische ziekte een reeks veranderingen ondergaat. Er verschijnt een uitgesproken korrelig apparaat in en het niveau van alfa-serotonine neemt aanzienlijk toe. De verandering in het totale aantal bloedplaatjes beïnvloedt de verschijning van aanhoudende veranderingen die in de vaatwand beginnen op te treden. Als reactie op deze aandoening neemt de hoeveelheid groeifactor van bloedplaatjes toe.
Al deze stoornissen leiden tot de dood van endotheliocyten - de cellen voeren de binnenkant van de bloedvaten naar binnen en geven ze de specifieke "gladheid" die nodig is voor een ononderbroken doorbloeding. Als gevolg van dergelijke pathologische abnormaliteiten beginnen de eerste tekenen van een hemorragisch syndroom bij het kind te verschijnen, wat zijn welzijn aanzienlijk verslechtert.
Na bacteriële of virale infecties verschijnen antilichamen tegen bloedplaatjes meestal na een halfjaar. Volgens hun aansluiting behoren ze tot de klasse van immunoglobulinen G. Dit verklaart ook de aanhoudende persistentie van antilichamen in het bloed in de toekomst. In sommige gevallen kunnen ze het hele leven in het kind blijven bestaan. De dood van "verbruikte" immuuncomplexen vindt plaats in de milt.
De nieuwste resultaten van wetenschappelijke studies hebben het mogelijk gemaakt om te verduidelijken waarom een kind dat lijdt aan auto-immune trombocytopenische purpura, gedurende lange tijd symptomen van toegenomen bloedingen heeft. Dit is grotendeels te wijten aan een daling van de serotoninespiegel. Normaal gesproken is deze stof betrokken bij de vorming van een bloedstolsel.
types
Artsen onderscheiden verschillende klinische vormen van deze hemorrhagische toestand.
Deze omvatten:
- immuun trombocytopenie;
- idiopathische.
Artsen gebruiken ook een andere classificatie, waarmee u verschillende varianten van trombocytopenische purpura in verschillende immuunvormen kunt scheiden. Deze omvatten:
- Isoimmune. Meestal na bloedtransfusies. Het kan aangeboren zijn - wanneer moeder en de toekomstige baby een immuunconflict hebben op bloedplaatjes-antigenen. Kan een tijdelijk karakter hebben. Deze klinische vorm is vaak constant terugkerend.
- Auto-immuunziekten. Komt voor door de vorming in het lichaam van een groot aantal bloedplaatjes antilichamen tegen zijn eigen bloedplaatjes.
- Geteroimmunnaya. De ontwikkeling van deze immuunvariant van de ziekte leidt vaak tot het nemen van bepaalde groepen medicijnen. Een belangrijke rol hierbij speelt de aanwezigheid van een individuele overgevoeligheid en immuniteit van individuele chemicaliën bij een ziek kind. Dit draagt bij aan de ontwikkeling van een specifiek symptoom - paarse huidlaesies, die het gevolg zijn van meerdere bloedingen.
- Transimmunnaya. Deze immuunvorm van de ziekte ontwikkelt zich in de regel als gevolg van het optreden van antigene conflicten en de accumulatie van antilichamen tegen bloedplaatjes bij een zwangere vrouw.Ze dringen gemakkelijk in de foetus door het systeem van placentaire bloedstroom, wat leidt tot de ontwikkeling van hemorragisch syndroom.
symptomen
De ernst van de klinische symptomen van de ziekte hangt grotendeels af van hoe kritiek de reductie van bloedplaatjes in het perifere bloed is. Symptomen nemen toe wanneer het niveau van de bloedplaatjes daalt tot 100.000 / μl. Vermindering tot 50.000 / μl leidt tot de verschijning van uitgesproken symptomen van hemorragisch syndroom.
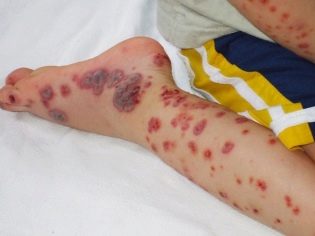
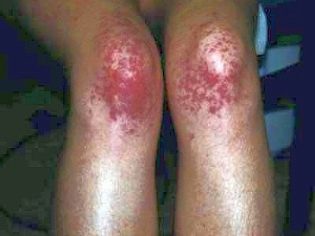
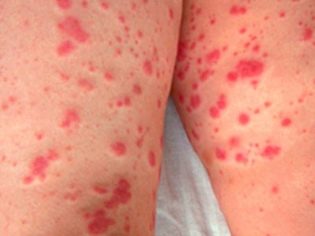
Deze pathologische aandoening is het meest specifieke klinische teken van trombocytopenische purpura. Het wordt gekenmerkt door het verschijnen van talrijke en diverse bloedingen die voorkomen in een grote verscheidenheid aan anatomische zones.
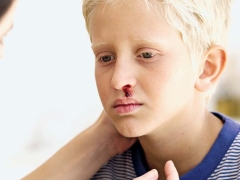
Heel vaak heeft een ziek kind neus- en tandvleesbloedingen, bloedingen in de hersenen en interne organen zijn het gevaarlijkst. Dit leidt tot invaliditeit van de zieke baby.
Bloeden in de nieren of urinewegen komt tot uiting in een kind door de aanwezigheid van bloed in de urine. Bij hevig bloeden kan hematurie optreden - het verschijnen van een groot aantal rode bloedcellen in het urinesediment. Bloeden in het maagdarmkanaal (vooral in de distale darm) leidt ertoe dat het kind zwarte ontlasting (melena) lijkt. Deze klinische symptomen zijn zeer ongunstig en vereisen de verplichte behandeling van het advies van een arts.
Hemorragisch syndroom bij trombocytopenische purpura heeft verschillende kenmerken. Het wordt gekenmerkt door de asymmetrie van de resulterende afwijkingen, evenals door de volledige spontaniteit van hun uiterlijk. De ernst van de symptomen komt in de regel niet overeen met de intensiteit van de impact.
In sommige gevallen manifesteren de nadelige symptomen zich bij een kind, zelfs met een enkele dosis van het geneesmiddel of na het overbrengen van een normale infectie. Heel vaak komt trombocytopenische purpura in een acute vorm voor.
Bloedingen kunnen veelvoudig zijn en gelijktijdig optreden (in een verscheidenheid aan interne organen). Er is een vrij ongunstige lokalisatie van interne bloedingen. Deze omvatten de nieren, de bijnieren, het hoofd en het ruggenmerg, het hart en de lever. Bloedingen in deze organen leiden tot een duidelijke verslechtering van vitale functies.
Thrombocytopenische purpura heeft bepaalde kenmerken. Tijdens palpatie van interne organen, kan worden opgemerkt dat er geen vergroting van de milt en de lever is. Lymfeknopen blijven ook normaal in grootte. Deze klinische symptomen onderscheiden deze pathologie significant van vele andere hemorragische ziekten. Heel vaak blijft het syndroom van verhoogde bloedingen slechts één manifestatie van deze ziekte.
Hoe verschijnt het bij pasgeborenen?
De eerste symptomen bij baby's met auto-trombocytantistoffen in hun bloed verschijnen in de eerste maanden van hun leven. Bij zuigelingen kan hemorragisch syndroom op verschillende manieren tot uitdrukking worden gebracht. Het verschijnen van negatieve symptomen wordt beïnvloed door de begintoestand van de baby, evenals de aanwezigheid van ernstige geassocieerde pathologieën.
Er is trombocytopenische purpura bij kinderen met het optreden van bloedingen in de huid, slijmvliezen en in de interne organen.
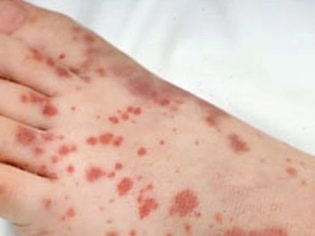
Meestal zijn de eerste symptomen die ouders bij een ziek kind vinden, grote kneuzingen die plotseling op de huid verschijnen. In de regel zijn er geen eerdere beschadigingen of stoten voordat dergelijke elementen op de huid verschijnen. De ontwikkeling van bloedingen in de holte van grote gewrichten is zeer gevaarlijk, omdat dit kan leiden tot loopstoornissen en het optreden van pijn bij actieve bewegingen.
diagnostiek
Je kunt de ziekte vermoeden als een kind verschillende bloedingen heeft. Normaal gesproken zijn er geen dergelijke verschijnselen bij baby's.Het verschijnen van blauwe plekken op de huid zonder rekening te houden met verwonding of shock moet ook de ouders motiveren om contact op te nemen met de kinderarts met de baby voor consultatie. Een nauwkeuriger diagnose kan de kinderhematoloog stellen.
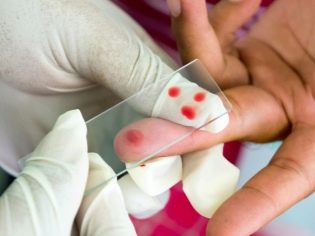
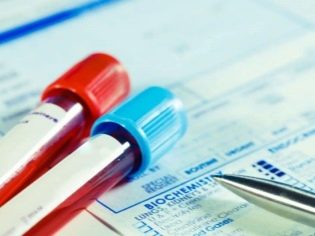
Voor de diagnose zijn verschillende laboratoriumtesten vereist. Deze onderzoeken helpen om de pathologische variant van bloedingen vast te stellen, en bepalen de ernst van de fysiologische stoornissen die aanwezig zijn in het kind.
Een knijpproef en een manchettest worden uitgevoerd om overmatig bloeden te detecteren. Het onderzoek met de manchet van een bloeddrukmeter voor kinderen voor bloeddrukmetingen is verplicht bij de diagnose van trombocytopenische purpura.
Het basisonderzoek dat voor alle baby's wordt uitgevoerd, zonder uitzondering, is een complete bloedtelling. Deze hemorragische ziekte wordt gekenmerkt door een sterke afname van het aantal bloedplaatjes. Na eerdere virale infecties kan persisterende lymfocytose lange tijd in het bloed aanwezig zijn. Spinale punctie met trombocytopenische purpura is slechts een hulppunctie. Het resultaat van myelogram met deze ziekte zal aantonen dat het aantal bloedplaatjes normaal is.
Om de bestaande functionele beperking vast te stellen, wordt een coagulogram-analyse uitgevoerd. Het helpt bij het bepalen van de hoeveelheid fibrinogeen, protrombinetijd en andere belangrijke criteria voor het beoordelen van intravasculaire trombose. Het resultaat wordt beoordeeld door de behandelende arts.
In sommige situaties is uitbreiding van het complex van diagnostische maatregelen vereist. Het doel van aanvullend onderzoek wordt uitgevoerd volgens strikte medische indicaties.
behandeling
Het verschijnen van tekenen van uitgesproken hemorragisch syndroom bij een baby is een reden voor opname in het ziekenhuis. Correctie van hematologische stoornissen wordt uitgevoerd in ziekenhuisomstandigheden, alle processen worden gecontroleerd door artsen. Tijdens exacerbatie van de ziekte bedrust is noodzakelijk. Als je je beter voelt, kan je baby terugkeren naar zijn gebruikelijke manier van leven. Actieve sporten voor deze kinderen zijn meestal beperkt.
Een van de belangrijkste componenten van de behandeling is voeding.
Een zieke baby moet 5-6 keer per dag eten, in kleine porties. Heel goed, als het eten is voorgekreukt. Het wordt aanbevolen om op een zachte manier gerechten te bereiden, roosteren in olie moet worden uitgesloten. De basis van het kinderdieet moet een verscheidenheid aan eiwitproducten zijn.
De belangrijkste geneesmiddelen die door artsen worden voorgeschreven ter compensatie van hemorragisch syndroom zijn glucocorticosteroïden. Ze hebben een complex effect, waaronder een desensibiliserend, ontstekingsremmend, immunosuppressief en antiallergisch effect. Het belangrijkste medicijn dat in deze periode wordt voorgeschreven, is prednison. De dosering van het hormoon wordt individueel bepaald, rekening houdend met de leeftijd en het gewicht van de baby.
Wanneer u prednison in het bloed van een ziek kind krijgt, neemt het aantal bloedplaatjes geleidelijk toe. Acceptatie van hormonen helpt het aantal circulerende anti-bloedplaatjes antilichamen te verminderen, evenals de vorming van immuuncomplexen die de verschijning van nadelige symptomen veroorzaken te verminderen.
Over wat is trombocytopenische purpura, zie de volgende video.