Hoe verloopt de keizersnede: de stadia van de operatie
Een keizersnede is een echte redding wanneer onafhankelijke bevrijding onmogelijk of gevaarlijk is voor de vrouw en haar baby. Door deze operatie kan de baby niet via natuurlijke fysiologische paden verschijnen, maar via twee incisies. Laparotomie - opening van de buikwand en hysterotomie - dissectie van de baarmoederwand. Deze twee kunstmatige gaten vormen een uitlaat voor de baby en de placenta.
In dit artikel zullen we bespreken hoe chirurgische bevalling in fasen wordt uitgevoerd, wat de artsen doen vóór de operatie, tijdens de operationele bevalling en erna. Deze informatie zal vrouwen helpen beter bekend te zijn met het voorbereiden van een geplande operatie.
Voorwaarden ziekenhuisopname en voorbereiding
In de moderne verloskundige praktijk, komt een keizersnede als een methode van bevalling voor bij ongeveer 15% van alle geboorten, en in sommige regio's bereikt het aantal geboortes van de bevalling 20%. Ter vergelijking: in 1984 bedroeg het aandeel chirurgische leveringen niet meer dan 3,3%. Experts zijn geneigd om zo'n toename in de populariteit van de operatie te associëren met een algemene daling van het geboortecijfer, met een toename van het aantal vrouwen dat pas na 35 jaar aan hun eerste kind denkt, en de prevalentie van IVF.
Ongeveer 85-90% van alle thoraxdelen wordt toegewezen aan het aandeel geplande operaties. Noodoperaties worden zelden uitgevoerd, alleen om gezondheidsredenen.
Als een vrouw een keizersnede heeft, kan de beslissing over de timing van de operatie zowel in de vroege stadia als aan het einde van de draagtijd worden genomen. Dit komt door de redenen waarom onafhankelijke levering onmogelijk is. Als de waarden absoluut zijn, dat wil zeggen onverwijderbaar (smalle bekken, meer dan twee littekens op de baarmoeder, enz.), Dan wordt de kwestie van de alternatieven niet vanaf het begin opgeworpen. Het is duidelijk dat er geen andere manier van levering kan zijn.
In andere gevallen, wanneer de basis voor de operatie later wordt gedetecteerd (grote foetus, pathologische presentatie van de foetus, enz.), Wordt de beslissing om operatieve bevalling uit te voeren pas genomen na 35 weken zwangerschap. Tegen die tijd worden de grootte van de foetus en het geschatte gewicht ervan duidelijk, enkele details over de locatie in de baarmoeder.
Velen hebben gehoord dat kinderen die met 36-37 per week zijn geboren, al behoorlijk levensvatbaar zijn. Dit is zo, maar het risico van een langzame rijping van het longweefsel bij een bepaald kind bestaat, en dit kan de ontwikkeling van respiratoire insufficiëntie na de geboorte veroorzaken. Om onnodige risico's te voorkomen, beveelt het ministerie van Volksgezondheid daarom aan om een geplande operatie uit te voeren in de periode na de 39e week van de zwangerschap. Tegen die tijd rijpt het longweefsel bij bijna alle kinderen volledig.
Bovendien wordt de bevalling als gunstiger beschouwd, zo dicht mogelijk bij de verwachte geboortedatum - voor het lichaam van een vrouw neemt de stress af en begint de borstvoeding, zij het met een kleine vertraging in vergelijking met de fysiologische geboorte, maar nog steeds bijna op tijd.
Als er geen indicaties zijn voor een eerdere operatie, wordt de verwijzing naar het kraamkliniek in de prenatale kliniek na 38 weken afgegeven. Binnen een paar dagen moet een vrouw naar het ziekenhuis gaan en voorbereidingen treffen voor de aanstaande chirurgische arbeid.Voorbereiding is een belangrijke fase, die grotendeels afhangt van hoe succesvol en zonder operatie de operatie en de postoperatieve periode voorbij zullen gaan.
Op de opnamedag neemt de vrouw de nodige tests. Deze omvatten een compleet bloedbeeld, een analyse om een bloedgroep en Rh-factor te bepalen en te bevestigen, een biochemische bloedtest en in sommige gevallen een coagulogram om de snelheid van bloedstolling en andere hemostase-factoren te bepalen. Voer een algemene analyse van urine uit, voer laboratoriumonderzoek uit van de vagina.
Terwijl de laboratoriumtechnici deze tests uitvoeren, verzamelt de behandelende arts een volledige en gedetailleerde verloskundige geschiedenis van zijn patiënt - het aantal geboorten, abortussen, miskramen, geschiedenis van gemiste abortus en andere operaties aan de voortplantingsorganen.
Bekijk ook de toestand van de baby. Doe echografie om de locatie in de baarmoeder te bepalen, de grootte, de belangrijkste is de diameter van het hoofd, bereken het geschatte gewicht van de baby, bepaal de locatie van de placenta ten opzichte van de voorste wand van de baarmoeder, waarop de incisie gepland moet worden. Voer CTG uit om de hartslag, motorische activiteit en algemene toestand van de baby te bepalen.
Ongeveer een dag komt een vrouw een anesthesist tegen. De arts onthult de aanwezigheid van indicaties en contra-indicaties voor bepaalde vormen van anesthesie, samen met de vrouw plant haar anesthesie, niet te vergeten om te vertellen hoe zij zal handelen, hoeveel tijd en wat zijn de bijwerkingen. Nadat de patiënt een geïnformeerde toestemming voor een epidurale, spinale of algemene anesthesie heeft ondertekend, wordt haar een middel tot sedatie voorgeschreven.
Sinds de avond van de vorige dag is het verboden om te eten. Het is verboden om te eten en te drinken op de ochtend van de operatie. Een vrouw krijgt een klysma om de darmen te reinigen, de schaamstreek te scheren en zich in een steriel shirt te kleden.
Het wordt aanbevolen om de benen te verbinden met een elastisch verband of om compressiekousen te dragen om de onplezierige, maar zeer waarschijnlijke complicatie van de operatie te elimineren - de ontwikkeling van een trombo-embolie.
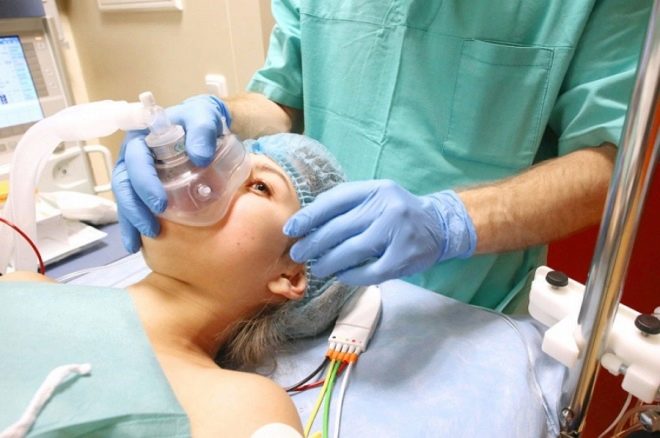
Na de voorbereidende activiteiten wordt de vrouw naar de operatiekamer gebracht. Daar is alles klaar voor de toegewezen operatie. Er wordt al gewacht door het chirurgisch team en de anesthesist, die in feite de eerste fase van de operatie begint - anesthesie.
anesthesie
Anesthesie is noodzakelijk omdat de operatie abdominaal is en 25 tot 45 minuten duurt en soms langer duurt. De eerste fase is adequate pijnverlichting. Het hangt van hem af hoe comfortabel de patiënt zal voelen en hoe gemakkelijk het voor de chirurg zal zijn om te werken.
Als wordt vastgesteld dat epidurale anesthesie zal worden gebruikt, begint de operatie zelf iets later, omdat ongeveer 15-20 minuten verstrijken van het moment van narcose tot het bereiken van het overeenkomstige effect. Een vrouw wordt op haar zij gelegd met haar benen naar binnen (foetale houding) of ze zit op de operatietafel, met haar hoofd en schouders gebogen, haar rug afgerond.
De lumbale wervelkolom wordt behandeld met een antisepticum, de anesthesist voert een lumbaalpunctie uit - een punctie wordt gemaakt tussen de wervels met een dunne speciale naald, een katheter wordt ingebracht en een testdosis anestheticum wordt geïnjecteerd in de epidurale ruimte van de wervelkolom. Als er na drie minuten niets gebeurt, neem dan een basale dosis anesthesie. Na 15 minuten begint de vrouw zich gevoelloos en tintelend in het onderlichaam te voelen, voelt niet langer de benen, de onderbuik.
De anesthesist houdt voortdurend de druk, hartslag en toestand van de patiënt in de gaten, communiceert met haar. Hij voert een sensorische en motorgevoelige test uit en geeft vervolgens aan het chirurgisch team de opdracht dat de patiënt klaar is voor een operatie. In het aangezicht van de werkende vrouw wordt een scherm geplaatst (het is volkomen onnodig om na te denken over wat er met de vrouw gebeurt) en de artsen gaan direct door naar de operatie. De vrouw is bewust, maar voelt geen pijn, omdat de medicijnen in de epidurale ruimte de overdracht van zenuwimpulsen van de zenuwuiteinden naar de hersenen blokkeren.
Algemene anesthesie vereist minder tijd. De vrouw wordt op de operatietafel geplaatst, de armen worden gefixeerd, een katheter wordt in de ader gestoken en anesthetica worden er door geïnjecteerd. Wanneer de patiënt in slaap valt, en dit gebeurt in een kwestie van seconden, brengt de anesthesist een intubatiebuis in de trachea en verbindt de patiënt met de ventilator. Tijdens de operatie kan de arts doseringen van geneesmiddelen toevoegen of verminderen. Artsen kunnen een operatie starten waarin een werkende vrouw diep in slaap is en niets voelt.
Het verloop van operationele bevalling in fasen
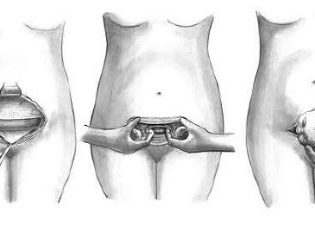
Opgemerkt moet worden dat er vele werkwijzen zijn. Specifieke chirurg selecteert afhankelijk van de situatie, omstandigheden, geschiedenis, indicaties en persoonlijke voorkeuren. Er zijn technieken waarbij elke laag wordt gesneden en gehecht, vervolgens zijn er methoden waarbij de dissectie van weefsels wordt geminimaliseerd en spierweefsel eenvoudig handmatig naar de zijkant wordt verwijderd. De incisie kan zowel verticaal als horizontaal zijn.
Een lage horizontale incisie in het onderste uterussegment wordt als de beste optie beschouwd, omdat dergelijke steken beter genezen, het mogelijk maken om latere zwangerschappen zonder problemen te doorstaan en zelfs op een natuurlijke manier een tweede kind krijgen als de vrouw het wil en er geen medische contra-indicaties zijn.
Welke methode de arts ook kiest, de operatie omvat de belangrijkste stappen, die we in meer detail zullen bespreken.
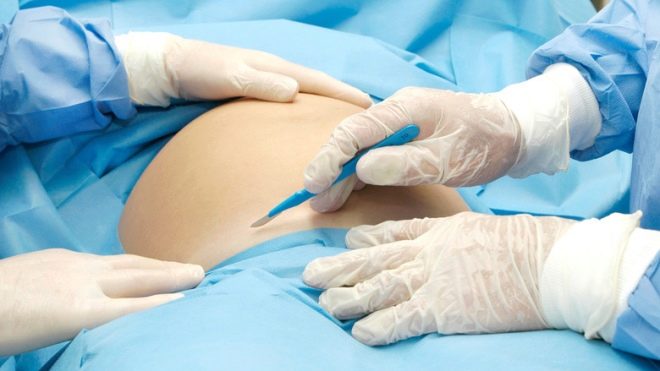
laparotomie
De buik wordt behandeld met een antiseptisch middel, geïsoleerd van andere delen van het lichaam met steriel weefsel en overgaan tot dissectie van de voorste buikwand. Bij een verticale dissectie wordt een lagere mediane laparotomie uitgevoerd - een incisie wordt vier centimeter onder de navel gemaakt en tot een punt gebracht vier centimeter boven het schaambeen. Bij een horizontale doorsnede, een Pfannenstiel laparotomie, wordt een boogvormige incisie gemaakt langs de huidplooi boven het schaambeen met een lengte van 12 tot 15 centimeter, indien nodig, langer.
Een laparotomie van Joel-Cohen kan ook worden uitgevoerd, waarbij de incisie horizontaal onder de navel loopt, maar ver boven de circumlobiale plooi. Zo'n snit kan, indien nodig, worden uitgebreid met een speciale schaar.
De spieren worden voorzichtig opzij geschoven, de blaas wordt ook een tijdje opzij geschoven om hem niet per ongeluk te verwonden. De arts is alleen door de wand van de baarmoeder van het kind gescheiden.
Baarmoederdissectie
Het voortplantingsorgaan kan ook op verschillende manieren worden ontleed. Als de chirurg een grote fan is van de traditionele techniek, kan hij een snee maken door het lichaam van de baarmoeder horizontaal, verticaal langs de middellijn met behulp van de Sanger-methode of een Fritch-maansnede die door de hele baarmoeder loopt - van de ene rand naar de andere.
De meest goedaardige en aanbevolen in de eerste plaats is de incisie in het lagere segment van het reproductieve vrouwelijke orgaan. Het kan transversaal zijn volgens Rusakov, semi-maan of verticaal langs Selheim.
De arts opent de foetale blaas met een hand- of chirurgisch instrument. Als de geboorte te vroeg is, wordt het als de beste optie beschouwd om de vliezen niet te openen, in hen zal het kind comfortabeler zijn om geboren te worden, de aanpassing zal gemakkelijker zijn.
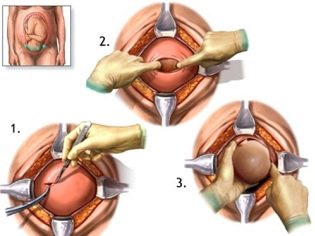
Foetale extractie
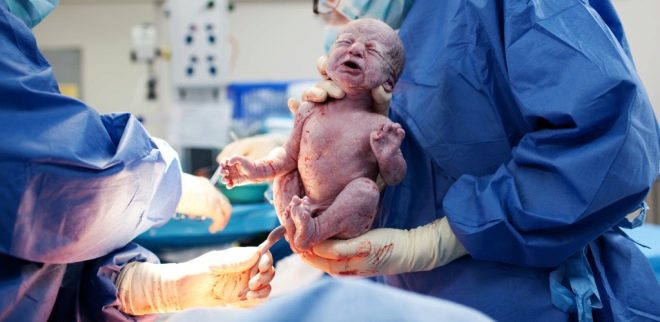
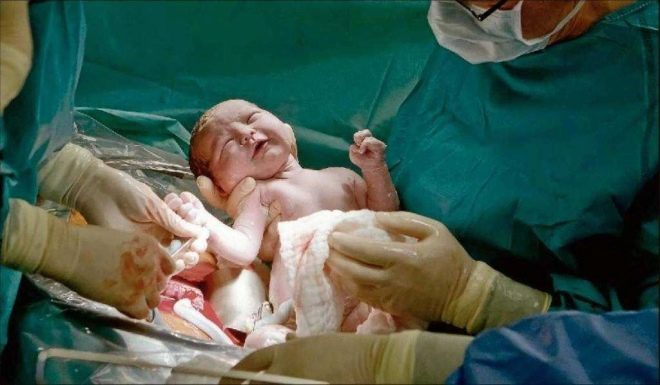
Het meest cruciale moment komt eraan. Wanneer een kind fysiologisch of tijdens chirurgische ingrepen wordt geboren, zijn artsen even bezorgd, omdat de kans op verwonding van de foetus bij het CS, hoewel onbeduidend, nog steeds bestaat. Om dergelijke risico's te verminderen, brengt de chirurg vier vingers van de rechterhand in de baarmoeder. Als de baby naar beneden gaat, gaat de palm van de dokter naar de achterkant van het hoofd. Duw de kop voorzichtig in de incisie in de baarmoeder en neem de hanger om beurten uit. Als het kind in bekkenpresentatie is, wordt het verwijderd door de lies van het been of lies.Als de kruimel ligt, pak het dan voor een been.
Snoer snoer is gesneden. De baby wordt gegeven aan een kinderarts, neonatoloog of verpleegkundige op de kinderafdeling voor wegen, het installeren van een speld op de navelstreng en andere procedures. Als een vrouw niet slaapt, krijgt ze een kind te zien, ze worden geslacht, gewicht, lengte genoemd, ze kunnen het direct na de geboorte aan haar borst vastmaken. Tijdens chirurgische geboortes onder algemene anesthesie, wordt de ontmoeting tussen de moeder en de baby overgedragen naar een later tijdstip, wanneer de vrouw herstelt en herstelt van de anesthesie.
Extractie van de placenta
De placenta wordt met de hand losgemaakt. Als het gegroeid is, kan het nodig zijn om een deel van het endometrium en het myometrium te verwijderen. Bij totale ingroei is de baarmoeder volledig verwijderd. De chirurg voert ook een audit van de baarmoeder uit, controleert of er niets meer in zit, controleert de cervicale cervicale doorgankelijkheid, als deze onbegaanbaar is, wordt deze handmatig uitgebreid. Dit is nodig zodat lochia (postpartumontlading) in de postpartumperiode vrij de baarmoederholte kan verlaten zonder stagnatie en ontsteking te veroorzaken.
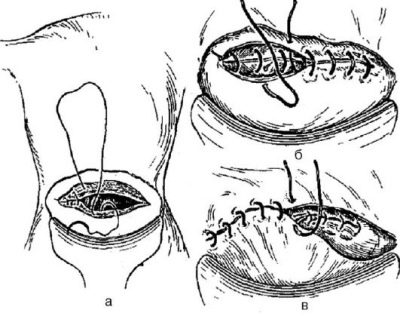
Baarmoederhechten
Breng op de snijranden van de baarmoeder een hechtdraad met één rij of dubbele rij op. De voorkeur gaat uit naar een rij met twee. Het is duurzamer, hoewel het iets meer tijd kost om het toe te passen. Elke chirurg heeft zijn eigen techniek van hechten.
Het belangrijkste is dat de randen van de wond zo nauwkeurig mogelijk worden samengevoegd. Dan vormt een litteken op de baarmoeder een gelijkmatige, homogene, rijke, wat geen kwaad doet om de volgende zwangerschap te doorstaan.
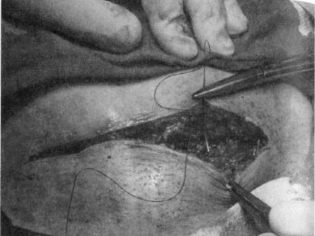
Sluiting van de buikwand
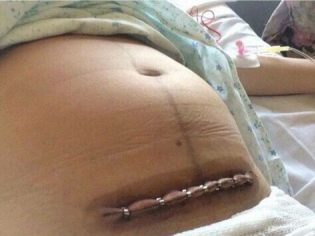
De aponeurose wordt meestal gehecht met individuele zijden of vicryl-draden of een continue hechtdraad. Op de huid leggen nietjes of naden uit elkaar. Soms wordt de huid gehecht met een doorlopende cosmetische hechting, wat heel netjes is.
Vroege postoperatieve periode
De vrouw wordt overgebracht naar de intensive care-afdeling, waar ze 5-6 uur wordt geobserveerd. Alles is belangrijk - hoe de anesthesie naar buiten komt, hoe de gevoeligheid terugkeert, hoe de baarmoeder zich samentrekt. Pijn na het terugkeren van de gevoeligheid gedurende 2-3 dagen wordt geblokkeerd met pijnstillers. Meet de druk en temperatuur, ga door met het verminderen van medicijnen.
Als er geen complicaties zijn, wordt de vrouw na 6 uur overgebracht naar de algemene afdeling, waar ze snel kan gaan zitten en opstaan. Ze brengt een kind mee.
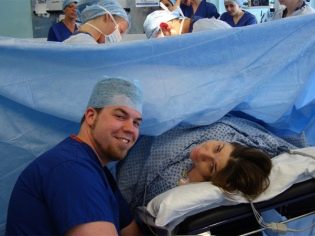
Met partner
Keizersnede is een geweldige manier om een gezamenlijke geboorte uit te voeren zonder het risico van een onaangename schokkende man. In de operatiekamer mag de echtgenoot geen passieve waarnemer zijn, maar een actieve deelnemer. Zijn taak zal zijn om de anesthesist te helpen - om met zijn vrouw te praten, haar hand vast te houden, steun. Als de operatie onder algehele anesthesie wordt uitgevoerd, is er geen sprake van gezamenlijke arbeid, omdat de vrouw in bevalling gezond slaapt. Maar op verzoek van de echtgenoten en zo'n partnerschap is bevalling heel goed mogelijk.
Om een man in de operatiekamer te laten opnemen, moet hij eerst een medisch onderzoek ondergaan, het kraamkliniek attesten verstrekken van de afwezigheid van besmettelijke ziekten, geslachtsziekten, recente fluorografische onderzoeksgegevens die de conclusie van de therapeut en dermatoloog beschrijven.
Opgemerkt moet worden dat niet alle kraamklinieken gaan naar de aanwezigheid van een vreemde in de operatiekamer. Dan ziet de gezamenlijke bevalling er als volgt uit: de artsen opereren op de patiënt, en de echtgenoot is in de volgende kamer en bekijkt de gebeurtenissen door een klein glazen venster. De baby na de geboorte wordt bij hem gebracht en vastgehouden om vast te houden. Het is dus de echtgenoot die als eerste de kruimels in zijn armen neemt en deze naar zijn borst drukt.
De kwestie van de mogelijkheid van een partner-keizersnede moet van tevoren worden besproken met de medische staf van het gekozen kraamkliniek.
U leert meer over de kenmerken van een keizersnede, kijkend naar de overdracht van Dr. Komarovsky.