Wat is de morfologie van spermapatronen, welke normen bestaan er en hoe kunnen de prestaties worden verbeterd?
In de planningsfase van de zwangerschap is het soms nodig om mannelijke geslachtscellen te onderzoeken. Helaas is de afgelopen jaren het aantal mannen dat lijdt aan verschillende vormen van mannelijke onvruchtbaarheid toegenomen. Omgevingsfactoren, arbeidsomstandigheden, slechte gewoonten, invloed op voedsel.
Over wat een man te wachten staat, als hij niet alleen een spermogram zou krijgen, maar ook een spermogram met morfologie, zullen we in dit artikel vertellen. We zullen ook ingaan op de problemen van normen en afwijkingen van hen en ontdekken hoe een man zijn prestaties kan verbeteren.
Wat is het?
Mannen willen niet toegeven dat de oorzaak van onvruchtbaarheid in het huwelijk in hen ligt. De statistieken zijn echter wreed - ongeveer 40% van de onvruchtbare paren die 3 jaar of langer zonder succes proberen zwanger te raken, hebben te maken met mannelijke onvruchtbaarheid.
Daarom wordt een volledig en gedetailleerd onderzoek aanbevolen, niet alleen voor de vrouw, maar ook voor haar partner, als ze naar de dokter gaat met klachten dat het kind "niet werkt".
De belangrijkste diagnostische methode voor de vertegenwoordigers van het sterkere geslacht is een spermogram. In de loop van deze studie schatte het aantal mannelijke geslachtscellen, hun vermogen om te bewegen, structurele kenmerken en andere belangrijke parameters voor succesvolle bevruchting.
De morfologische studie van sperma is een van de belangrijke componenten van een complete diagnose. Zonder dit zal het beeld van de processen in het spermogram onnauwkeurig en onvolledig zijn.
De morfologie van het sperma wordt microscopisch uitgevoerd. Met behulp van moderne precisie-apparatuur verdeelt de arts alle levende en theoretisch in staat om sperma tot normaal en pathologisch te maken. Er zijn verschillende methoden om de morfologische kenmerken van de zinger te beoordelen. De meest voorkomende is een studie over de zogenaamde "Kruger's strikte criteria."
Volgens Kruger ondergaan spermatozoa een strenge selectie voor fitheid. Voor de conceptie heb je, zoals je weet, maar één gezond en normaal sperma nodig, dat in het ei kan doordringen. Maar als er meer van zulke gezonde cellen zijn, neemt de kans dat een kind wordt opgevoed toe.
Het Krueger evaluatiesysteem omvat de selectie van cellen volgens de volgende parameters:
- kopbreedte en vorm;
- sperma nek breedte;
- vorm en lengte van de staart;
- de verhouding van de staart, het middendeel en het hoofd;
- de toestand van het cytoplasmatische membraan van de kiemcel;
- andere kenmerken van de structuur.
Kortom, de Kruger vruchtbaarheidsindex is altijd aangegeven. Het wordt uitgedrukt als een percentage en decodering is niet moeilijk zelfs voor mensen die ver van de geneeskunde zijn.
Als wordt aangegeven dat de Kruger-fertiliteitsindex 22% is, betekent dit dat 22% van de morfologisch ideale spermatodes werd gevonden in het spermastaal dat ter analyse werd aangeboden. Zij waren degenen die rigoureus werden geselecteerd, vergeleken met de bestaande normen en klaar zijn voor bevruchting.
Het is niet altijd het enige sperma met morfologie dat voldoende is om de ware oorzaken van mannelijke onvruchtbaarheid vast te stellen. Indicatoren van de studie kunnen normaal zijn en conceptie is nog steeds niet mogelijk.
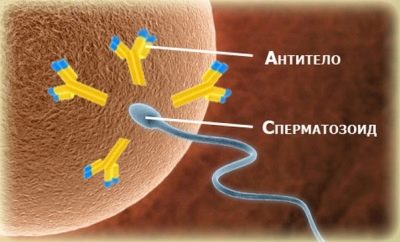
Om de foto completer te maken, kan een man geadviseerd worden om aanvullend een zogenaamde mar-test uit te voeren.
Dit is een immunologisch onderzoek dat zal aantonen of deze morfologisch ideale spermacellen worden blootgesteld aan antilichamen.
Er zijn andere tests:
- De EMIS-test maakt het mogelijk om de functionele capaciteiten van mannelijke geslachtscellen te beoordelen;
- biochemie van sperma bepaalt de fouten in het metabolisme van mannen en maakt het mogelijk om het te corrigeren;
- DNA-fragmentatie maakt het mogelijk om het sperma vanuit een genetisch oogpunt te evalueren.
Hoe werkt de analyse, voorbereiding
Een man moet zich zorgvuldig voorbereiden op de enquête. Artsen raden af om gedurende 3-6 dagen seks en masturbatie te hebben voordat het ejaculaat wordt toegediend. Dus de concentratie van sperma zal het meest informatief zijn voor laboratoriumonderzoek.
Een week voor de analyse moet een man afzien van alcohol, antibiotica, hormonale medicijnen.
Tijdens deze voorbereidende week niet baden in het bad, ontspannen in de sauna en zonnebaden in de zon of in het solarium. Elk thermisch effect op de testikels kan onbetrouwbare resultaten geven, aangezien het aantal normale en beweeglijke sperma vermindert bij verwarming.
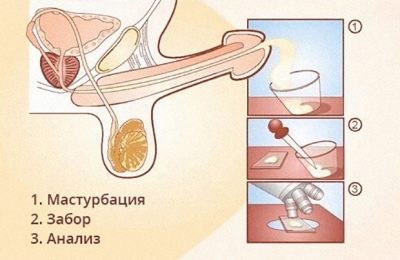
Een vertegenwoordiger van het sterkere geslacht kan sperma voor analyse op twee manieren doneren:
- Verschijnen in een medische instelling en door masturbatie in een aparte ruimte om het materiaal in een steriel glas te verzamelen.
- Verzamel thuis materiaal en bezorg het aan het laboratorium. Thuismethode kan ook worden uitgevoerd door masturbatie, deze methode wordt als een prioriteit beschouwd.
U kunt de medische instelling vragen om een speciaal condoom zonder smering. Daarin kan een man een volledige geslachtsgemeenschap hebben. De zaadvloeistof verzameld in het condoom moet ook worden afgeleverd bij het laboratorium.
Het is wenselijk om het materiaal te vervoeren in overeenstemming met het temperatuurregime, dat het dichtst bij de temperatuur van het menselijk lichaam ligt. Hiervoor kunt u aanschaffen speciale medische thermocontainer. Sommige klinieken bieden dergelijke containers gratis aan hun klanten.
Sperma moet in een zo kort mogelijke tijd in het laboratorium zijn - binnen een uur.
Normale indicatoren van spermamorfologie
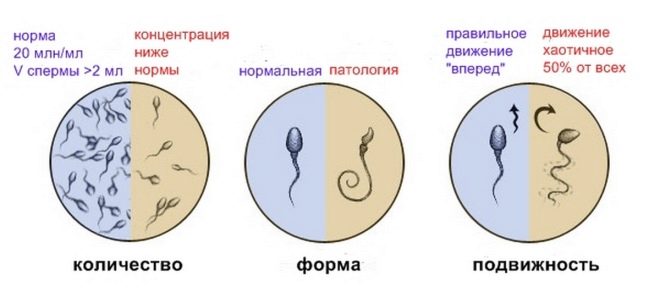
In het algemeen de mens wordt beschouwd als in staat om op een natuurlijke manier op te vatten zonder de tussenkomst van reproductieve hulpmiddelen, in het geval dat:
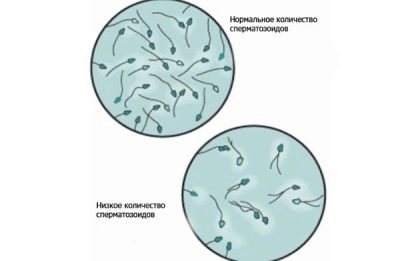
- ongeveer 20-40 miljoen kiemcellen worden gevonden in zijn spermogram;
- totaal spermavolume van ten minste 2 milliliter;
- spermatozoa die mobiel en actief zijn, in deze hoeveelheid niet minder dan 25%;
- als het aantal spermatozoa dat niet "snelt", maar direct naar het doelwit beweegt, langs een recht pad, niet minder is dan 50%.
Het wordt als een goed teken beschouwd als het sperma wordt gedetecteerd niet minder dan 15% van het gezonde, morfologisch correcte sperma.
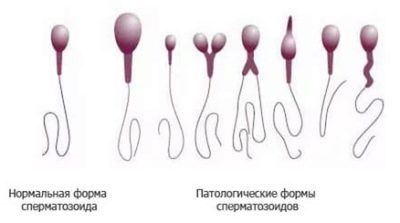
De morfologische beoordeling zelf omvat de analyse van de structuur van kiemcellen. De strikte Kruger-criteria beschouwen zelfs de grensparameters, die veel andere methoden als normvarianten aanduiden, als pathologie. Zelfs de geringste discrepantie tussen de zaadcel en de standaard leidt tot onmiddellijke afstoting van deze cel.
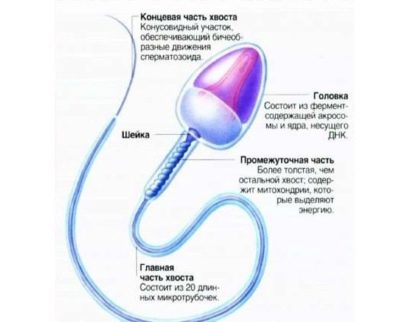
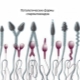
Het ideale sperma moet aan verschillende belangrijke criteria voldoen. Hier zijn ze:
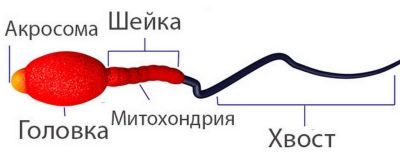
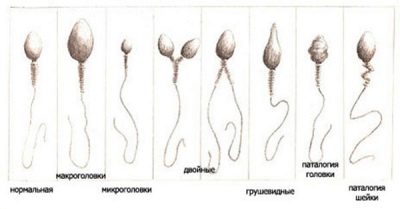
- hoofd. Een sperma met een normale kopmorfologie heeft altijd één hoofd, niet twee en niet meer. De vorm van het hoofd is strikt ovaal. Ten minste de helft van het hoofdgebied moet worden bezet door een acrosoom - een kleine ruimte, een organoïde. De normale breedte van de kop is 2,5-3,5 micron, de normale lengte wordt beschouwd als een waarde in het bereik van 4-5,5 micron.
- hals. Dit deel van de mannelijke voortplantingscel mag niet meer dan 1 micron breed zijn. De lengte van de nek moet idealiter gelijk zijn aan een waarde die niet groter is dan anderhalve koplengte. De nek moet in een hoek van negentig graden op het hoofd worden aangesloten, correct, zonder zichtbare kromming. De hals zelf moet plat zijn.
- Paardenstaart. Dit deel van de kiemcel zou 90% van de totale spermagrootte moeten innemen.De staart moet plat zijn, niet gebogen, niet gedraaid, geen knobbeltjes, knobbeltjes. Het loopt iets taps uit en wordt aan het einde scherper. In verhouding tot het hoofd moet de staart 9-10 keer groter zijn. De staart van een gezonde referentie-spermatozoïde in de aanwezigheid van slechts één, niet twee en niet drie.
Afwijkingen en oorzaken
Sperma met pathologische morfologie ziet er als volgt uit:
- Kopdefecten. Anomalieën kunnen zich manifesteren door een vormverandering van ovaal naar rond, die lijkt op acht, afgeplatte, peervormige. Het acrosomale gebied kan worden verkleind, gevuld met vacuolen. Hoofdmaten te groot in vergelijking met de norm en aanzienlijk verminderd, worden ook beschouwd als tekenen van ongeschiktheid en inconsistenties. Twee of meer hoofden in een enkele cel is een mutatie die sperma van het aantal gezonde cellen uitsluit.
- Cervicale defecten. Spermatozoa met een abnormale nek zien er aanvankelijk anders uit dan de norm. Het zijn de gebreken van dit deel van de cel die het uiterlijk sterk verstoren. De nek kan verdraaid, verdikt, inhomogeen zijn, bovenmatig verdund. Het kan aan het hoofd worden bevestigd, is niet in een rechte hoek en zweet stomp of scherp, wat een visueel effect van "gedraaid" sperma creëert.
- Afwijkingen van de staart. Gewoonlijk worden van de cellen met een slechte morfologie spermatozoa aangetroffen die een staart missen, met een korte of te lange staart, met een staart die gedeeltelijk gebroken is. Als het staartgedeelte van de genitale cel niet haaks staat op het hoofd, als de staart is gedraaid, gebogen in een willekeurige richting, kan de zaadcel niet als normaal worden beschouwd.
- Andere defecten. In een spermastaal kunnen laboranten alleen staarten vinden. Dit wordt mogelijk wanneer het hoofd en de nek los zitten. In dit geval worden de geslachtscellen aangevallen door Sertoli-fagocyten en de hoofden zijn hier niet tegen bestand. Alleen staarten blijven over. Analyse met een slechte morfologie, wanneer het aantal gezonde sperma lager is dan 14-15%, vormt de basis voor de vestiging van teratozoospermie.
De kansen op natuurlijke bevruchting bij zulke mannen worden net zo veel verminderd als het aantal abnormale cellen wordt verhoogd. Bovendien is er een kans om een kind te verwekken met grote chromosomale afwijkingen.
Een kritisch niveau van vermindering van gezonde cellen die voldoen aan de Kruger-criteria wordt als 4% beschouwd. In deze situatie zal het moeilijk zijn om een ei te bevruchten, zelfs in reageerbuiscondities voor IVF. Maar de moderne geneeskunde is het niet waard, en zelfs mannen, van wie het Kruger-vruchtbaarheidsniveau op 2-3% ligt, worden niet de kans ontnomen om vaders te worden.
Hiervoor kunnen ze worden aangeboden ICSI-methodewaarin zelfs in het pathologische sperma van een steriele man, de dokter in staat zal zijn om een enkele gezonde en standaard-conforme zaadcel te vinden, deze direct aan het ei te introduceren en vervolgens het bevruchte ei te planten.
Tot de meest voorkomende oorzaken van teratozoospermie behoren:
- Acceptatie van hormonen. Meestal wordt deze oorzaak gevonden bij atleten die steroïdhormonen nemen om het lichaamsgewicht te reguleren. Soms wordt sperma vanuit morfologisch oogpunt ongeschikt voor conceptie vanwege het feit dat de man langdurige hormonale behandeling ontving.
- Overtreding van hormonale achtergrond. Door verschillende ziekten, waaronder metabole pathologieën, kan de verhouding van hormonen, waaronder geslachtshormonen, in het lichaam van een man variëren.
- Virale infecties. De spermamorfologie kan worden beïnvloed door zowel het influenzavirus als SARS (door hoge temperatuur), maar de ernstigste misvormingen van kiemcellen worden veroorzaakt door het tweede type herpesvirus, de zogenaamde genitale herpes.
- Ontsteking van de geslachtsorganen. Elke ontstekingsziekte van de mannelijke voortplantingsorganen, waaronder dergelijke wijdverspreide prostatitis, kan veranderingen in de morfologie van sperma veroorzaken.
- Manier van levenAls een man alcohol, drugs, veel rookt, niet goed eet of ondervoed is, neemt het risico op teratozoospermie toe.
- Arbeidsomstandigheden en andere factoren. Als de activiteit van de vertegenwoordiger van het sterkere geslacht wordt geassocieerd met blootstelling aan radioactieve straling, hoge temperaturen, dan kunnen mutaties van spermatozoa precies door deze factoren worden verklaard. De regio van verblijf speelt ook een rol - in gebieden met een ongunstige ecologische situatie komen de feiten van mannelijke onvruchtbaarheid veel vaker voor.
- Langdurige stress Dit is ook een van de meest voorkomende oorzaken van de pathologische morfologie van sperma. In de 21ste eeuw komt het er soms bovenop.
Manieren om de spermakwaliteit te verbeteren
Om de vruchtbaarheid van een man te vergroten, is het noodzakelijk om de ware reden te vinden waarom spermatozoën in hem de pathologische morfologie begonnen te krijgen. Als dit een ontsteking is, begint de behandeling met ontstekingsremmende geneesmiddelen. Als de oorzaak in het herpesvirus zit, zal de behandeling gebaseerd zijn op antiherpetica.
Psychotherapeuten zullen mannen helpen die teratozoospermie hebben ontwikkeld tegen de achtergrond van langdurige sterke nerveuze stress, om hun voortplantingsvermogen te herstellen.
Voor degenen van wie de bloedtest hormonale verstoringen vertoont, zal een endocrinoloog een behandeling voorschrijven, die gebaseerd zal zijn op het type onevenwichtigheid en de werkelijke hoeveelheid van bepaalde hormonen.
Ongeacht de reden, wordt aan alle mannen aanbevolen om vitamine-complexen, foliumzuur, zink- en seleniumpreparaten, vitamine A, E, B, D, C te nemen.
Genezing van teratozoospermie zal helpen en het vermijden van slechte gewoonten, het beperken van alcohol en nicotine.
Mannen met een gestoorde spermamorfologie worden aanbevolen om de situatie te veranderen - gedurende enkele maanden om buiten de stad te wonen, weg van gasvervuiling en andere ongunstige factoren. Soms kan alleen deze maatregel de resultaten van de analyse aanzienlijk verbeteren en de kans vergroten dat het gezin de langverwachte baby verwekt.
Om de kwaliteit van geslachtscellen te verbeteren, moet men op verantwoorde wijze de organisatie van voedsel, lichaamsbeweging, aanpassing van het werk- en rustregime benaderen, "distorsies" vermijden, indien mogelijk nachtwerk achterwege laten, evenals arbeid "presteert" overuren.
Een man moet zeker genoeg slaap krijgen en minstens 8-9 uur per dag inslapen. Het is logisch om te sporten zoals zwemmen, hardlopen, skiën. Elke lichamelijke activiteit in de frisse lucht heeft alleen maar voordeel.
Hoe je de prestaties van het sperma kunt verbeteren, zie de volgende video.