Wat is een spermogram en wat laat het zien? Wat te doen in aanwezigheid van pathologische vormen?
Wanneer een getrouwd paar geen kind kan verwekken, geloven velen dat de reden ligt in de gezondheidstoestand van de vrouw. In feite is dit niet altijd het geval. Ongeveer 40% van de gevallen zijn mannelijke onvruchtbaarheid. Dat is waarom een onderzoek naar het onvermogen om zwanger te raken beide echtgenoten zou moeten passeren.
Het complex van onderzoeken voor een vrouw is groot en tijdrovend. Soms is het genoeg voor een man om eenvoudig een zaadstaal voor sperma door te geven. In dit materiaal zullen we beschrijven hoe deze analyse wordt uitgevoerd, wat zijn normen zijn, hoe het resultaat te ontcijferen en wat te doen als de feitelijke resultaten verre van ideaal zijn.
Wat is het?
Als het woord "spermogram" wordt ontbonden in twee Griekse wortels ("sperma" - σπέρμα en "gram" -γρμμα), betekent deze medische term letterlijk "zaadregistratie". In feite is het een laboratoriumstudie, de analyse van sperma, waarmee je kunt uitvinden hoe geschikt het is voor bevruchting van het vrouwelijke ei.
De analyse maakt het mogelijk om enkele kwantitatieve en kwalitatieve indicatoren van mannelijk sperma te vinden, die de arts, die diagnostiek uitvoert, de mogelijkheid biedt om vast te stellen of onvruchtbaarheid in de familie mannelijk is, of de man ziekten van het voortplantingssysteem heeft.
De studie is niet alleen toegewezen aan de vertegenwoordigers van de sterkere sekse, wier vrouwen niet zwanger kunnen worden of lijden aan gebruikelijke miskramen of miskramen, maar ook aan mannen die zich voorbereiden op het worden van spermadonors, evenals mannen die hun geslachtscellen graag willen invriezen voor de toekomst (cryopreservatie wordt aanbevolen voor die op jonge leeftijd gaat hij levensgevaarlijk naar militaire missies, werkt hij aan objecten met een verhoogd stralingsniveau en in andere omstandigheden kan hij het vermogen van de m kinderen krijgen in de toekomst).
Het eerste spermogram in de geschiedenis van de mensheid werd gehouden door de legendarische wetenschapper Leeuwenhoek, de maker van microscopen, in de 17e eeuw. Toegegeven, zijn onderzoek was oppervlakkig. Hij vestigde alleen de aandacht op het feit dat een aantal vertegenwoordigers van de sterkere geslachtscellen in het ejaculaat actiever bewegen dan anderen. Het kostte de mensheid ongeveer 300 jaar om de stellingen te formuleren.
Pas aan het begin van de 20e eeuw waren verenigde eisen voor kwantitatieve indicatoren van zaadvloeistof bij de mens. Ze werden verschillende keren herzien door de Wereldgezondheidsorganisatie en er werden recente wijzigingen aangebracht aan de analyse in 2010.
Over de hele wereld doen sperma-standaarden geen enkele twijfel rijzen. Rusland heeft echter zijn eigen praktijk ontwikkeld, anders dan de wereld. Dus, slechts een deel van de laboratoria die de zaadvloeistof kunnen onderzoeken, werkt volgens de WHO-normen.De rest heeft zijn eigen normen en eisen, evenals criteria voor het beoordelen en begrijpen van de pathologie en de norm.
Daarom wilden we dit artikel met een belangrijke wens beginnen. Voordat je de resultaten van je sperma vergelijkt met de WHO-richtlijnen hieronder, specificeer in het laboratorium waar de analyse werd uitgevoerd of deze volgens deze normen werkt. Zo niet, dan kunt u vragen over de specifieke regels van dit laboratorium.
Experts in de reproductieve geneeskunde zijn ervan overtuigd dat in de nabije toekomst alle Russische laboratoria zullen overschakelen naar de wereldstandaarden, maar dit zal later gebeuren.
Waarom wordt de analyse uitgevoerd en hoe moet deze worden aangepakt?
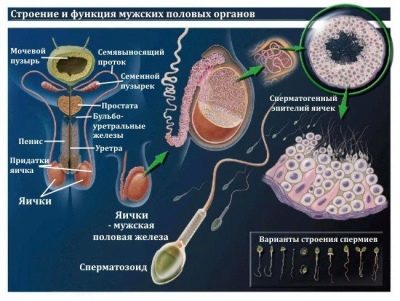
Spermogram is nodig om erachter te komen hoe hoog de vruchtbaarheid van een mens is, dat wil zeggen, het vermogen om te bemesten. Een studie onder de microscoop. De diagnosticus bepaalt de hoeveelheid, kwaliteit en enkele andere eigenschappen van sperma.
Soms is er behoefte aan aanvullende tests, zoals de MAP-test, waarmee u specifieke immunologische processen kunt identificeren - de productie van antilichamen tegen sperma. Soms vereist de arts gegevens over de biochemie van het ejaculaat, om de genetische waarde van de spermatozoa te begrijpen, wordt een spermogram gemaakt met DNA-fragmentatie. De analyse wordt op verschillende manieren in verschillende laboratoria voorbereid. Gemiddeld duurt het van 1 tot 3 dagen, maar het komt voor dat de voorwaarden zijn vertraagd, bijvoorbeeld als genetische tests vereist zijn.
Om de resultaten betrouwbaar te maken, moet de man de regels kennen waarmee de analyse wordt uitgevoerd. Ze hebben betrekking op het naleven van aanbevelingen voordat ze worden aangenomen:
- Gedurende 3-6 dagen moet een man seks beperken en niet masturberen. Gedurende deze tijd zal het tijd hebben om voldoende kiemcellen te vormen om hun gemiddelde aantal voor te stellen. Het is het opgegeven aantal dagen dat u zich moet onthouden voordat u sperma gaat doneren, omdat langdurige onthouding ook een negatieve invloed heeft op de samenstelling van het ejaculaat; na langdurige onthouding is het sperma dik, kleverig waardoor het moeilijk is om te studeren.
- Een week voor het aanbrengen moet de man afzien van zonnebaden en een bezoek aan het solarium, van naar het bad gaan, de sauna en alle thermische effecten op de geslachtsorganen. Stoelverwarmers in de auto mogen ook niet worden meegeleverd.
- Een week voor de bevalling mag je geen alcoholische dranken, en vooral drugs, gebruiken om veel te roken. Het is raadzaam om te weigeren medicatie in te nemen, maar als dit niet mogelijk is, is het beter om de analyse uit te stellen tot een andere keer. Het effect van antibiotica, hormonen en andere medicijnen op de spermakwaliteit kan verwoestend zijn.
- Meestal wordt de analyse doorgegeven door masturbatie. Dit kan zowel in de kliniek als thuis worden gedaan, waar een man psychologisch eenvoudiger en vertrouwder is. In de kliniek voor het verzamelen van ejaculaat afgegeven een speciale container voor biomaterialen. Voor thuis verzamelen, kan een dergelijke container of een medisch condoom zonder glijmiddel en vreemde stoffen ook worden uitgegeven, waarin een man kan hebben normale volledige geslachtsgemeenschap met een partner. De vruchtbaarheidsdokters met de meeste voorkeur beschouwen de eerste methode waarbij een man in een kliniek in een speciale pot wordt getest.
- Verzameld door een van de methoden van ejaculaat, is het belangrijk om het zo snel mogelijk aan het laboratorium te bezorgen - het is wenselijk om dit binnen 1 uur te doen. Bij het transport is het belangrijk om te onthouden dat het zaad op een temperatuur moet zijn die dicht bij de lichaamstemperatuur ligt. Om dit te doen, kunt u een speciale thermische houder gebruiken. Je kunt het kopen bij een apotheek of het krijgen in een kliniek waarmee je een examencontract hebt.
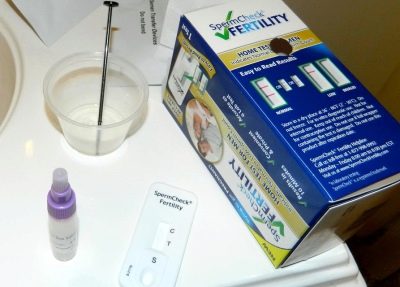
Controleer de kwaliteit van het sperma thuis is onmogelijk. Maar je kunt pathologie vermoeden door een thuistest uit te voeren. SpermCheck. De test en de instructies hiervoor kunnen worden gekocht bij de apotheek, dirigeren is niet veel moeilijker dan een normale zwangerschapstest. Het testsysteem bepaalt echter (overigens niet té nauwkeurig) alleen het aantal spermatozoa in het ejaculaat (ongeveer).
Mannelijke onvruchtbaarheid kan niet alleen worden gekoppeld aan kwantitatieve stoornissen, maar ook aan kwalitatieve aandoeningen (er zijn afwijkingen in de structuur van geslachtscellen, er zijn afwijkingen in functionaliteit), en daarom is er geen alternatief voor spermografie.
Wat laat zien?
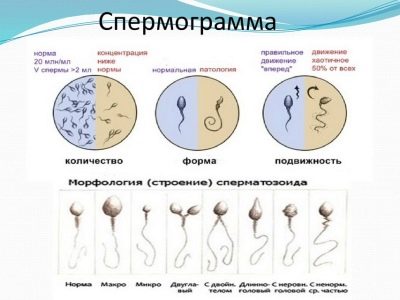
Spermogram geeft een idee van de microscopische en macroscopische kenmerken van de kiemcellen van een bepaalde man. Alle parameters die in het laboratorium volgens WHO-normen worden geëvalueerd, worden hieronder weergegeven.
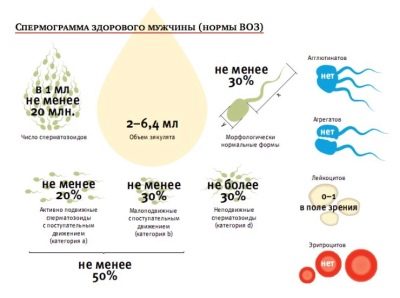
Hoeveelheid, volume
Deze indicator is erg belangrijk, niet zozeer voor het bepalen van het niveau van vruchtbaarheid als voor het correct uitvoeren van alle laboratoriummanipulaties met het ejaculaat. Het wordt gemeten met een speciale pipet met een gegradueerde muur. Het bepaalt ook de viscositeit van sperma.
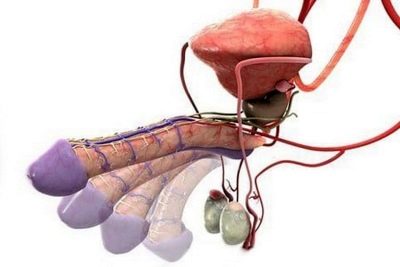
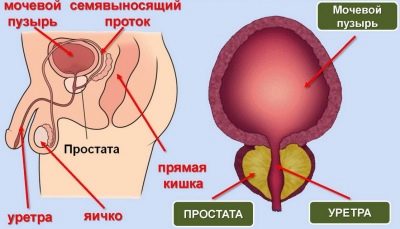
Voor een normale studie is ten minste 1,5-2 ml sperma vereist. Het volume hangt af van de hoeveelheid specifieke vloeistof die de zaadblaasjes en prostaatklier produceren.
Insufficiëntie van vocht kan wijzen op problemen met deze delen van het mannelijke voortplantingssysteem. Hoe korter de periode van onthouding, hoe minder sperma wordt vrijgegeven.
Liquefactie tijd
Sperma heeft de neiging vloeibaarder te worden, vloeibaarder te worden als het een bepaalde tijd overgaat vanaf het moment van ejaculatie. Deze tijd wordt liquefactietijd genoemd. Het is anders voor alle mannen, significante schommelingen - van 15 minuten tot een uur. Soms met bepaalde pathologieën kan sperma helemaal niet worden verdund.
De viscositeit wordt bepaald door de lengte van het "filament", dat overblijft wanneer de laboratoriumglasstaaf sperma raakt wanneer het instrument wordt opgetild. Als het meer dan 2 centimeter is, wordt het sperma beschouwd als viskeus.
Speciaal eiwit zorgt voor immobiliteit en inactiviteit van spermatozoa terwijl ze zich in de mannelijke geslachtsklieren bevinden. Onder invloed van het sap van de prostaatklier lost het eiwit op, de "zhivchiki" worden actief en mobiel.
Als liquefactie niet optreedt, zal de arts de pathologie van de prostaatklier verdenken. Om het sperma in het laboratorium te verdunnen helpen sommige enzymen die kunstmatig worden toegevoegd om andere parameters te beoordelen.
Zuurgraad
Deze indicator wordt bepaald door speciale indicatoren van papier of een speciaal apparaat: de pH van een gezonde man ligt boven de 7,2. Onvoldoende zuurheid vermindert het vermogen van zaadcellen om de schaal van het ei op te lossen wanneer het wordt geïntroduceerd, waardoor de vruchtbaarheid afneemt.
Ruik en kleur
De geur van onvruchtbaarheid wordt niet beoordeeld. Deze parameter heeft helemaal geen speciale diagnostische waarde, maar deze wordt nog steeds aangegeven in de conclusie over het uitgevoerde spermogram, wat veel vragen voor de echtgenoten veroorzaakt en aanleiding geeft tot veel mythes over de verbinding tussen de geur en het vruchtbare vermogen van de man. Er is geen verbinding.
Ze geven aan dat de geur "specifiek" is, uitsluitend door traditie, door gewoonte, omdat het altijd zo is geweest. Besteed speciale aandacht aan deze parameter.
Dezelfde dubieuze parameter wordt beschouwd als de kleur van sperma. Men gelooft dat het bij een gezonde man wit of grijsachtig moet zijn. Roze, geelachtige, groenige tinten kunnen spreken over pathologieën - vermenging van bloed, etter. Het spermogram beantwoordt echter vrij nauwkeurig de kwestie van de aan- en afwezigheid van stoffen op cellulair niveau, dus het is niet nodig om de kleur afzonderlijk te evalueren. Het wordt, net als de geur, in grotere mate aangegeven als een eerbetoon aan medische tradities.
In alle eerlijkheid moet worden opgemerkt dat de geur van sperma een speciaal enzym geeft - spermine. De functies in geneeskunde en wetenschap zijn nog niet bekend. Maar sommige artsen zeggen dat de geur kan worden gebruikt om de gezondheid van de prostaatklier te beoordelen, die deze spermine produceert. Er is geen officieel bewijs voor deze methode om prostaatproblemen te diagnosticeren
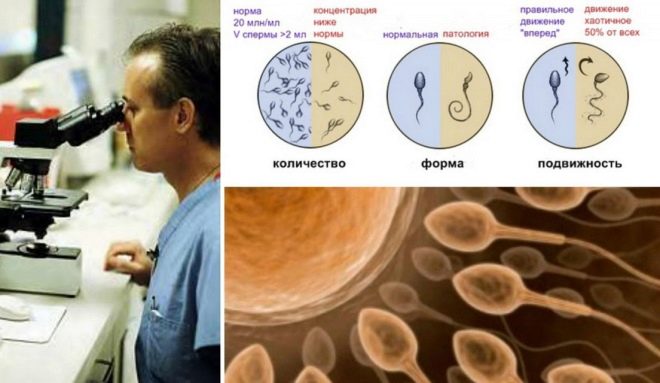
Aantal sperma
Het aantal laboratoriumassistenten voor geslachtscellen geteld in 1 ml vloeistof, evenals in het volledige volume van het ejaculaat volledig.Denk niet dat ze mensen als "levend" beschouwen. Het zou onmogelijk zijn, want in 1 ml zijn er miljoenen van. Berekeningen maken speciale telkamer.
Om het proces van wiskundige berekeningen te versnellen, kan een laborant sperma op een glas van 22x22 aanbrengen. In een druppel sperma op zo'n stuk glas met een toename van de microscoop met 400, zal het aantal cellen dat spreekt over het aantal cellen in 1 milliliter verschijnen in het gezichtsveld. Een laboratoriumtechnicus zal bijvoorbeeld 20 cellen zien, dit zal de aanwezigheid van 20 miljoen cellen in 1 ml aangeven.
In sommige laboratoria zijn er spermanalysatoren - speciale microscopen met een geïntegreerde camera, die zelf het aantal kiemcellen in de zaadvloeistof registreren en tellen. In het geval dat er weinig spermatozoa zijn en het mogelijk is om enkelvoudige staartvertegenwoordigers te zien in het gezichtsveld van de microscoop, wordt het sperma in een centrifuge geplaatst en wordt het aantal cellen in het sediment bestudeerd.
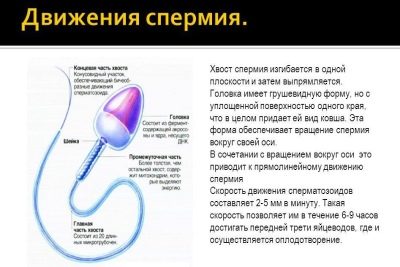
Totale celmotiliteit
Afhankelijk van hun vermogen om te bewegen en uiteindelijk het geliefde doel te bereiken - de eieren, worden alle spermatozoa verdeeld in 4 groepen, aangeduid met hoofdletter Latijnse letters van A tot D.
De meest persistente en doelgerichte cellen zijn categorie A. Artsen beschrijven ze als progressief, actief en mobiel. Dergelijke kiemcellen bewegen slechts direct en redelijk snel, met een snelheid van 25 micrometer per seconde. Dat wil zeggen, in twee seconden slagen dergelijke selectieve "levers" erin een afstand te overbruggen die gelijk is aan hun eigen groei.
Categorie B sperma verschilt alleen in snelheid van hun elite kameraden, het is iets lager. Maar de bewegingsrichting die ze hebben, ook - alleen recht en niet een micrometer aan de zijkant. Er wordt aangenomen dat alleen spermatozoa met een mobiliteitscategorie van A en B de vrouwelijke reproductiecel kunnen bevruchten.
Categorie C-cellen kunnen zich anders gedragen. Beweeg op één plaats, of beweeg grillig, niet in de voorwaartse richting, in cirkels, zigzags, enz. Ze worden niet-progressief en mobiel genoemd en dergelijke sperma veroorzaken geen specifieke hoop op bevruchting.
"Zhivchik" de laatste categorie D beweegt helemaal niet.
Voor de conceptie is het belangrijk dat het sperma van de toekomstige vader was ten minste een kwart van de geslachtscellen van categorie A. Als dit aantal lager is, evalueert de laboratoriumtechnicus ze in totaal met de 'collega's' van categorie B.
Een gezond spermogram zal als een dergelijk resultaat worden beschouwd, waarbij het sperma van een man ten minste 50% van de "zhivchikov" -categorie A en B in totaal zal vertonen.
Het vermogen van kiemcellen om te bewegen wordt ook gevolgd door spermanalysatoren of telkamers. Dit gebeurt tegelijkertijd met het tellen van hun aantal.
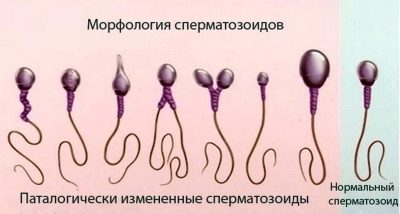
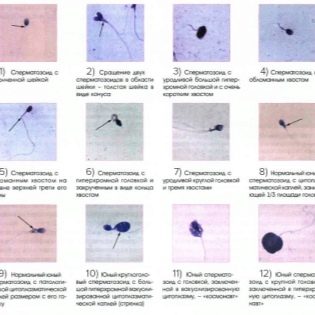
Spermamorfologie
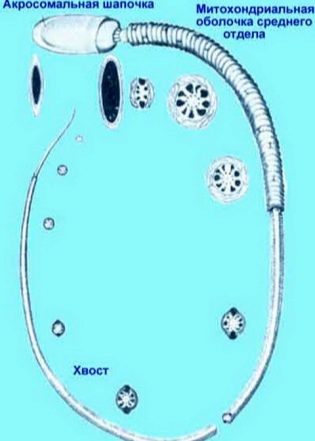
Dit is een uitgebreide studie van de structuur van sperma. Microscopisch onderzoekt de arts hoe de mannelijke geslachtscellen zijn opgevouwen. Evalueerde de vorm en structuur van het hoofd, nek, middendeel, staart, het uiterlijk van sperma.
Meestal worden de strikte criteria van Kruger gebruikt, waarmee de structurele kenmerken van de cellen worden vergeleken met de standaard, en elke grenswaarde behoort tot de categorie pathologie, de cel wordt afgewezen.
De kop van het sperma moet dat wel zijn in het enkelvoud, vlak en ovaal. Het mag niet worden samengeknepen, conisch. Kopafmetingen in lengte - 4-5,5 micron, breedte - 2,5 - 3,5 micron.
Bijzondere aandacht wordt besteed aan de acros in de kopstructuur. Er mogen geen vacuolen in zitten, het moet ongeveer de helft van het hoofdoppervlak innemen.
De spermahals moet vlak, klein, niet meer dan 1 micron zijn. Het is belangrijk dat het stevig en stevig is verbonden met het hoofd, waardoor de kans verdwijnt dat de staart afbreekt. De verbinding moet in een rechte hoek staan.
De staart of flagellum is het langste deel van de mannelijke seksuele cel. Het zou moeten bezetten niet minder dan 90% van de lengte van het gehele spermatozoön. De staart moet een zijn, zelfs, enigszins taps toelopend naar het einde.Gedraaide staarten, flagella kort of afgebroken, evenals pathologie van het hoofd, het middelste deel van de cel zijn de basis voor afwijzing.
Denk niet dat een gezond mens geen defect sperma heeft. Ze zijn altijd best veel. Op verschillende momenten heeft de WHO aanbevolen dat morpho logische celaanwezigheid de norm is. variërend van 50 tot 70%.
De criteria van Kruger stellen duidelijk dat het percentage spermatozoa met defecten tot 85% kan zijn. Dus, voor conceptie van nature, is het voor een man noodzakelijk om ten minste 14-15% standaard, ideale, perfect gezonde en morfologisch correcte spermatozoa te hebben.
vitaliteit
Deze parameter geeft het aantal levende geslachtscellen in het ejaculaat aan. Als de zaadcel mobiel is, dan is het zeker levend. Maar de vaste cel kan zowel levend als dood zijn.
Het wordt als normaal beschouwd als niet minder dan de helft van de levende cellen van verschillende motiliteitscategorieën (A, B en C) zich in het sperma van de man bevinden. De cellen van categorie D zijn onbeweeglijk, maar het is noodzakelijk om hun vitale activiteit alleen te onderzoeken als de resterende levende cellen minder dan 50% zijn.
Om te begrijpen of de zinger nog springlevend is, moet je de toestand van het buitenste membraan beoordelen. Na celdood is de integriteit van deze envelop gebroken. Voeg aan het monster de kleurstof eosine toe. Hij kan niet in het levende sperma komen met een heel membraan, maar dringt gemakkelijk door in dode cellen, waarvan de schaal al gebroken is. Dergelijke spermatozoa onder de werking van de kleurstof worden roze.
Een andere methode is gebaseerd op het plaatsen van een spermamonster in een hypotonische oplossing. Levende en levende cellen beginnen tegelijkertijd te groeien, zwellen, hun staarten beginnen in lussen te draaien en de doden reageren op geen enkele manier. Bij beide methoden wordt het resultaat beoordeeld met een microscoop.
Ronde cellen
Naast het caudate sperma bevat de zaadvloeistof van de man ook andere cellen die niet seksueel zijn. Ze worden rond of rond genoemd. Dit omvat hoofdzakelijk twee soorten cellen - leukocyten en onvolwassen spermatogenese cellen.
Aanvankelijk stelde de Wereldgezondheidsorganisatie voor om hun concentratie te bepalen, in de overtuiging dat dit bijvoorbeeld zou kunnen wijzen op een toename van leukocyten in sperma. Later heeft de organisatie zelf de instructie geannuleerd, in het besef dat de concentratie van ronde cellen niet veel diagnostische waarde heeft. Sommige laboratoria blijven uit gewoonte om deze blanco kolom in het spermogram in te vullen, maar u moet er niet op letten.
Elke man heeft onrijpe cellen die nog geen zaadcellen zijn geworden. Hun aantal kan variëren, het is niet constant en de totale concentratie van dergelijke ronde cellen wordt ook als niet-informatief herkend. Als het wordt vastgesteld, is het uitsluitend "door gewoonte".
Witte bloedcellen
Leukocyten in het sperma zijn überhaupt. Het is belangrijk hoeveel hun aantal is. Als dergelijke cellen meer dan 1 miljoen in 1 milliliter zaadvocht gevonden worden, dan heeft de man hoogstwaarschijnlijk ontstekingsprocessen in de prostaatklier of zaadblaasjes.
Om leukocyten te identificeren met behulp van de methode van het kleuren van sperma en het daaropvolgende onderzoek onder een microscoop. Alleen op deze manier kunnen leukocyten worden onderscheiden van cellen, die binnenkort spermatozoa worden, maar voorlopig zijn het rudimentaire ronde cellen.
Antisperm-antilichamen
Het mannelijke lichaam kan, net als het vrouwelijk lichaam, antilichamen tegen sperma produceren en dit zal de taak van het concipiëren van een kind aanzienlijk bemoeilijken, omdat immuniteit eenvoudig de mannelijke geslachtscellen zal vernietigen met speciale antilichamen, met betrekking tot spermatozoa als een bedreiging. Een dergelijke immuniteit kan zich ontwikkelen met infecties van de geslachtsorganen, met anale seks.
Als de antilichamen de kop van het sperma aanvallen, zal de kiemcel niet kunnen fuseren met de eicel.Als de staart van het sperma wordt aangevallen, verliest de cel zijn vermogen om te bewegen.
De aanwezigheid van dergelijke destructieve antistoffen kan worden aangegeven door spermagglutinatie - het onderling verlijmen van spermatozoïden door de aangedane deelkoppen of staarten.
Detectie van de aanwezigheid van antilichamen maakt het nauwkeurig mogelijk MAR test waarbij een monster dat konijnenantilichamen tegen menselijke antilichamen vertegenwoordigt aan het spermastaal wordt toegevoegd. Als het medicijn, of liever de siliconenmicrodeeltjes die het binnengaan, zich houden aan de spermatozoa, dan is het zeer waarschijnlijk dat dit immunologische onvruchtbaarheid is.
Resultaten OK - Transcript
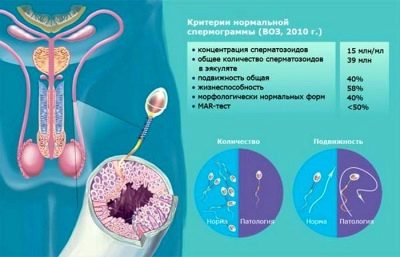
Goede indicatoren voor gezond sperma zijn als volgt:
| Hoofdindicator | WHO-normen na 2010 (huidig) | WHO-normen tot 2010 (ter referentie) |
| Volume van het ejaculaat | Niet minder dan 1,5 ml | Niet minder dan 2 ml |
| Zuurgraad van sperma | Niet minder dan 7.2 | Niet minder dan 7.2 |
| Sperma concentratie | Meer dan 39 miljoen in totaal, minstens 15 miljoen in 1 ml materiaal | Niet minder dan 20 miljoen in 1 ml., Niet minder dan 40 miljoen in totaal |
| mobiliteit | Niet minder dan 40% van cellen A en B, meer dan 32% van cellen van type A | 50% van type A en B cellen, of 25% van type A cellen een uur na ejaculatie |
| vitaliteit | Ten minste 58% van de levende cellen in het monster | Ten minste 50% van het levende sperma |
| Witte bloedcellen | Niet meer dan 1 miljoen per 1 milliliter | Niet meer dan 1 miljoen per 1 milliliter |
| Antistoffen tegen sperma | Niet meer dan 50% van de testresultaten | Geassocieerd met antilichamen in de MAP-test is niet meer dan 50% |
| Spermamorfologie | Ten minste 4% gezonde cellen | 15% van morfologisch gezonde cellen, minstens 4% |
Ziektes kunnen divers zijn, ze zijn allemaal op de een of andere manier verbonden met kwantitatieve en kwalitatieve afwijkingen van de normen, evenals disfunctie van de mannelijke geslachtscellen. Pathologische aandoeningen - beschrijving en oorzaken
Als er geen pathologische vormen worden gevonden in het spermogram, past de arts de term toe "Normozoosperiya", wat betekent dat de test geen abnormaliteiten heeft onthuld en de spermawaarden normaal zijn.
Als er pathologische vormen worden gevonden, kunnen er best veel namen zijn. We zullen er meer in detail over vertellen.
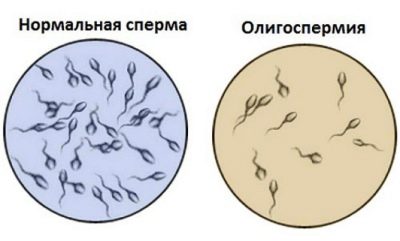
oligozoöspermie
Deze term verwijst naar de pathologische toestand waarin het aantal spermatozoa in het ejaculaat aanzienlijk minder is dan de bestaande standaardwaarden.
Zowel aangeboren als verworven oorzaken kunnen de concentratie van geslachtscellen beïnvloeden. Dit kan zijn als een complete aangeboren afwezigheid van de testikels, evenals het hebben van hen, maar ze niet in het scrotum laten (cryptorchidisme). Vaak is het aantal kiemcellen verminderd als gevolg van spataderen, de varicocèle.
Het aantal zaadcellen kan verminderd zijn als gevolg van trauma of ontsteking van de testikels als gevolg van chronische seksueel overdraagbare infecties (mycoplasma, ureaplasma, chlamydia, enz.).
Als een man regelmatig het scrotum oververhit, bijvoorbeeld, is het een groot liefhebber om de sauna of stoom in het bad te bezoeken, werkend in omstandigheden van blootstelling aan hoge temperaturen, dan kan het aantal kiemcellen in de zaadvloeistof ook worden verminderd.
De oorzaak van het probleem kan liggen in de pathologieën van het ruggenmerg, de nieren en de lever, ongecontroleerd kwaadaardig roken, drugsgebruik. Het effect van alcohol op het aantal zaadcellen is ook groot en als een man sterke dranken misbruikt, is oligozoöspermie slechts een van de vele diagnoses die verwacht kunnen worden van de resultaten van spermogrammen.
Een afname van het aantal spermatozoa kan worden waargenomen met ontoereikende, onvoldoende, onregelmatige voeding, met frequente spanningen en zware lichamelijke inspanning, onvoldoende slaap, evenals met hormonale stoornissen, bijvoorbeeld met onvoldoende testosteronniveaus en met frequente geslachtsgemeenschap. Het is om deze reden dat mannen wordt geadviseerd om zich te onthouden van seks en masturbatie voordat ze het sperma voor testen passeren.
asthenozoospermie
Dus artsen noemen de toestand waarin de motiliteit van het sperma is aangetast. Ze kunnen genoeg zijn, maar conceptie komt niet voor, omdat kiemcellen eenvoudig zijn kom niet naar het ei vanwege verminderde activiteit.
De oorzaak van het lui gedrag van de 'zhivchikov' kan een schending zijn van de morfologie van de kiemcellen zelf, met enkele afwijkingen, het sperma heeft geen staarten, of, omgekeerd, er zijn twee of meer flagellen, de kop is verkleind of vergroot.
Afwijkingen van de ontwikkeling van sperma kunnen aangeboren of verworven zijn, die mogelijk zijn geworden als gevolg van slechte ecologie, vanwege de ongepaste levensstijl van een man.
De reden voor het onvermogen van sperma om actief verder te gaan (dyskinesie) kan een hoge viscositeit van zaadvloeistof zijn. Een verhoogde viscositeit wordt vaak waargenomen bij mannen die te vaak seks hebben, en ook bij mannen van wie de activiteit geassocieerd is met blootstelling aan toxische stoffen en vergiften. Schending van het vermogen van kiemcellen om te bewegen kan worden waargenomen met geavanceerde vormen van genitale infecties, evenals prostatitis.
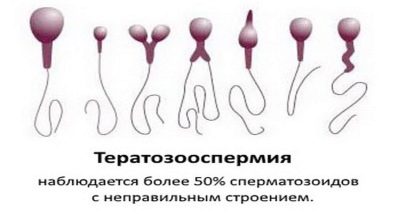
Teratozoospermie
Deze term duidt op de aanwezigheid in het sperma van een groot aantal lelijke, gemuteerde zaadcellen, met morfologische stoornissen - pathologieën van het hoofd, de staart, het middenstuk, de nek. Ze kunnen niet alleen de reden zijn dat je niet zwanger kunt worden, maar ook de oorzaak van miskramen bij vrouwen, de oorzaak van grove chromosomale afwijkingen bij de foetus.
Daarom is het belangrijk om de morfologie van de mannelijke geslachtscellen vóór de zwangerschap te beoordelen, om niet de droevige feiten te vermelden tijdens het dragen van het kind of na het beëindigen van de zwangerschap.
De oorzaken van afwijkingen in de structuur van geslachtscellen in de vertegenwoordigers van het sterkere geslacht kunnen hormonen zijn. Als een man een hormonaal falen heeft, is het aantal referentie, ideaal voor het concipiëren van kiemcellen in het ejaculaat, aanzienlijk verminderd.
Heel vaak wordt de morfologie van sperma geschonden bij mannen die een hormonale behandeling ondergaan of steroïde hormonen gebruiken voor sport, fitness, bodybuilding, gewichtheffen.
Gemuteerde kiemcellen kunnen virale infecties zijn. De gevaarlijkste van deze ziekten is een herpesinfectie van het tweede type, die ook genitale herpes wordt genoemd.
Een belangrijke invloed wordt uitgeoefend door de overmatige consumptie van bier en andere alcoholische dranken, nicotine, drugs, stress en gebrek aan slaap, slecht dieet, gebrek aan vitamines. Wonen in regio's met ongunstige ecologie of gewoon de omstandigheden van een vergaste grote stad is ook een voorwaarde voor het verstoren van de spermamorfologie.
azoospermia
Achter deze naam schuilt een ernstige vorm van mannelijke onvruchtbaarheid, waarbij er geen sperma in het ejaculaat zit. Als de pathologie een obstructieve oorzaak heeft, kan het sperma mechanisch niet uitgaan en mengen met zaadvloeistof, bijvoorbeeld vanwege pathologieën van de structuur van het voortplantingssysteem.
Occlusie kan voorkomen in de bijbal of in de zaadkanalen. De niet-obstructieve oorzaken van de afwezigheid van kiemcellen in zaadvloeistof worden aanvankelijk in verband gebracht met abnormaliteiten in de productie van sperma.
Azoospermia kan optreden als gevolg van ernstige ontstekingsziekten van het voortplantingssysteem, zowel viraal als bacterieel. De ziekte kan worden overgeërfd als het overeenkomstige gen "speelt" in de genetische set. Een volledige afwezigheid van de zaadleider kan bijvoorbeeld aangeboren zijn.
De reden voor de afwezigheid van spermatozoïden kan liggen in de verwonding van de testikels, bij operaties aan het ruggenmerg of de lever.
operatie vasectomiewaarbij de kanalen elkaar kruisen of te strak aantrekken, leidt tot volledige steriliteit van het sperma, tot de afwezigheid van sperma in de vloeistof, dat wordt gebruikt als een middel voor chirurgische anticonceptie.
Het gebrek aan "zhivchikov" als gevolg van schendingen van hun productie komt vaak voor onder de invloed van antibiotica, geneesmiddelen voor de behandeling van kankerziekten, na chemotherapie en bestralingstherapie voor kankerziekten.
spermatoschesis
Dit is de volledige afwezigheid van sperma tijdens een orgasme of een zeer kleine hoeveelheid. Bij echte aspermia valt sperma niet volledig op en zijn er ook geen heldere orgastische gevoelens aan het einde van geslachtsgemeenschap. Met een valse aspermia, mannen ervaren een orgasme, een kleine hoeveelheid ejaculaat kan zelfs worden vrijgegeven, maar er is geen enkel spermatozoön in.
De oorzaak van dit fenomeen kan retrograde ejaculatie zijn, wanneer het vrijkomen van sperma optreedt in de blaas. Vaak, gedurende lange tijd, onbehandelde seksueel overdraagbare aandoeningen, creëren ontstekingsprocessen in het voortplantingssysteem van de vertegenwoordigers van de sterkere sekse voorwaarden voor de ontwikkeling van aspermia.
Niet de laatste plaats onder de redenen voor de afwezigheid van sperma wordt gegeven aan mentale en emotionele stoornissen, ruggenmerg en hersenletsel, evenals aangeboren afwijkingen van de testikels en zaadleider.
Aspermia kan een complicatie zijn van een dergelijke veel voorkomende ziekte zoals diabetes, tuberculose. Vaak wordt het vastgesteld bij mannen die alcohol en drugs misbruiken. Op een gevorderde leeftijd bij mannen komt de fysiologische aspermie, het wordt als onomkeerbaar beschouwd. In alle andere gevallen De geneeskunde staat klaar om een man te helpen een vader te worden, maar specifieke acties zijn afhankelijk van de oorzaak van de aandoening.
leucocytospermia
Overmatige niveaus van leukocyten in zaadvloeistof worden gediagnosticeerd als een voldongen feit. De ware oorzaak van de overvloed aan witte bloedcellen in het ejaculaat is niet altijd mogelijk om vast te stellen. Een groot aantal leukocyten vernietigt de membranen van sperma en vermindert hun vermogen om te bewegen.
Het verschijnen van deze cellen in sperma spreekt altijd van een ontstekingsproces. Maar de locatie van het proces wordt niet altijd gevonden, vooral als de ziekte chronisch is en bijna asymptomatisch is.
Vaak verschijnen witte bloedcellen boven het overschot van de standaards die in de bovenstaande tabel worden weergegeven in het sperma als gevolg van vesiculitis, prostatitis, urethritis en andere inflammatoire aandoeningen. Daarom zullen de spermogrammen met een dergelijk resultaat een extra onderzoek vereisen dat behoorlijk indrukwekkend is in zijn schaal, inclusief tests voor infecties, urinetelling en andere diagnostische methoden.
Akinospermiya
In deze pathologie bestaat volledige onbeweeglijkheid van sperma. Ze kunnen leven, normaal genetisch materiaal bevatten, maar ze kunnen hun doel, de eicel, niet bereiken. Mannen kunnen vanaf de geboorte immobiele geslachtscellen hebben, dat wil zeggen, zijn spermatozoa zijn al gevormd met een verminderde motorische functie en kunnen onbeweeglijk worden onder invloed van verworven factoren.
De reden voor de productie van dergelijke geslachtscellen kan schade aan het epitheel zijn, die gepaard ging met een infectieuze of inflammatoire ziekte van het urogenitale systeem, waaronder geslachtsziekte.
Bewegingsloos sperma kan worden met spondylitis ankylopoetica of reumatoïde artritis. De motiliteit van cellen kan volledig verloren gaan vanwege aanzienlijke overmaat aan sperma-antilichamen.
Nekrospermiya
Met deze pathologie in het sperma volledig of bijna volledig geen levend sperma. Als het probleem waar is en het sperma al niet levensvatbaar is, kan de geneeskunde helaas niet helpen.
Deze vorm van necrospermie is echter een uiterst zeldzame gebeurtenis. Meestal komt bij vertegenwoordigers van het sterkere geslacht gedeeltelijke of volledige necrospermie voor, waarbij de dood van kiemcellen optreedt onder invloed van enkele negatieve factoren na ontwikkeling.
In de eerste plaats zijn het in termen van een dodelijk effect op spermatozoa seksueel overdraagbare infecties die op intieme wijze worden overgedragen. Verder zijn er hormonale verstoringen, waarbij het niveau van mannelijke hormonen in het lichaam van een man onvoldoende is om de levensduur van kiemcellen te handhaven.
Ook kan dood sperma tuberculose, nierfalen, verwondingen van de voortplantingsorganen of blootstelling aan straling worden. Een voorwaarde voor de ontwikkeling van pathologie kan varicocele zijn.
Bacteriën en virussen veroorzaken een afname van de sperma-zuurgraad, met als gevolg dat zaadcellen, die erg gevoelig zijn voor veranderingen in hun omgeving, binnen enkele uren massamassa's beginnen te vormen.
Spermatozoa worden minder frequent bijgewerkt, de cyclus van spermatogenese duurt 74 dagen. In het geval van volledige en gedeeltelijke necrospermie kunnen artsen een man helpen om vader te worden.
Kriptospermiya
Een dergelijke diagnose wordt gesteld nadat het spermogram is uitgevoerd met behulp van traditionele methoden en het toonde zo weinig spermatozoa dat het nodig was om centrifugatie te doen. Cryptospermia is een verwaarloosbaar aantal kiemcellen in het sediment na passage door een centrifuge.
De oorzaak van het fenomeen kan de bof zijn die in de kinderjaren is overgebracht (infectieuze parotitis), evenals varicocele, genetische pathologieën van de voortplantingsorganen en het voortplantingssysteem, hormonale onbalans. Alle oorzaken, behalve genetisch en aangeboren, reageren goed op medische correctie.
gemospermiya
Een dergelijke pathologie is aangewezen als bloed wordt gedetecteerd in het spermogram. Normaal gesproken zou er geen bloed in het ejaculaat moeten zitten. Ware hemospermie is anders dan vals in dat bloed de zaadvloeistof binnendringt van de testikels, de prostaatklier. En in het geval van een onjuiste vorm van pathologie, is het in de vorm van een ader vermengd met het ejaculaat dat zich al in de urethra bevindt bij het flauwvallen.
De oorzaak kan prostatitis, urethritis, vesiculitis zijn. Ook kan bloed in het sperma worden waargenomen bij sommige oncologische ziekten. In deze pathologie zijn er, in tegenstelling tot veel andere problemen met sperma, symptomen en kan de man ze op tijd opmerken. Dit is niet alleen een visuele verandering in de kleur van sperma, maar ook pijn bij het urineren, een afname van seksueel verlangen, een afname van orgastische sensaties.
De reden kan ook liggen in het frequente en intensieve seksuele contact, ontstekingsprocessen, verstoorde bloedtoevoer naar het voortplantingssysteem van de man.
Behandeling en aanbevelingen voor het verbeteren van de spermakwaliteit
Het herstel van de spermakwaliteit kan alleen worden besproken nadat de oorzaken van de pathologische vormen van het spermogram zijn geïdentificeerd. Gewoonlijk geeft de behandeling een goed effect, en 90% van de mannen met verworven pathologieën slaagt erin de vruchtbaarheid te herstellen.
Als de oorzaak ligt in infecties, en dit wordt bewezen door laboratoriumtests (bloed, wattenstaafjes, urine), dan wordt antibiotische behandeling voorgeschreven, in het geval van herpesinfectie - antiherpetica. Een antibioticum wordt vaak voorgeschreven. «levofloxacine»gerelateerd aan breed-spectrum geneesmiddelen.
Na een anti-inflammatoire behandeling, adviseerde een man een kuur met vitamines tijdens de spermatogenese cyclus - ongeveer 3 maanden. Deze tijd is nodig om de kwaliteit en kwantiteit van het sperma te herstellen.
Mannen wier oorzaken van onvruchtbaarheid geworteld zijn in mechanische barrières voor de afvoer van sperma kunnen worden behandeld met een daaropvolgende reeks antibiotica om het ontstekingsproces te voorkomen. Vitaminen E, A, C, D, B, foliumzuur, mineralen, vooral zink- en seleniumpreparaten, getoond aan alle mannen met verminderde hoeveelheid en kwaliteit van zaadvloeistof.
Als de reden niet-infectieus is, dan is het soms voldoende om de situatie te veranderen - om enkele maanden te leven, niet in een stedelijke omgeving, maar buiten de stad, in de frisse lucht.
Voedingscorrectie omvat een inleiding tot het dieet van eiwitproducten, melk, vlees, vis, kwark.Een man moet, om het volume en de functionaliteit van het ejaculaat te verhogen, voldoen aan het drinkregime, slechte gewoonten opgeven en de door de arts aanbevolen modus voor seksuele activiteit behouden (te frequente seks schaadt de kwaliteit van het sperma niet minder dan te zeldzame seksuele relaties).
Het verbeteren van de kwaliteit van sperma komt vaak voor nadat een man zijn werk heeft gecorrigeerd, weigert te werken aan de nachtploeg, begint te slapen, volledig te ontspannen.
Weekend op de bank moet worden vervangen door skiën of zwemmen, fietsen, gemakkelijk joggen.
Als de oorzaak van de pathologische vorm van sperma ligt in een hormonaal falen of een disbalans, schrijft de endocrinoloog een behandeling voor met hormonale corrigerende middelen. Gelijktijdig met deze therapie worden de nodige vitaminecomplexen voor mannen ingenomen.
Als de behandeling niet helpt de prestaties te verbeteren, dan zijn de reproductieve hulpmiddelen zoals IVF en ICSI.
In het extreme geval (en een dergelijke behoefte ontstaat alleen in het geval van een genetische pathologie bij een man, een onherstelbare, totale pathologie van spermatogenese) kan donorsperma nodig zijn voor bevruchting. Het zou een verlangen zijn om kinderen te krijgen, en de manier waarop de moderne geneeskunde het zal leren.
beoordelingen
Mannen zijn nogal terughoudend om feedback te geven op de passage van een dergelijke diagnose op het internet, maar onder hen kun je nog steeds echt informatief vinden. Ten eerste komen de meeste mensen die al een spermamogram hebben gekozen tot een verbazingwekkende ontdekking in haar eenvoud - dit is niet eng, niet walgelijk en helemaal niet beschamend. Er is absoluut niets om je voor te schamen in deze diagnose.
Ten tweede zijn de resultaten uitputtend en wordt op basis daarvan duidelijk in welke richting het echtpaar verder moet gaan - start de behandeling of controleer aanvullend de gezondheidstoestand van de vrouwelijke helft van het gezin.
De analyse is niet duur, het kan in elke stad worden gedaan, omdat veel klinieken een dergelijke service bieden.
Zie de volgende video voor het correct doorgeven van het sperma.