Tekenen van onverenigbaarheid van partners voor conceptie en compatibiliteitstabel voor bloedgroep en Rh-factor
De planningsfase van een toekomstige zwangerschap is erg belangrijk. Voor de geboorte van een gezond kind moet een behoorlijk aantal verschillende nuances worden overwogen. Dit artikel zal vertellen over de tekenen van compatibiliteit van partners voor conceptie door bloedgroep en Rh-factor.
Speciale functies
Over bloedgroepen die op dit moment vrij veel bekend zijn. Maar over hoe ze het proces van het bedenken van een baby kunnen beïnvloeden, is veel minder.
Om een gezonde baby te verwekken, is het noodzakelijk dat de bloedgroep van zijn moeder en vader compatibel zijn. In dit geval is het risico op mogelijke problemen tijdens de zwangerschap veel lager.
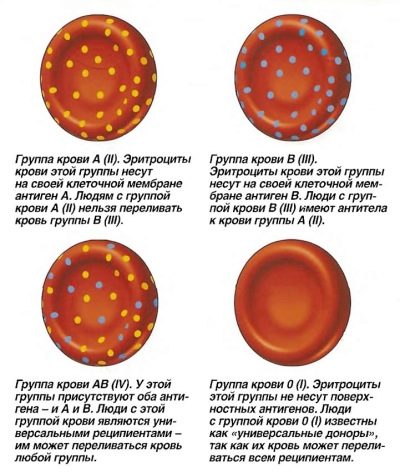
Om te begrijpen waarom partners onverenigbaar worden, moet u de basiskennis van bloedgroepen raadplegen. De groep is gedefinieerd sinds de geboorte. Bepaal of een persoon tot een bepaalde bloedgroep behoort, specifieke eiwitmoleculen - agglutininen en agglutinogenen. Tegelijkertijd bevinden agglutininen zich in de vloeibare component van het bloedplasma.
Momenteel zijn er 2 soorten agglutinines - a en b. Agglutinogenen zitten direct in de rode bloedcellen - rode bloedcellen die voedingsstoffen en zuurstof naar alle weefsels en organen transporteren. Ze zijn ook bekend 2 soorten. Agglutinogenen worden meestal aangeduid met hoofdletters A en B.
Verschillende combinaties van agglutinogenen en agglutininen en bepalen de bloedgroep bij mensen. Artsen onderscheiden 4 bloedgroepen:
- 1 groep. Ook wel O. Ze bepalen de agglutinines a en b, maar er zijn geen agglutinogenen in het plasma.
- 2 groep. De tweede naam is groep A. Het wordt bepaald door de aanwezigheid van agglutinine b en agglutinogen A.
- 3 groep. Wordt ook B-groep genoemd. Het wordt bepaald door de aanwezigheid van agglutinine a en agglutinogeen B.
- 4 groep. De tweede gebruikte naam is AB. Het wordt bepaald door de aanwezigheid van agglutinogenen A en B in erytrocyten in de afwezigheid van plasma-agglutinines.
Lange tijd bleef het belang van zo'n belangrijke indicator als de Rh-factor in de geneeskunde een raadsel. Voor de eerste keer werd de aanwezigheid van speciale eiwitten in het bloed - antigenen die de Rh-factor (Rh) bepalen, aan het begin van de 20e eeuw getoond door twee artsen, Philip Levin en Rufus Stetson. Ze bewezen de aanwezigheid van bepaalde eiwitmoleculen in het bloed door het optreden van hemolytische geelzucht bij een pasgeborene na transfusie met een incompatibele bloedgroep.
Tegenwoordig weten wetenschappers precies hoe de Rh-factor wordt bepaald. Op het oppervlak van rode bloedcellen zijn stoffen - D-antigenen. Als ze aanwezig zijn, wordt deze Rh-factor positief genoemd. Bij afwezigheid van D-antigenen op het oppervlak van rode bloedcellen, wordt negatieve rhesus genoemd.
De aanwezigheid van een bepaalde Rh-factor is een constante indicator, die wordt bepaald vanaf de geboorte en niet gedurende het hele leven verandert. Dus, als beide ouders een negatieve Rh-factor hebben, zal de baby hetzelfde hebben. Als de toekomstige vader en moeder verschillende Rh-factoren hebben, kan de baby deze positief of negatief hebben.
Effect op bemesting
Bloedgroep heeft geen directe invloed op het proces van het concipiëren van een kind.Het heeft ook geen invloed op de mogelijkheid om een jongen of een meisje te verwekken.
Als zich in de toekomst een conflict in het ABO-systeem tussen de moeder en de foetus voordoet, manifesteert dit zich meestal in het verschijnen van een kleine geelzucht bij de baby na de geboorte. In dit geval verwerft de huid van het kind een geelzuchtige kleur. Deze aandoening gaat meestal na een paar dagen voorbij, maar vereist een voortdurende controle van het kind. Ook kan het conflict over het agglutinogeensysteem leiden tot het optreden van bepaalde symptomen van ongemak bij een vrouw tijdens de zwangerschap. De waarschijnlijkheid van het ontwikkelen van toxicose in de eerste helft van de zwangerschap met ochtendmisselijkheid neemt aanzienlijk toe.
Lange tijd werd aangenomen dat verschillende bloedtypen partners de garantie zijn dat een kind gezonder en sterker zal worden geboren. Modern wetenschappelijk onderzoek heeft deze bewering echter weerlegd. Het risico van het ontwikkelen van gevaarlijke pathologieën tijdens de bevalling bestaat ook bij verschillende bloedgroepen van toekomstige ouders.
Rhesusfactor in de directe planning van de zwangerschap speelt een vrij belangrijke rol, maar heeft geen significante invloed op de conceptie van de baby. In deze situatie zijn artsen bang voor een verdere ontwikkeling van een mogelijk Rh-conflict dat zich tijdens de zwangerschap kan voordoen.
Als partners dezelfde Rhesus-groep hebben, is het risico op een immunologisch conflict laag. Als er verschillende Rhesus-groepen zijn, vooral als in dit geval de vrouw een negatieve Rh-factor heeft, neemt het risico op een immunologisch conflict toe. In deze situatie kan de baby de positieve Rh-factor van de vader 'erven'. Het verschil in Rh-factoren bij de moeder en de foetus, zoals eerder opgemerkt, en veroorzaakt de ontwikkeling van negatieve gevolgen.
Hoe pair-compatibiliteit controleren?
Het bepalen van het bloedtype of de Rh-factor is momenteel eenvoudig. Deze indicatoren worden vrij gemakkelijk en snel gecontroleerd in diagnostische laboratoria. Het is mogelijk om de analyse door te geven aan toekomstige ouders in een gratis, maar ook in een particuliere medische instelling.
De test vereist een kleine hoeveelheid veneus bloed. Het resultaat is vrij snel klaar. Om de compatibiliteit van het paar te beoordelen, is het noodzakelijk om de Rh-factoren en bloedgroepen van beide partners te bepalen. Gezinnen die lange tijd geen baby kunnen verwekken en problemen hebben met natuurlijke conceptie, worden op deze manier zorgvuldig gecontroleerd.
Rh-factor
Mogelijke incompatibiliteit van partners wordt noodzakelijkerwijs beoordeeld aan de hand van verschillende criteria. De belangrijkste hiervan is de Rh-factor. Gebruik een speciale tabel hieronder om de compatibiliteit van partners te beoordelen.
Rh - de factor van de toekomstige vader | Rh - toekomstige moeder | Risico op het ontwikkelen van waarschijnlijke complicaties | De waarschijnlijkheid van Rh - de factor van het ongeboren kind |
Positief (+) | Positief (+) | - | "-" / "+", het waarschijnlijkheidsaandeel is 30/70% |
Negatief (-) | Positief (+) | - | "-" / "+", het waarschijnlijkheidsaandeel is 50/50% |
Positief (+) | Negatief (-) | De kans is meer dan 50% | |
Negatief (-) | Negatief (-) | - | Negatief (100%) |
De meest voorkomende situatie die voor verwarring zorgt, is het uiterlijk van een 'negatief' kind in een 'positief' stel. Heel vaak in deze situatie, rijst de vraag over het ware vaderschap. Verwerp onmiddellijk de mythen en zeg dat een dergelijke situatie echt in de praktijk plaatsvindt. Overerving van de Rh-factor is onderworpen aan genetica. In dit geval kan de baby de positieve Rh van zijn ouders erven, of misschien niet.
Het tegenovergestelde is negatieve Rh-factoren voor beide ouders. In deze situatie kan de baby alleen met dezelfde rhesus geboren worden.
Op bloedgroep
Om de compatibiliteit van bloedgroepen van toekomstige ouders te bepalen, wordt een speciale tabel gebruikt. Het kan worden gebruikt om de waarschijnlijkheid van de bloedgroep van een kind te bepalen en om het risico van onverenigbaarheid te beoordelen. Een dergelijke tabel is hieronder weergegeven.
Het bloedtype van de toekomstige vader | Het type bloed van de toekomstige moeder | waarschijnlijkheid verenigbaarheid | Tekenen die een kind erft |
1 (o) | 1 (o) | - | 1 (o) |
1 (o) | 2 (A) | - | 2 (A) / 1 (O), het waarschijnlijkheidsaandeel is 50/50% |
1 (o) | 3 (B) | - | 3 (B) / 1 (O), het waarschijnlijkheidsaandeel is 30/70% |
1 (o) | 4 (AB) | - | 2 (A) / 3 (B), het waarschijnlijkheidsaandeel is 50/50% |
2 (A) | 1 (o) | De ontwikkeling van complicaties van de pathologie van de zwangerschap en het mogelijke Rh-conflict (de waarschijnlijkheidsratio is 80%) | 1 (O) / 2 (A), het waarschijnlijkheidsaandeel is 60/40% |
2 (A) | 2 (A) | - | 1 (O) / 2 (A), het waarschijnlijkheidsaandeel is 30/70% |
2 (A) | 3 (B) | De ontwikkeling van het Rhesus-conflict - ongeveer 70%, het risico op vroegtijdige bevalling - 50% | 1 (O) / 2 (A) / 3 (B) / 4 (AB), kan met dezelfde waarschijnlijkheid worden geërfd |
2 (A) | 4 (AB) | - | 1 (O) / 2 (A) / 3 (B) / 4 (AB), kan met dezelfde waarschijnlijkheid worden geërfd |
3 (B) | 1 (o) | 40% - het percentage miskramen en gevaarlijke pathologieën tijdens de zwangerschap, 80% - het risico op een mogelijk Rhesus-conflict | 1 (O) / 3 (B), het waarschijnlijkheidsaandeel is 30/70% |
3 (B) | 2 (A) | 60% - het aandeel van de ontwikkeling van gevaarlijke pathologieën tijdens de zwangerschap | 1 (O) / 2 (A) / 3 (B) / 4 (AB), kan met dezelfde waarschijnlijkheid worden geërfd |
3 (B) | 3 (B) | - | 1 (O) / 3 (B), het waarschijnlijkheidsaandeel is 50/50% |
3 (B) | 4 (AB) | - | 1 (O) / 3 (B) / 4 (AB), met gelijke waarschijnlijkheid |
4 (AB) | 1 (o) | Bijna 100% ontwikkeling van Rh-conflict, gevaarlijke pathologieën van het verloop van de zwangerschap, evenals de vorming van foetale intra-uteriene defecten | 2 (A) / 3 (B) met gelijke waarschijnlijkheid |
4 (AB) | 2 (A) | 40% - het aandeel van de kans op het ontwikkelen van gevaarlijke pathologieën tijdens zwangerschap en resusconflicten | 2 (A) / 3 (B) / 4 (AB) met gelijke waarschijnlijkheid |
4 (AB) | 3 (B) | 40% - het aandeel van de kans op het ontwikkelen van gevaarlijke pathologieën tijdens zwangerschap en resusconflicten | 2 (A) / 3 (B) / 4 (AB) met gelijke waarschijnlijkheid |
4 (AB) | 4 (AB) | - | 2 (A) / 3 (B) / 4 (AB) met gelijke waarschijnlijkheid |
Het is belangrijk op te merken dat deze gegevens indicatief zijn. In de praktijk zijn er gevallen waarin, zelfs met een voorwaardelijk gunstige prognose, een immunologisch conflict is ontstaan. In deze tabel kunt u alleen de mogelijke compatibiliteit van partners beoordelen en de bloedgroep van de toekomstige baby aannemen.
Uit deze tabel volgt ook dat de eerste bloedgroep van de toekomstige vader perfect "gecombineerd" is met anderen. Er is geen risico op een immunologisch conflict. In dit geval neemt de kans op het ontwikkelen van een gezonde zwangerschap aanzienlijk toe. Er kan ook worden aangenomen dat de eerste vaderlijke bloedgroep niet absoluut beslissend is voor de baby. De maternale gegevens beïnvloeden ook de bepaling van de bloedgroep van een kind. In dit geval kan de bloedgroep van de baby anders zijn.
Van de derde bloedgroep kan worden gezegd dat deze het meest 'problematisch' is. Zoals te zien is in de tabel, is het nogal slecht gecombineerd met 1 en 2 groepen. In dit geval is de combinatie met de 3 en 4-groep al gunstiger.
Zwangerschap voor vertegenwoordigers van de 4e bloedgroep is beter om te plannen voor mensen met vergelijkbare groepen. Volgens de tabel is de 4e bloedgroep nogal slecht gecombineerd met anderen, behalve "haar". Het risico op het ontwikkelen van Rh-conflict met een combinatie van 4 groepen en de eerste is het meest ongunstig. Helaas is een volledig gezonde zwangerschap zonder enige negatieve gevolgen onwaarschijnlijk.
Hoe komt het verschil tot stand?
Om de biologische onverenigbaarheid van partners te bepalen, wordt dit in de meeste gevallen helaas pas mogelijk na de conceptie en tijdens de zwangerschap. Negatieve signalen van Rh-conflict of onverenigbaarheid van het ABO-systeem kunnen ook worden beoordeeld bij een baby na zijn geboorte.
Bijvoorbeeld, met een combinatie van 4 vaderlijke bloedgroepen en 1 bloedgroep van de moeder, is er een vrij hoog risico op het ontwikkelen van gevaarlijke pathologieën van foetale intra-uteriene ontwikkeling. Ze dragen ertoe bij dat de baby aanzienlijk kan achterblijven in zijn fysieke ontwikkeling. De kans op de vorming van misvormingen van interne organen is ook behoorlijk hoog. Baby's geboren met deze combinatie van bloedgroepen hebben een vrij hoog risico op aangeboren aandoeningen van de nieren en het hart.
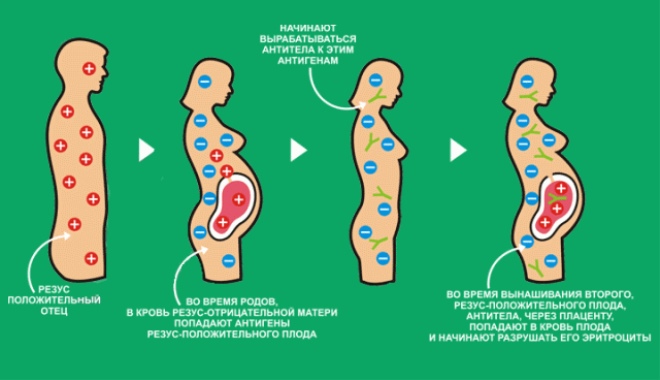
Vaak tijdens de zwangerschap, artsen praten over Rhesus-conflicten. In dit geval verschillen de Rh-factoren bij de moeder en de foetus. Conflict treedt op wanneer een Rh-negatieve vrouw een Rh-positieve baby draagt. In een dergelijke situatie ziet het vrouwelijke lichaam het kind als een vreemd antigeen "voorwerp" .Tegelijkertijd is het risico op het ontwikkelen van gevaarlijke pathologieën tijdens de zwangerschap en zelfs een miskraam vrij hoog.
Een van de ernstigste aandoeningen, die het gevolg is van een dergelijk immunologisch conflict met de Rh-factor, is hemolytische geelzucht bij pasgeborenen. Met deze pathologie beginnen de erytrocyten met de accumulatie van bilirubine in de weefsels te vergaan in het kinderorganisme. De grote hoeveelheid gevormd bilirubine draagt bij aan het feit dat de huidskleur van het kind verandert - het wordt geel. Het beloop van hemolytische geelzucht is meestal ernstig en wordt uitgevoerd in ziekenhuisomstandigheden.
De ontwikkeling van Rhesus immunologische conflicten is een zekere "loterij". In de medische praktijk komt het ook voor dat zelfs in het geval van de ontwikkeling van Rh-conflict tijdens de zwangerschap, pathologie niet optreedt. Een dergelijke situatie is mogelijk als het vrouwelijke lichaam om de een of andere reden al bekend was met rhesusantigenen, dat wil zeggen gevoelig voor hen. Dit is meestal mogelijk bij eerdere bloedtransfusies, enz. Een andere Rh-factor bij de moeder en de foetus leidt dus niet altijd tot de ontwikkeling van gevaarlijke pathologieën.
Is het behandelbaar?
Artsen merken op dat de biologische compatibiliteit van partners een nogal gecompliceerd onderwerp is. Om een gezonde baby te verwekken, moeten verschillende factoren werken. Zelfs in het stadium van directe bevruchting kunnen in sommige gevallen bepaalde problemen optreden.
Een van de meest voorkomende hiervan is het immunologische conflict dat optreedt in verband met antisperma-antilichamen. Deze specifieke eiwitten kunnen een schadelijk effect hebben op de mannelijke geslachtscellen - het sperma. In sommige gevallen komen deze antilichamen voor in het vrouwelijk lichaam, waardoor de conceptie van de baby aanzienlijk wordt voorkomen.
Verander de Rh-factor of bloedgroep, helaas, het is onmogelijk. Als u ze echter kent, is het mogelijk om vooraf het risico te verduidelijken op het ontwikkelen van gevaarlijke complicaties van de ontwikkeling van pathologieën tijdens de zwangerschap.
Elke 'conflict'-zwangerschap is een reden voor een meer voorzichtige en oplettende houding van artsen ten opzichte van de gezondheidstoestand van een zwangere vrouw, evenals voor de intra-uteriene ontwikkeling van haar baby.
Tijdens het dragen van een baby, wordt een patiënt die een hoog risico loopt op het ontwikkelen van een zwangerschap met een immuunconflict zorgvuldig gecontroleerd door artsen. Om de ontwikkeling van haar gevaarlijke pathologieën tijdig te identificeren, wordt een zwangere vrouw een hele reeks diagnostische onderzoeken uitgevoerd. Deze omvatten:
- Echoscopisch onderzoek. Hiermee kun je de belangrijkste tekenen van foetale achterstand in de ontwikkeling van de baarmoeder bepalen. Vanaf een bepaalde levensduur van de foetus zal een echografiespecialist noodzakelijkerwijs de omvang van zijn lever evalueren, de klinische symptomen en de omvang van de placenta, de hoeveelheid vruchtwater. Uitgebreide beoordelingen stellen u in staat om pathologie in de vroegste stadia te identificeren.
- Doppler. Een meer gedetailleerde methode voor het beoordelen van de ontwikkeling van de foetus. Het wordt gebruikt in de verloskundige praktijk bij immunologisch gecompromitteerde zwangerschappen om het potentiële risico op pathologie nauwkeuriger te beoordelen.
- De studie van navelstrengbloed voor bilirubine. Vruchtwater kan ook voor dit onderzoek worden gebruikt. Deze diagnostische procedure wordt alleen uitgevoerd in moeilijke en ernstige klinische gevallen, omdat het invasief is en mogelijk een aantal negatieve gevolgen heeft.
Wat te doen?
Als het risico van het ontwikkelen van een immunologisch conflict groot is, zullen de artsen de aanstaande moeder enkele speciale manipulaties aanbieden die het risico op het ontwikkelen van gevaarlijke pathologieën bij haar toekomstige kind zouden moeten helpen verminderen. Dergelijke maatregelen worden als profylactisch beschouwd, omdat ze de potentiële kans op het ontwikkelen van foetale afwijkingen bij het kind aanzienlijk verminderen en het verloop van de zwangerschap verbeteren.
Een van de gebruikte preventieve maatregelen is de "immunisatie" van een zwangere vrouw met immunoglobulinen. Deze procedure wordt doorgaans uitgevoerd op de 27-28 week van de zwangerschap.Het doel is om de vrouwelijke immuniteit tijdelijk te 'bevriezen' zodat een stormachtige reactie op het binnenkomen van vreemde foetale bloedantigenen in het vrouwelijke organisme niet begint.
Het is belangrijk op te merken dat deze procedure alleen op strikt voorschrift van een arts wordt uitgevoerd. Er zijn bepaalde contra-indicaties voor de uitvoering ervan, die noodzakelijkerwijs door de arts in elk specifiek geval worden bepaald.
Een belangrijk nadeel van deze techniek is de verzwakking van de eigen immuniteit van de zwangere vrouw. Een dergelijke interventie kan ertoe leiden dat het immuunsysteem van de aanstaande moeder simpelweg niet in staat is om verschillende infecties te weerstaan. In zo'n situatie kan zelfs een banale griep of verkoudheid heel ongunstige gevolgen hebben.
In de medische praktijk zijn er ook varianten van deze procedure. Aldus kan de introductie in het vrouwelijk lichaam van immunoglobuline worden uitgevoerd na de bevalling. Gewoonlijk worden dergelijke injecties uitgevoerd in de eerste 72 uur na de geboorte van het kind. Met deze procedure kunt u het vrouwelijk lichaam verder "immuniseren". Daaropvolgende zwangerschappen is in dit geval het risico op een immunologisch conflict verminderd.
Er zijn nogal invasieve methoden die worden gebruikt in een "conflict" -zwangerschap. Onmiddellijk merken we dat ze worden uitgevoerd in vrij moeilijke gevallen, wanneer er geen ander alternatief is. De essentie van de invasieve techniek is om bepaalde biologische componenten via de navelstreng in de placenta aan de foetus te introduceren of zelfs een bloedtransfusie uit te voeren. Deze procedure wordt uitgevoerd om het werk van rode bloedcellen in het kinderorganisme, de erythrocyten, te herstellen en te normaliseren.
Artsen raden ten sterkste aan dat alle vrouwen met een risico op het ontwikkelen van een verzwakte zwangerschap regelmatig hun arts bezoeken terwijl zij baby's dragen. Het is erg belangrijk dat medische zorg tijdens een dergelijke zwangerschap tijdig en volledig wordt verstrekt. In dit geval is het mogelijk om de kans op de ontwikkeling van gevaarlijke pathologieën van intra-uteriene ontwikkeling bij een baby te verminderen en om de vorming van ernstige ziekten te voorkomen.
U kunt een situatie 'omzeilen' waarbij het risico op een immunologisch conflict hoog is met behulp van in-vitrofertilisatie (IVF). In dit geval wordt de conceptie uitgevoerd onder de strikte controle van een vruchtbaarheidsspecialist. Deze arts weet precies welke cellen worden ingenomen voor bevruchting. Ook in een speciaal laboratorium, kunt u alle basiseigenschappen van kiemcellen onmiddellijk vóór conceptie bepalen. In dit geval kan de arts in de planningsfase van de zwangerschap nauwkeurig de Rh-factor berekenen en zelfs de bloedgroep van het ongeboren kind suggereren.
Zeer vaak wordt, als het risico op een immunologisch conflict vrij hoog is, een Rh-negatief embryo geselecteerd voor "landing" in de baarmoeder. IVF heeft al heel wat paren geholpen, die zijn geïdentificeerd als biologische onverenigbaarheid, hun langverwachte kinderen bedenken.
U zult meer informatie krijgen over de Rh-factor en het Rh-conflict van het bloed tijdens de zwangerschap uit de volgende video.