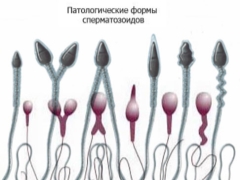
Welke pathologische vormen van sperma zijn en hoe beïnvloeden ze het succes van de bevruchting?
De gezondheid van mannen bij het plannen van de zwangerschap speelt een zeer belangrijke rol. Als spermatozoa pathologische vormen hebben, kan dit de mogelijkheid van de natuurlijke conceptie van een baby aanzienlijk beïnvloeden.
norm
Om te begrijpen hoe de pathologische vormen van sperma worden gevormd en eruit te zien, zou je eerst een beetje over normaliteit moeten praten. Een spermacel is een geslachtscel die een enkel chromosoomset heeft en noodzakelijk is voor bevruchting en dus voor voortplanting.
Sperma heeft een zeer kleine grootte - ongeveer 55 micron. Elke mannelijke geslachtscel bestaat uit drie delen: het hoofd, het lichaam en de staart. De spermakop heeft de vorm van een ellips. Het is iets breder dan andere zaadcellen. Dit alles zorgt ervoor dat het op een kikkervisje lijkt.
De fundamentele genetische informatie die van de vadercel naar de dochtercel wordt overgedragen, bevindt zich in de kern. Elke spermacel heeft een geslachtschromosoom. Het kan X of Y zijn. Het hangt af van welk geslachtschromosoom het kind krijgt en het geslacht hangt ervan af. Voor de geboorte van een jongen is een Y-chromosoom nodig en voor de geboorte van een meisje is een X nodig.
Een ander zeer belangrijk element van het sperma is het acrosoom. Dit cellulaire orgaan is een gemodificeerd Golgi-apparaat. In het acrosoom zijn speciale stoffen die nodig zijn voor bevruchting. Met hun hulp wordt de buitenmuur van het volwassen ei aangetast. Het acrosoom heeft een grootte van ongeveer de helft van de kern.
Wetenschappers hebben ontdekt dat er ongeveer 15 lytische enzymen in het acrosoom zitten, die de buitenste schil van het ei oplossen. De belangrijkste daarvan is acrosine.
De kop van het sperma eindigt met een nek - een speciale vernauwing die het scheidt van het middelste deel van het lichaam van het sperma. Daarachter is een bewegende staart. In het midden van het sperma bevinden zich speciale formaties, microtubuli en mitochondriën. Ze zijn nodig voor de vorming van een speciale stof ATP, noodzakelijk voor de uitvoering van actieve bewegingen van het sperma.
Met behulp van de rollende staart kan het sperma bewegen. De meest karakteristieke richting van zijn beweging is om zijn eigen as. Wetenschappers hebben vastgesteld en de gemiddelde snelheid van beweging van mannelijke geslachtscellen: het is meestal 0,1 mm per seconde.
Er wordt aangenomen dat bij deze snelheid sperma de eileider van een vrouw kan bereiken een paar uur na het einde van geslachtsgemeenschap.
Om bevruchting te laten plaatsvinden, moet het sperma een vrij lange weg afleggen. Gemiddeld is het ongeveer 20 cm. Het traject van het sperma in het vrouwelijke geslachtsorgaan is vrij simpel: ze bewegen van buiten naar binnen in de richting van de eileider.
Dergelijke biologische kenmerken van de structuur en het functioneren van spermacellen zijn noodzakelijk voor de conceptie dat een kind van nature voorkomt. Verminderde werking of anatomische defecten kunnen bijdragen aan een verminderde reproductieve functie bij mannen.Dit kan de vorming van mannelijke onvruchtbaarheid beïnvloeden.
Soorten afwijkingen
De ontwikkeling van wetenschappelijke technologieën maakte het mogelijk om de meest uiteenlopende pathologieën bij mannen te bepalen. Elk jaar worden honderden studies uitgevoerd gericht op het bestuderen van spermatogenese. Dit draagt er aan bij dat elk jaar nieuwe pathologieën worden bepaald die de mannelijke vruchtbaarheid kunnen schaden.
Verschillende klinische symptomen worden gebruikt om de pathologie te beoordelen. Dus, hiervoor zijn bepaald:
- de totale lengte van het spermatozoön, evenals de afmetingen van de hoofdonderdelen;
- totaal ejaculerend sperma;
- totaal aantal zaadcellen per ejaculaat;
- beweeglijkheid en levensvatbaarheid van sperma;
- anatomische vorm.
Na een uitgebreide analyse kunnen artsen de aanwezigheid of afwezigheid van pathologie bepalen. Als er geen pathologische veranderingen werden gedetecteerd, wordt de diagnose "normospermia" vastgesteld. In dit geval blijft de voortplantingsfunctie van de man behouden en kan hij een vader worden.
Artsen onderscheiden verschillende klinische varianten van de pathologieën van spermatozoa. Gewoonlijk zijn alle pathologieën onderverdeeld in verschillende vergelijkbare groepen volgens de belangrijkste bestudeerde kenmerken.
Vermindering van het totale aantal mannelijke geslachtscellen
Een van de typische voorbeelden van dit type pathologie is oligozoöspermie. Met deze pathologie is het sperma-gehalte in het ejaculaat onder de normale waarden.
Als tijdens het onderzoek van spermatozoa in het ejaculatie sperma niet werd gedetecteerd, wordt deze pathologische aandoening door artsen geïnterpreteerd als azoöspermie. Dit is in de regel een vrij gecompliceerde pathologie, die verplichte deelname aan de behandeling van de androloog vereist.
Aspermia is een pathologische aandoening waarbij niet alleen spermatozoïden, maar ook onvolwassen spermatogenese-cellen worden gedetecteerd in het bestudeerde ejaculaat.
Als echter tijdens het onderzoek spermatozoa nog steeds worden gevonden, maar dood zijn, wordt deze aandoening necrospermie genoemd. Het is uiterst ongunstig voor de implementatie van natuurlijke conceptie. In deze situatie is de mannelijke voortplantingsfunctie aanzienlijk verminderd.
Soms kunnen specialisten tijdens het centrifugeren van het bestudeerde ejaculaat een klein aantal spermatozoa detecteren. Deze pathologische aandoening wordt cryptospermia genoemd.
Mobiliteitsschade
Als het sperma "lui" is en niet goed beweegt, wordt deze aandoening asthenozoöspermie genoemd. Het wordt gekenmerkt door een afname van fysiologische mobiliteit onder de norm.
In sommige gevallen kan een man verschillende pathologische veranderingen tegelijk ontwikkelen. Een voorbeeld van een dergelijke pathologie is oligoastertoterzozoöspermie. Deze pathologie wordt gekenmerkt door:
- een algemene afname van de spermaconcentratie in het ejaculaat dat wordt bestudeerd;
- ongeveer halveren van het aantal sperma dat een ei kan bevruchten;
- een afname van bijna twee keer het aantal spermatozoa met een rechtlijnige beweging.
Oligoasthenotheratozoospermia is een van de pathologieën die leiden tot de ontwikkeling van mannelijke onvruchtbaarheid. Meestal komt het spontaan aan het licht - bij het bezoeken van koppels die tevergeefs hebben geprobeerd om baby's voor een lange tijd zwanger te maken.
Om de functionele stoornissen die zijn opgetreden te kunnen beoordelen, kunnen artsen naast spermamogrammen ook een echografietest voor testikels voorschrijven, laboratoriumtests voor de detectie van verborgen infecties en andere onderzoeken. Na een uitgebreide diagnose wordt een individueel behandelplan opgesteld, gericht op het verbeteren van het welbevinden en het herstellen van de verloren reproductieve functie.
Een andere pathologie geassocieerd met verminderde motiliteit van spermatozoa is acinomasmie. Volgens statistieken komt het voor bij 30% van de mannen. Akinospermia kan zowel volledig als gedeeltelijk zijn.
Hoe meer inactief sperma in het sperma, hoe groter het risico op het ontwikkelen van mannelijke onvruchtbaarheid.
Anatomische defecten van de structuur
Verschillende afwijkingen kunnen in verband worden gebracht met verminderde spermacellen.Dus, de vorm van de kop van het sperma kan onjuist zijn of vervormd. In een aantal pathologische gevallen kan de spermakop conisch of peervormig zijn. Er zijn zelfs abnormale tweekoppige spermacellen.
Hoofdafmetingen kunnen te groot of te klein zijn. Dergelijke pathologieën gaan in de regel gepaard met een schending van de structuur van het acrosoom: het kan te klein zijn, vacuolatie of asymmetrisch.
Specialisten identificeren een aantal pathologieën geassocieerd met veranderingen in de anatomie van het cervix sperma. Dus, zij kan gebogen zijn. In dit geval is de hoek tussen het hoofd en de hals van het sperma meer dan 90 graden. Ook kan de nek asymmetrisch of extreem dun zijn.
Defecten staarten sperma kan heel anders zijn. De staarten kunnen dus talrijk, te kort of juist verdikt zijn en ook een volledig gedraaid einde hebben. Dergelijke anomalieën dragen er aan bij dat hoewel de spermacel levensvatbaar blijft, deze zijn biologische functie niet volledig kan vervullen.
Normaal gesproken hebben sperma een negatieve lading. Dit is noodzakelijk zodat ze elkaar afstoten en hun lijmen niet optreedt.
Als om een of andere reden dit evenwicht verstoord is, hechten of kleven sperma aan elkaar. In een dergelijke situatie neemt de mogelijkheid van natuurlijke conceptie vaak af.
Oorzaken van afwijkingen
Artsen onderscheiden nogal wat verschillende oorzakelijke factoren die de ontwikkeling van verschillende pathologieën bij mannen kunnen veroorzaken. Ze kunnen aangeboren of verworven zijn. De ernst van de nadelige symptomen hangt grotendeels af van de ernst van de pathologie.
Een veel voorkomende oorzaak van de opkomst van verschillende pathologieën van spermatogenese bij mannen zijn de gevolgen van infectieziekten. Een langdurige infectie die zich ontwikkelt in het urologische kanaal draagt ook bij aan ontstekingen in de voortplantingsorganen. Vooral vaak opgenomen ziekten die seksueel worden overgedragen.
Defecte spermatozoa kunnen ook worden veroorzaakt door verschillende traumatische letsels van de intieme organen. Ruggenmergletsel kan ook de ontwikkeling van een aantal pathologieën veroorzaken. Overtreding van de zenuwimpulsen van de geslachtsorganen naar de hersenschors als gevolg van dergelijke ziekten leidt tot de ontwikkeling van erectiestoornissen en kan daarom de ontwikkeling van mannelijke onvruchtbaarheid veroorzaken.
De kwaliteit van sperma hangt ook grotendeels af van de leeftijd van de man. Er wordt aangenomen dat jongere mannen veel minder pathologische vormen van sperma hebben. En ook bij mannen tot 40-50 jaar verloopt de spermatogenese behoorlijk intensief. Met de leeftijd en de toetreding van gelijktijdige ziekten nemen indicatoren voor de gezondheid van mannen af.
Andrologen merken op dat ongecontroleerde langdurige medicatie heeft geleid tot de ontwikkeling van een aantal urologische aandoeningen. Er wordt aangenomen dat sommige alfablokkers kunnen leiden tot de ontwikkeling van aspermia. Meestal worden deze hulpmiddelen gebruikt om goedaardige prostaathyperplasie te behandelen.
Pathologieën die geassocieerd zijn met een verminderde motiliteit van sperma kunnen worden veroorzaakt door verschillende psycho-emotionele stress. Hoe sterker het effect, hoe helderder de ongunstige symptomen kunnen verschijnen. Constante vermoeiende stress op het werk helpt de voortplantingsfunctie bij mannen te verminderen.
De ontwikkeling van pathologieën van spermatogenese kan verschillende oorzaken hebben. Zonder hun definitie kunnen artsen geen uitgebreide behandeling van de resulterende aandoeningen uitvoeren.
diagnostiek
De belangrijkste diagnostische methode om de verschillende defecten van spermatogenese te bepalen, is het spermogram. Momenteel kan dit onderzoek in veel medische instellingen worden gedaan.Voordat het examen wordt goedgekeurd, raden artsen mannen aan om het seksleven 3-7 dagen vóór de analysatiedatum te beperken.
Bovendien mag u voor het nemen van de enquête geen alcoholische dranken drinken en de sauna gebruiken. Intensieve belastingen in de sportschool moeten ook enkele dagen voor de laboratoriumtest worden beperkt.
Direct na de bevalling is het ejaculaat een nogal kleverige massa. Daarna wordt hij geleidelijk vloeibaar. In de regel duurt dit 15 tot 60 minuten. Deze tijdsperiode wordt ook geschat door experts en wordt de "vloeibaarmakingstijd" genoemd. Als na een uur het ejaculaat niet voldoende vloeibaar wordt, wordt het verdund met behulp van speciale proteolytische enzymen.
Na de voorbereidende voorbereiding worden de basismorfologische eigenschappen van het onderzochte ejaculaat bepaald. Met behulp van moderne microscopie evalueert de specialist die het onderzoek uitvoert de grootte, vorm, mobiliteit, levensvatbaarheid en andere eigenschappen van sperma.
Na de studie moet een medisch rapport worden opgesteld, waarin alle gegevens worden ingevoerd. Verder moet een man met zo'n conclusie advies inwinnen bij een arts-androloog.
Hoe wordt het behandeld?
Een behandelplan voor spermatogenese-afwijkingen wordt altijd individueel gemaakt. Om dit te doen, werd rekening gehouden met de initiële oorzaak die leidde tot de ontwikkeling van de pathologie, evenals de geassocieerde ziekten die in elk geval aanwezig zijn.
Bij veel pathologieën zijn verschillende behandelingen vereist.. Volledige complexe therapie is noodzakelijk om de algemene toestand van de man te verbeteren en om zijn voortplantingsfunctie te normaliseren.
Om de spermatogenese te verbeteren, kunnen geneesmiddelen worden geselecteerd die een effect hebben op het werk van de prostaatklier en testikels. Sommigen van hen zijn hormonaal. Bij het gebruik van deze medicijnen is het erg belangrijk om te onthouden dat ze een aantal contra-indicaties hebben. Deze middelen moeten alleen door een arts worden uitgeschreven, omdat zelfregulering en ongecontroleerd gebruik de situatie alleen maar kunnen verergeren en niet tot verbetering kunnen leiden.
Multivitaminecomplexen zijn ook in staat de resultaten van de mannelijke gezondheid te verbeteren. Ze kunnen worden toegewezen als een lange termijn, en op het moment van toelating. Psycho-emotionele stress, ondervoeding en destructieve gewoonten leiden tot een afname van de benodigde concentratie van nuttige vitaminen en micro-elementen in het bloed.
Vitamine-minerale complexen helpen om dit tekort te vullen en de spermatogenese aanzienlijk te verbeteren.
Zie de volgende video voor informatie over de pathologische vormen van sperma en hoe deze de conceptie beïnvloeden.