Ultrasound sa ikalawang trimester ng pagbubuntis: ang timing at mga pamantayan
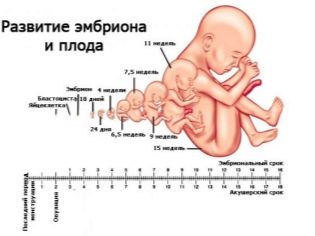
Ang mid-pregnancy ay ang pinakamagandang oras. Ang ina sa hinaharap ay hindi pa rin pagod sa kanyang "kagiliw-giliw na posisyon", ngunit nakapagpapatakbo na upang matamasa ang panahon ng paghihintay ng sanggol. Sa panahong ito ay bumaba ang ikalawang nakaplanong survey, na tinatawag na screening ng ikalawang trimester. Kabilang dito ang mga diagnostic ng ultratunog at biochemical analysis ng dugo. Ang katotohanan na ang sanggol ay maaaring magpakita sa ultratunog sa oras na ito at kung paano maunawaan ang protocol na pagsusuri ay inilarawan sa materyal na ito.
Bakit kailangan mo ito?
Ang eksaminasyon sa ultratunog sa ikalawang trimester ay bahagi ng screening, ang gawain na kung saan ay upang matukoy ang mas mataas na panganib ng pagkakaroon ng isang bata na may genetic at iba pang mga pathologies at anomalya. Sa pamamagitan ng pagkakasunud-sunod ng Ministry of Health of Russia, ang pag-aaral na isinasagawa sa una at ikalawang tatlong buwan, ay itinuturing na sapilitan. Ang mga kababaihan ay nagpapasa sa kanila nang libre sa konsultasyon sa lugar ng paninirahan
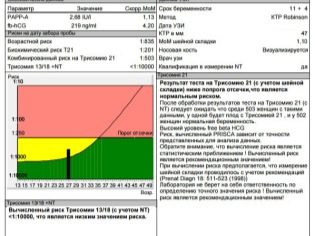
Ang mga tagapagpahiwatig na natatanggap ng doktor ng ultrasound sa pamamagitan ng isang espesyal na programa sa computer ay naproseso kasama ang mga resulta ng isang pagsubok sa dugo, kung saan ang mga hormone at protina ay natutukoy, ang antas na maaaring magpahiwatig ng posibleng mga pathology sa bata at mga problema ng pagbubuntis.
Sa unang tatlong buwan, ang nilalaman ng hCG at PAPP-A ay itinatag sa dugo, sa pangalawang, ang tinatawag na triple test ay natupad - hCG, estriol, alpha-fetoprotein.
Ang programa ay "pinagsama-sama" ang data na nakuha mula sa dalawang pinagkukunan, pinag-aaralan ang mga indibidwal na panganib - ang edad ng babae, ang pagkakaroon ng masasamang gawi at malalang sakit, ang mga katotohanan ng pagkakaroon ng mga genetic pathology sa mga pamilya ng ina at ama sa hinaharap at nagbibigay ng resulta na nagpapahiwatig kung gaano kadali ang isang ibinigay na babae ay Down's syndrome, Edwards, Patau at iba pang mga hindi mapapagaling at kahit nakamamatay na mga pathology
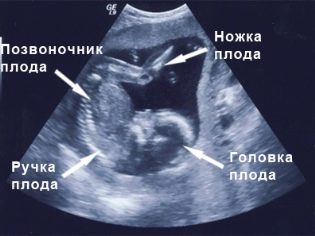
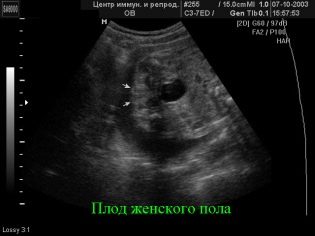
Pag-screen sa unang tatlong buwan, na tumatakbo mula sa linggo 10 hanggang linggo 13, itinuturing na ang pinaka-nakapagtuturo. Ang pangalawang pag-aaral ay nagbibigay ng mas kaunting impormasyon sa mga marker ng genetic patolohiya, ngunit pinahihintulutan ang umaasa na ina na makita ang kanyang medyo lumaki na sanggol sa ultrasound scanner monitor, alamin kung paano lumalaki ang sanggol, at linawin din ang sex ng sanggol. Ito ay nasa pangalawang tatlong buwan na ang sex sa isang ultrasound ay ang pinakamadaling matukoy.
Ang bata ay hindi pa masyadong malaki upang kontrata sa isang bukol at sa gayon isara ang view ng mga kilalang lugar, ngunit hindi maliit na hindi makita ang mga genitals nabuo.
Mga Tampok
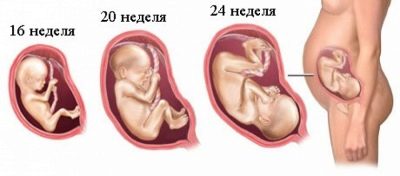
Ang tiyempo ng pangalawang pinlano na ultrasound ay hindi masyadong matigas tulad ng sa kaso ng unang pag-aaral sa screening. Inirerekomenda ng Ministry of Health na magsagawa ng pagsusuri sa panahon mula 18 hanggang 21 linggo. Sa pagsasagawa, ang mga tuntuning ito ay maaaring ilipat sa parehong pataas at pababa.Kadalasan, ang isang buntis ay nasusukat para sa isang panahon ng 16-17 na linggo, at ang mga panahon ng 10-24 na linggo ay medyo pangkaraniwan at popular sa mga obstetrician at gynecologist.
Hindi pa matagal na ang nakalipas, ang ikalawang nakaplanong pag-scan sa ultratunog ay hindi maaaring maipadala kung ang unang screening ay nagpakita ng mga resulta na hindi naging sanhi ng pag-aalala sa dumadating na manggagamot. Ang pangalawang ultrasound scan ay sapilitan para sa mga babaeng nasa panganib - buntis pagkatapos ng edad na 35, mga kababaihan na may mga anak na may mga genetic pathology, at ilang iba pang mga kategorya ng mga umaasam na mga ina. Ngayon ang ikalawang survey ay isinasagawa sa lahat, nang walang pagbubukod, kaya't hindi ka dapat mag-alala kung ang doktor ay nagbibigay ng direksyon sa ikalawang pagsusuri sa screening.
Ang ultratunog sa pangalawang trimester ay isinasagawa upang makilala:
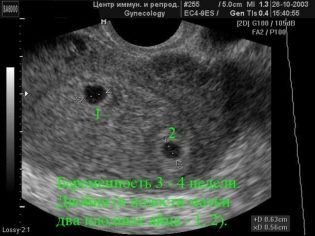
ang bilang ng mga bata (nangyayari na sa unang pagsusuri ay hindi nakikita ang pangalawang sanggol at binubuksan lamang sa pananaw ng doktor sa ikalawang pagsusuri);
ang posisyon ng sanggol sa matris, ang angkop na timbang nito, taas;
ang sukat ng mga paa, ulo, tiyan ng sanggol nang hiwalay (ang pagpapaunlad ng bawat bahagi ng katawan ay napakahalaga para sa pagtukoy ng mga sukat at mga katangian ng pag-unlad ng sanggol);
rate ng puso ng bata at ang istraktura ng kanyang puso;
mga tampok ng istruktura ng mga buto ng pangmukha, dibdib, gulugod;
mga tampok sa istruktura ng lahat ng mahahalagang bahagi ng laman - mga bato, atay, baga, utak);
ang halaga ng amniotic fluid (tubig na nakapalibot sa bata);
antas ng pagkahinog, kapal at lokasyon ng inunan;
kondisyon ng servikal na kanal, serviks, presensya o pagkawala ng tono ng tiyan ng may isang ina.
Kung ang sex ng mga mumo ay hindi pa kilala, o ang mga magulang ay may mga pagdududa tungkol sa mga resulta ng unang ultratunog, ngayon ay ang oras upang hilingin sa doktor ang kawili-wiling tanong kung sino ang "nabubuhay sa isang tum" - isang batang lalaki o babae. Ngunit dapat mong malaman na ang standard examination protocol ay hindi kasama ang kasarian ng bata, samakatuwid ang doktor ay may karapatang tanggihan ang kahilingan na ito o kailangan mong magbayad para sa serbisyong ito. Maraming mga konsultasyon ang opisyal na kasama ang pagpapasiya ng kasarian ng sanggol sa listahan ng mga bayad na serbisyo.
Ang pamamaraan ng pagsusuri sa ultrasound ay isinasagawa sa pamamagitan ng transabdominal na paraan - sa pamamagitan ng dingding ng tiyan. Gayunpaman, sa ilang mga kaso, ginagamit ng doktor ang transvaginal na pamamaraan. Ang vaginal sensor ay ginagawang mas madali upang makakuha ng isang mas malinaw na imahe ng bata, kung ang ina ay may labis na timbang, isang matabang mataba layer sa tiyan, na ginagawang mahirap upang maisalarawan sa pamamagitan ng peritoneum. Minsan ang parehong mga pamamaraan ay ginagamit nang sabay-sabay.
Ang diagnosis ay tumatagal ng 10 minuto, ito ay walang sakit at ganap na ligtas para sa parehong mga babae at ang kanyang sanggol.
Paghahanda para sa pag-aaral
Kung bago ang unang ultrasound ang babae ay inirerekomenda upang maghanda - upang alisan ng laman ang mga bituka bago dumalaw sa opisina ng doktor, kabilang ang mula sa naipon na mga gas, bago ang pangalawang pinlano na ultratunog, walang kinakailangang paghahanda. Kung kahit na sa bituka may mga akumulasyon ng mga gas, ang mga resulta ng ultrasound ay walang epekto. Lumaki sa sukat, ang matris ay kumukuha ng mga bituka ng bituka sa background.
Hindi rin kinakailangan ang pagpuno sa pantog.
Maaari mong kainin ang lahat bago ang pagsusuri, ngunit bago ka pumunta sa ultrasound room, ang isang babae ay maaaring kumain ng isang maliit na tsokolateng bar. Ang maliit na tao sa loob nito ay mabilis na tumugon sa matamis at magsimulang lumipat nang mas aktibo, na magpapahintulot sa doktor na suriin din ang mga pag-andar ng motor ng sanggol at mas mahusay na isaalang-alang ito sa iba't ibang mga pagpapakita.
Sa pagsang-ayon sa diagnostician para sa ikalawang ultrasound, maaari kang kumuha sa iyo at sa ama ng hindi pa isinisilang na bata. Sa monitor ng scanner ito ay naghihintay para sa isang bagay na medyo kawili-wili, dahil ngayon ang prutas ay malinaw na nakikita, maaari mong humanga ang kanyang profile, tingnan ang mga armas at binti, daliri, ilong, bibig, sockets mata, maselang bahagi ng katawan. Kung ang ultrasound ay tapos na sa 3D-format, ang mga magulang sa hinaharap ay maaaring makita kung sino ang mukhang bata.
Pagkatapos ng pamamaraan, ang isang babae ay binigyan ng isang protocol ng pag-aaral na kung saan siya ay nakakahanap ng maraming mga pagdadaglat at numerical na mga halaga.Hindi lahat ng doktor sa konsultasyon ay may pagkakataon sa proseso ng pagsusuri upang sabihin sa bawat umaasa na ina, na nangangahulugang isang partikular na tagapagpahiwatig, kung ano ang sinasabi niya. Samakatuwid, upang maunawaan ang mga tumpok ng mga numero at titik ay magkakaroon sa kanilang sarili. Tutulungan namin ito.
Pag-decode ng mga resulta
Sa ikalawang trimester, ang babae ay natuto nang mahusay na mayroong isang panahon na kinakalkula niya ang kanyang sarili (mula sa sandali ng paglilihi), at mayroong isang pangkaraniwang tinatanggap na panahon ng paggagamot - karaniwan upang kalkulahin ito mula sa unang araw ng huling regla. Ang mga doktor ng mga diagnostic sa ultrasound, tulad ng mga obstetrician at gynecologist, ay gumagamit ng mga obstetric na termino, kaya ang lahat ng data sa pagsunod ng mga parameter na may mga tukoy na termino ay ipinahiwatig sa pagkalkula (araw ng paglilihi + humigit-kumulang 2 linggo).
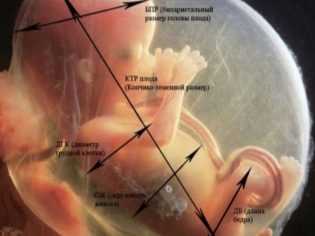
Ang mga tagapagpabatid ng fetometric ng sanggol, na tumingin sa ultratunog at naglalarawan sa protocol ay kinabibilangan ng mga sumusunod.
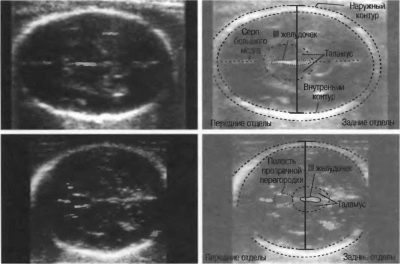
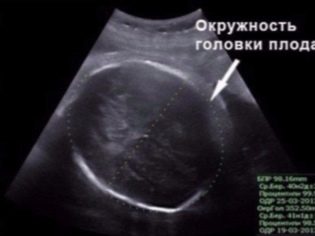
BPR (bipartial size)
Ito ang distansya sa pagitan ng dalawang buto ng parietal. Ang tagapagpahiwatig na ito ay itinuturing na pinaka-nakapagtuturo sa pagtukoy ng eksaktong tagal ng pagbubuntis sa ikalawang tatlong buwan. Kung hindi ito nakakatugon sa deadline, maaaring ito ay sintomas ng isang naantala na pag-unlad ng mga mumo.
LZR (frontal-occipital size)
Ang distansya na ito ay isang segment sa pagitan ng dalawang buto ng bungo - ang frontal at occipital. Ang tagapagpahiwatig na ito mismo ay hindi kailanman sinusuri at walang saysay. Ito ay itinuturing lamang kasabay ng BPR na inilarawan sa itaas. Magkasama, ang mga sukat na ito ay nagpapahiwatig ng gestational na edad.
Talaan ng BPR at LZR sa pangalawang trimester:
Obstetric term | Ang BPR ay ang pamantayan mm | BPR-pinahihintulutang pagbabagu-bago mm | LZR ang pamantayan mm | LZR - pinapahintulutan na vibrations, mm |
16 na linggo | 34 | 31-37 | 45 | 41-49 |
17 linggo | 38 | 34-42 | 50 | 46-54 |
18 linggo | 42 | 37-47 | 54 | 49-59 |
19 linggo | 45 | 41-69 | 58 | 53-63 |
20 linggo | 48 | 43-53 | 62 | 56-68 |
21 linggo | 51 | 46-56 | 66 | 60-72 |
22 linggo | 54 | 48-60 | 70 | 64-76 |
23 linggo | 58 | 52-64 | 74 | 67-81 |
24 na linggo | 61 | 55-67 | 78 | 71-85 |
25 na linggo | 64 | 58-70 | 81 | 73-89 |
26 na linggo | 67 | 61-73 | 85 | 77-93 |
27 na linggo | 70 | 64-76 | 88 | 80-96 |
28 na linggo | 73 | 67-79 | 91 | 83-99 |
Kung ang laki ng ulo ay naiiba nang bahagya mula sa pamantayan ng mga tagapagpahiwatig, maaaring ito ay dahil sa mga konstitusyunal na katangian ng sanggol - ang ina at ama ay maaaring may-ari ng maliliit na bungo. Gayunpaman, kung ang BPR o LZR ay laganap sa likod (higit sa 2 linggo mula sa aktwal na panahon), ang doktor ay maaaring magkaroon ng mga katanungan tungkol sa pag-unlad ng bata - kung may pagkaantala sa pag-unlad, kung ang sanggol ay may sapat na nutrients at bitamina.
Ang pagbaba sa mga tagapagpahiwatig na ito ay kadalasang nasa mga buntis na kababaihan na, sa panahon ng pagdala ng sanggol, ay hindi maaaring magpaalam sa masamang gawi (alak, paninigarilyo), gayundin sa pagbubuntis na may mga kambal o triplets. Ang ratio ng BDP sa natitirang bahagi ng fetus ay mahalaga. Kung ang ulo ay nabawasan ng proporsyonal at iba pang mga sukat ay hindi rin maabot ang pinakamababang threshold ng pamantayan, kung gayon maaari nating magsalita tungkol sa konstitusyunal na kakaiba (manipis na bata) at tungkol sa simetriko pagpaparahan ng pag-unlad.
Kung ang mga natitirang mga parameter ay normal at lamang ang ulo ay nabawasan, ang mga karagdagang eksaminasyon ay naka-iskedyul, kabilang ang ultratunog ultrasound sa dinamika, upang ibukod ang mga pathologies sa utak, microcephaly at iba pang mga abnormalidad.
Sa paglipas ng itaas na hangganan ng mga halaga ng normatibo, kung ito ay simetriko sa natitirang laki ng sanggol, maaaring magpahiwatig ng pagkakamali sa pagkalkula ng panahon, halimbawa, dahil sa huli na obulasyon, isang ugali patungo sa isang malaking sanggol. Ang walang simetrya na pagtaas sa ulo ng sanggol ay nangangailangan ng isang hiwalay na eksaminasyon, dahil ito ay maaaring makipag-usap tungkol sa utak edema, iba pang mga central nervous system disorder na sanhi ng puffiness ng utak.
OG (ulo circumference) at coolant (tiyan circumference)
Ang sukat na nagpapahiwatig ng circumference ng ulo ay mahalaga para sa pagtatasa ng pag-unlad ng isang bata. Ang tagal ng pagbubuntis para sa parameter na ito ay hindi hiwalay na kinakalkula, ang OG ay itinuturing na may kaugnayan sa BPR at LZR (pangunahin para sa pag-unawa sa mga proporsiyon ng ulo). Ang pinuno ng sanggol ay mas lumalaki nang aktibo sa ikalawang trimester, at sa gayon ang laki na ito ay mabilis na nagbabago.
Ang gas na gasolina ng uling - ikalawang trimester (average na mga pamantayan at mga tolerasyon):
Obstetric term (linggo) | OG - ang pamantayan, mm | Mas mababang limit ng normal, mm | Upper limit ng normal, mm |
16 | 124 | 112 | 136 |
17 | 135 | 121 | 149 |
18 | 146 | 131 | 161 |
19 | 158 | 142 | 174 |
20 | 170 | 154 | 186 |
21 | 183 | 166 | 200 |
22 | 195 | 178 | 212 |
23 | 207 | 190 | 224 |
24 | 219 | 201 | 237 |
25 | 232 | 214 | 250 |
26 | 243 | 224 | 262 |
27 | 254 | 235 | 273 |
28 | 265 | 245 | 285 |
Higit sa pamantayan ng pag-ubos ng gas sa loob ng 2 linggo o higit pa ay nangangailangan ng karagdagang pagsusuri, dahil maaaring nagpapahiwatig ito ng hydrocephalus. Ang isang bahagyang labis ay maaaring dahil sa isang pagkakamali sa pagkalkula ng panahon ng pagpapalaglag. Ang pagbawas ng maubos na gas sa ibaba ng pinahihintulutang rate para sa higit sa 2 linggo ay nagpapahiwatig ng intrauterine growth retardation, kung ang ibang mga parameter ng katawan ng bata ay nabawasan.
Kung ang ulo lamang ay mas mababa kaysa sa pamantayan, ang bata ay susuriin para sa mga pathologies ng pag-unlad ng utak at ang central nervous system.
Ang tiyan ng circumference - isang mahalagang parameter na tumutulong sa doktor na linawin ang kalagayan ng bata sa kaso ng pinaghihinalaang pagkaantala sa pag-unlad. Kadalasan sa ikalawang trimester ay may ganitong uri ng pagkaantala, kung saan ang mga sukat ng sanggol ay hindi timbang. Sa ibang salita, hindi lahat ng mga sukat ay nagsasalita ng nagpapababa. Sa kasong ito, ang mga pamantayan ng pagkahuli ay inihambing sa circumference ng tiyan upang maunawaan kung mayroong isang pathological lag, o manipis at maliit na taas - isang namamana na tanda ng isang partikular na bata.
Ikalawang trimester coolant table:
Istatistika ng tagal ng panahon (linggo) | Coolant, mm |
16 | 102 |
17 | 112 |
18 | 124 |
19 | 134 |
20 | 144 |
21 | 157 |
22 | 169 |
23 | 181 |
24 | 193 |
25 | 206 |
26 | 217 |
27 | 229 |
28 | 241 |
Ang isang maliit na lag sa likod ng average hindi itinuturing na pathological, Ang mga doktor ay nagbibigay ng pansin sa sitwasyon kapag ang kabilogan ng tiyan ng sanggol ay lags sa likod ng pamantayan sa pamamagitan ng higit sa 2 linggo. Sa kasong ito, ang parameter ay inihambing sa BPD, OG, LZR, pati na rin sa haba ng mga paa ng sanggol, at ang umbilical cord at inunan ay sinusuri upang maalis ang gutom ng oxygen at hindi sapat na nutrisyon ng bata.
Ang paglihis ng parameter na ito ay nag-iisa, kung ang lahat ng iba ay tumutugma sa panahon ng gestational, ay hindi nangangahulugan ng anumang bagay na may alarma, ang mga sanggol lamang sa ikalawang trimester ay lumalaki nang panatag at hindi pantay.
Posible na pagkatapos ng ilang linggo sa isang hindi pangkaraniwang ultrasound (at siya ay hihirangin upang i-double check ang data), ang "pamantayan" ay ipapakita sa haligi ng OJ.
Bone length
Sa ultrasound protocol, ipinapahiwatig ng mga sukat na ito ang sumusunod: DBK (haba ng femur), DKG (haba ng buto ng paa), DKP (haba ng buto ng forearm), DIC (haba ng humerus), DTC (haba ng buto ng ilong). Ang lahat ng mga butong ito ay ipinares, kaya ang protocol ay nagpapahiwatig ng double numeric values, halimbawa, DBK - 17 na natitira, 17 kanan
Ang haba ng mga limbs sa pangalawang trimester ay isang marker ng genetic disorder. Halimbawa, maraming mga walang kapintasan syndromes (Patau, Cornelia de Lange at iba pa) ay pinaikling limbs. Kahit na upang hukom ang mga kaugalian at deviations kaya malinaw na walang isa, siyempre, ay hindi. Ang mga suspek ay dapat suportahan ng mga negatibong resulta ng unang screening, pati na rin ang mga pagsusuri sa biochemical na dugo.
Kadalasan, ang mga deviations sa haba ng mga nakapares na mga buto ay sinusunod sa mga batang babae, dahil nagkakaroon sila ng iba't ibang bilis, at sa karamihan ng mga kaso ay may mas maliit na mga parameter kaysa lalaki, at ang mga talahanayan na ginagamit ng mga doktor upang i-verify ang data ng ultrasound ay pinagsama-sama nang walang kasarian.
DBK (haba ng femur) sa ikalawang tatlong buwan:
Obstetric term, linggo | DBK - ang average na rate, mm | Mas mababang limit ng normal, mm | Upper limit ng normal, mm |
16 | 20 | 17 | 23 |
17 | 24 | 20 | 28 |
18 | 27 | 23 | 31 |
19 | 30 | 26 | 34 |
20 | 33 | 29 | 37 |
21 | 36 | 32 | 40 |
22 | 39 | 35 | 43 |
23 | 41 | 37 | 45 |
24 | 44 | 40 | 48 |
25 | 46 | 42 | 50 |
26 | 49 | 45 | 53 |
27 | 51 | 47 | 55 |
28 | 53 | 49 | 57 |
DKG (haba ng mga buto ng binti) sa ikalawang tatlong buwan:
Obstetric term, linggo | DKG - normal, mm | Mas mababang threshold ng pamantayan, mm | Upper threshold ng normal, mm |
16 | 18 | 15 | 21 |
17 | 21 | 17 | 25 |
18 | 24 | 20 | 28 |
19 | 27 | 23 | 31 |
20 | 30 | 26 | 34 |
21 | 33 | 29 | 37 |
22 | 35 | 31 | 39 |
23 | 38 | 34 | 42 |
24 | 40 | 36 | 44 |
25 | 42 | 38 | 46 |
26 | 45 | 41 | 49 |
27 | 47 | 43 | 51 |
28 | 49 | 45 | 53 |
Ang duodenum (humerus length) at DKP (forearm bone length) sa pangalawang trimester:
Obstetric term, linggo | Humerus - normal, mm | Pinapayagan na mga vibrations, mm | Buto ng buto - normal, mm | Pinapayagan na mga vibrations, mm |
16 | 18 | 15-21 | 15 | 12-18 |
17 | 21 | 17-25 | 18 | 15-21 |
18 | 24 | 20-28 | 20 | 17-23 |
19 | 27 | 23-31 | 23 | 20-26 |
20 | 30 | 26-34 | 26 | 22-29 |
21 | 33 | 29-37 | 28 | 24-32 |
22 | 35 | 31-39 | 30 | 26-34 |
23 | 38 | 34-42 | 33 | 29-37 |
24 | 40 | 36-44 | 35 | 31-39 |
25 | 43 | 39-47 | 37 | 33-41 |
26 | 45 | 41-49 | 39 | 35-43 |
27 | 47 | 43-51 | 41 | 37-45 |
28 | 49 | 45-53 | 43 | 39-47 |
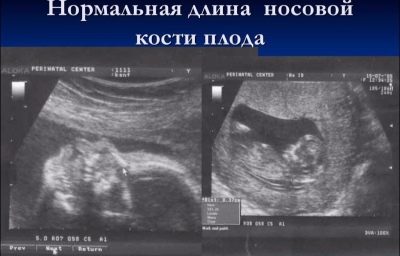
Ang haba ng buto ng ilong sa ikalawang trimester ay hindi mahalaga tulad ng sa panahon ng pagpasa ng unang screening. Hindi na ito maituturing na isang marker na nagpapahiwatig ng posibleng Down syndrome sa isang bata. Sa pamamagitan ng kalagitnaan ng pagbubuntis, ang ilong ng sanggol ay may sukat at sukat na likas na likas nito, at ang laki na ito ay indibidwal. Sa ilang konsultasyon, mga doktor sa pangalawang ultrasound hindi nila sinusukat ang mga buto ng ilong, ngunit ipahiwatig lamang sa protocol na ang mga buto ay visualized o isulat nila na ang mga buto ng ilong ay normal.
Gayunpaman, ang mga ina sa hinaharap na may mga numero sa mga protocol ng ultratunog sa haligi ng "Mga buto ng ilong" ay magiging interesado na malaman kung paano "nosy" ang kanilang anak.
Ang average na laki ng mga buto ng ilong ng sanggol sa pangalawang trimester:
Obstetric period, linggo (panahon) | Ang haba ng buto ng buto - ibig sabihin ng mga halaga | Mas mababang limit ng normal, mm | Upper limit ng normal, mm |
16-17 na linggo | 5,4 | 3,6 | 7,2 |
18-19 na linggo | 6,6 | 5,2 | 8,0 |
20-21 na linggo | 7,0 | 5,7 | 8,3 |
22-23 na linggo | 7,6 | 6,0 | 9,2 |
24-25 na linggo | 8,5 | 6,9 | 10,1 |
26-27 na linggo | 9,4 | 7,5 | 11,3 |
28-29 na linggo | 10,9 | 8,4 | 13,4 |
Panloob na organo, mukha at utak
Kung walang malalang mga malformations sa sanggol, ang mga diagnostiko ay hindi masyadong malalim sa paglalarawan ng mga internal organs ng mga crumbs. Sa natanggap na protocol, makakakita ang hinaharap na ina ng isang simpleng listahan: ang mga bato ay ang pamantayan, ang puso ay may 4 camera at iba pa.
Kung ang mga pathologies ay napansin, kung gayon ang uri ng anomalya na nakita ay ipapakita sa naaangkop na haligi, halimbawa, isang kato o pagbubuo ng pag-unlad.
Pagtatasa sa kalagayan ng utak, ang mga diagnostician ay tumutukoy sa laki ng mga lobe, ang kanilang mga balangkas, ang istraktura ng mga ventricle, ang laki ng cerebellum. Mukha sa mukha 5 buwan buntis mahusay na nabuo, at madaling suriin ng doktor ang mga orbit, sukatin ito, siguraduhin na ang sanggol ay karaniwang nakabuo ng mga upper at lower jaws, pati na rin ang nota, kung mayroon man, ang mga crevice - ang tinatawag na "wolf's mouth" at ang cleft lip.
Kapag sinusuri ang gulugod, susuriin ng doktor ang kanyang pangkalahatang kondisyon, suriin siya para sa posibleng mga cleft. Kapag tinutukoy ang mga baga, titingnan ng doktor ang antas ng kanilang kapanahunan, sa ikalawang trimestre, karaniwan nang ikatlo
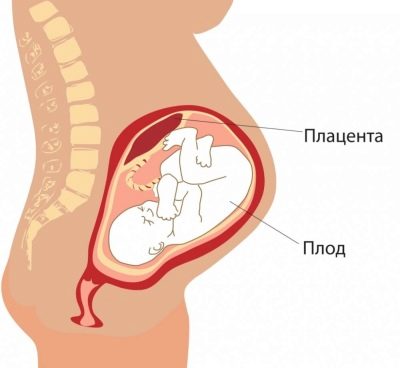
Placenta
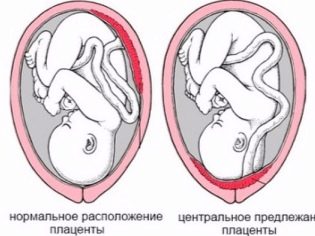
Ang partikular na kahalagahan ay ang lokasyon ng "lugar ng mga bata". Ang pinaka-karaniwang lokasyon ay nasa likod ng dingding, bagaman ang front deployment ay hindi itinuturing na isang anomalya. Ang lokasyon ng pansamantalang organ na ito na nagpapakain sa sanggol, nakakaapekto sa pagpili ng mga taktika ng panganganak. Halimbawa, ang isang mababang lokasyon o lokasyon sa kahabaan ng nauunang pader ng matris ay maaaring isang paunang kinakailangan para sa paghirang ng isang nakaplanong seksyon ng cesarean.
Ang isang mababang puwesto ay itinatag kapag ang "upuan ng sanggol" ay matatagpuan sa ibaba 5.5 sentimetro mula sa panloob na pharynx, ngunit kung ang pansamantalang organ na ito ay sumasagupa sa pharynx, sa pagtatapos ipinapahiwatig nila na mayroong plasenta previa. Ito ay hindi dapat maging sanhi ng pagkasindak sa isang buntis, dahil sa paglaki ng uterus, ang placenta ay maaaring tumaas nang mas mataas, at madalas na ito ay nangyayari na sa pagtatapos ng pagbubuntis ng bata at kinumpirma ng pagsusuri sa ultrasound sa ikatlong tatlong buwan.
Bilang karagdagan sa lokasyon, kinikilala ng doktor ang kapal ng "mga lugar ng mga bata" at ang antas ng pagkahinog nito. Ang normal na kapal para sa mid-pagbubuntis ay 4.5 cm. Kung ang inunan ay mas makapal, ang isang karagdagang pagsusuri ay inireseta, dahil ang pagtaas ng pansamantalang organ ay maaaring magpahiwatig ng mga proseso ng patolohiya, halimbawa, ang pag-unlad ng ina at ang fetus rhesus conflict, pati na rin ang ilang mga genetic disorder. , mga impeksyon sa intrauterine.
Ang antas ng pagkahinog ng inunan sa ikalawang tatlong buwan ay dapat na zero. Kung ang doktor ay tinatasa ito bilang una, maaari itong maging isang katanungan ng hindi pa panahon ng pag-iipon ng "lugar ng mga bata", ang pagkawala ng ilan sa mga function nito at ang potensyal na panganib sa bata. Binabago din nito ang kapal - nagiging mas payat ang inunan, karaniwan nang maagang pag-iipon sa gitna ng pagbubuntis, ang kapal nito ay tinatayang 2 sentimetro o mas kaunti.
Hanggang sa 30 na linggo, ang inunan ay may perpektong magkaroon ng zero degree ng maturity. Mula sa mga tungkol sa linggo 27 maaaring siya ang unang, at mula sa 34 sa ikalawang. Sa pamamagitan ng kapanganakan, ang katawan na ito ay "lumalaki" hanggang sa ikatlong antas.
Amniotic fluid (tubig)
Ang transparency, ang pagkakaroon o kawalan ng nasuspinde na bagay, pati na rin ang halaga ng tubig na pumapalibot sa bata sa loob ng pantog ng pantog, ay may mahusay na halaga ng diagnostic. Ang ultrasound protocol ay nagpapahiwatig ng amniotic fluid index, na nagbibigay ng ideya kung ang halaga ng tubig ay normal. Ang mga polyhydramnios at mababaw na tubig ay maaaring magpahiwatig na ang sanggol ay may patolohiya, isang impeksiyon ang nangyari.Ang mga kundisyong ito ay kinakailangang nangangailangan ng pangangasiwa sa medisina, suporta sa paggamot at pagpili ng tamang mga taktika para sa paghahatid.
Average na rate ng amniotic fluid index (IAG) sa ikalawang trimester:
Obstetric term, linggo | Norm IAG, mm | Pinapayagan na mga vibrations, mm |
16 | 121 | 73-201 |
17 | 127 | 77-211 |
18 | 133 | 80-220 |
19 | 137 | 83-225 |
20 | 141 | 86-230 |
21 | 143 | 88-233 |
22 | 145 | 89-235 |
23 | 146 | 90-237 |
24 | 147 | 90-238 |
25 | 147 | 89-240 |
26 | 147 | 89-242 |
27 | 156 | 85-245 |
28 | 146 | 86 -249 |
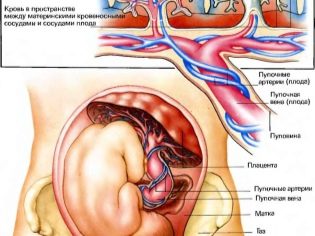
Umbilical cord
Ang pag-aaral ng umbilical cord ay nagbibigay ng ideya kung paano ang sanggol ay binibigyan ng oxygen at nutrients, bilang karagdagan, ang patolohiya ng istruktura ng pagkabit ng "kurdon" ay maaaring magpahiwatig ng posibleng genetic patolohiya sa bata.
Karaniwan normal ang isang malusog na umbilical cord ay mayroong 3 vessels, dalawa sa mga ito ang mga arterya at isa - isang ugat. Ito ay para sa kanila na ang isang exchange ay maganap sa pagitan ng isang babae at isang bata. Nagbibigay ang ina ng sanggol na may nutrisyon at oxygen, at ang sanggol ay "nagpapadala" ng mga basurang produkto ng metabolismo na natanggal sa katawan ng ina.
Ang isang hindi sapat na bilang ng mga barko ay maaaring magpahiwatig ng posibleng pagpapaunlad ng isang Down syndrome sa isang bata, ngunit hindi isang mandatory marker. Minsan ang kawalan ng isang arterya sa umbilical cord ay nabayaran sa pamamagitan ng gawain ng isa pang arterya, at ang bata ay ipinanganak na malusog, kahit na may pinababang timbang.
Ang pagkakaroon ng isa lamang na sisidlan ay isang tanda ng mga pangsanggol na pangsanggol, at ang detalyadong pagsusuri ng genetiko at kinakailangang diyagnosis ay kinakailangan dito.
Sa konklusyon, ang isang ultrasound scan, ang umaasam na ina, sa gayon, ay makakakita ng bilang ng mga umbilical cord vessels na natagpuan ng doktor, pati na rin ang isang tala na ang daloy ng dugo sa pamamagitan ng mga ito ay normal (o may pagbaba sa bilis nito).
Uterus
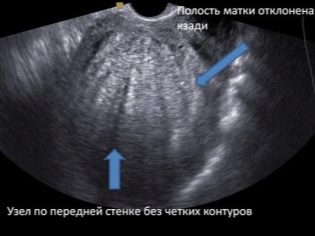
Ang mga doktor sa isang ultrasound scan ay interesado sa kung ang isang buntis ay may banta ng pagkagambala o wala sa panahon kapanganakan. Samakatuwid, sinusuri nito ang presensya o kawalan ng tono ng tono ng may isang ina. Kung ang isang babae ay dati ay nagkaroon ng isang cesarean section o iba pang mga operasyon sa reproductive organ, siguraduhin na suriin pagkapirmi postoperative peklat.
Kung ang lahat ay nasa kanya, ang ultrasound protocol ay nagpapahiwatig na ang peklat ay walang mga tampok, at nagpapahiwatig din ang kapal ng tisyu ng peklat. Kabilang sa mga tampok ang mga niches, paggawa ng maliliit na peklat, paggawa ng panganib ng may isang ina at pagkamatay ng fetus at ina.
Bilang karagdagan, ang cervix, ang kalagayan ng cervical canal, ay inilarawan. Ito ay nagpapahiwatig kung mayroong banta ng pagkakuha o wala sa panahon kapanganakan.
Huling bahagi
Ang huling bahagi ng protocol ay nagpapahiwatig kung ang data ng fetometry ay tumutugma sa panahon ng pagpapalaglag. Ang mga sukat ng prutas ay nagbibigay-daan sa iyo upang kalkulahin ang tinatayang timbang nito gamit ang ilang mga formula. Ang aktwal na timbang ay maaaring naiiba mula sa halagang ito na may sapat na malaking error. Ang timbang ay kinakalkula sa pamamagitan ng program na naka-install sa ultrasound scanner. Kung sa iyong konsultasyon ay naka-install ang kagamitan ng isang lumang sample, maaaring walang ganitong item sa protocol sa lahat.
Pangsanggol na timbang (average values) sa pangalawang tatlong buwan:
16-17 na linggo - 50-75 gramo.
18-19 linggo - 160-250 gramo.
20-21 linggo - 215-320 gr.
22-23 linggo - 410-490 gr.
24-25 linggo - 580-690 gr.
26-27 linggo - 800-910 gr.
28 linggo 980-1000 gr.
Mga Karaniwang Tanong
Pagkatapos ng IVF
Para sa mga kababaihan na nagdadalang-tao sa IVF, ang diagnosis ng ultrasound ay madalas na ginagawa, kaya sa ikalawang trimester hindi sila naghihintay para sa pangalawa, ngunit ang ikaapat o ikalimang ultrasound. Tungkol sa gayong mga ina sa hinaharap, sinusubukan nilang magsagawa ng masusing pagsasaliksik, sa kanilang konklusyon ay magkakaroon ng impormasyon na hindi kasama sa pamantayan na pamamaraan - pagpapasiya ng daloy ng daloy ng dugo sa mga may isang ina at mga daluyan ng pletto. Mahalaga na maintindihan kung ang pakiramdam ng sanggol ay "mabuti mula sa isang test tube."
Sa pagbubuntis, ang twins (triplets)
Sa kasong ito, ang ultrasound ng ikalawang screen ay nagsasangkot ng detalyadong paglalarawan ng bawat bunga. Huwag matakot sa katotohanan na ang mga parameter ng mga bata ay magkakaiba, dahil ang dalawa o tatlong maliliit na tao ay hindi maaaring umunlad ayon sa kaparehong pamamaraan, sa kabila ng katotohanang sila ay pinalalaki ng isang ina.
Kawalang kakayahang malaman ang kasarian
Kung ang doktor sa pangalawang ultrasound ay hindi maaaring sabihin sa mga magulang ng mga magulang ng sanggol sa hinaharap, hindi ito nangangahulugan na ang pag-aaral ay hindi maganda ang ginawa. Ito ay bihirang, ngunit ito ay posible na ang sanggol sa panahon ng pagsisiyasat ay kinuha lamang ang isang hindi komportable na posisyon para sa pagsusuri o tumalikod sa sensor.
Sa kasong ito, hindi masisiguro ng espesyalista ang tumpak na resulta.